Хирургические лечение желчного пузыря
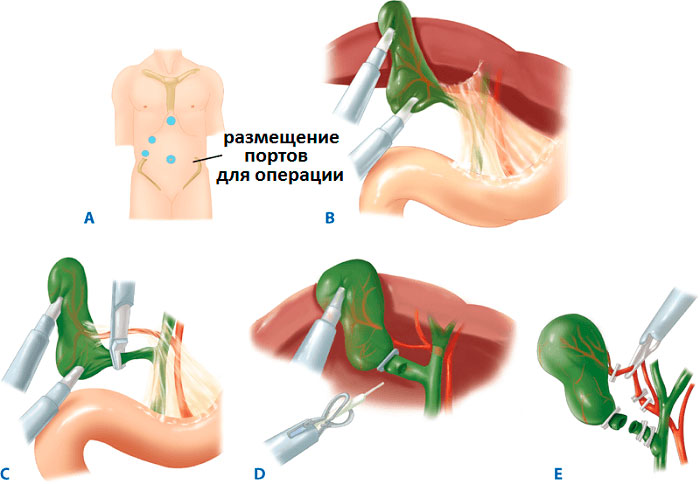
На сегодня удаление желчного пузыря остается основным методом лечения холецистита и желчнокаменной болезни. Операция проводится несколькими способами и имеет различия по оперативному доступу к пораженному органу. «Золотым стандартом» признана лапароскопическая холецистэктомия, выполняемая с помощью специального оборудования. При наличии противопоказаний резекция осуществляется традиционно (через большой разрез в брюшной стенке) или с использованием минидоступа.
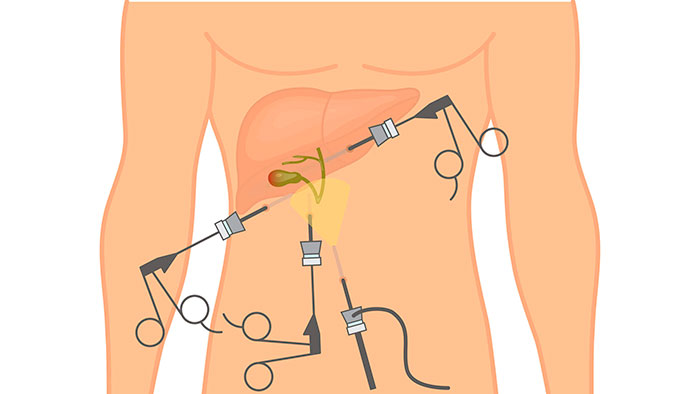
Что такое холецистэктомия
Пузырь служит хранилищем для желчи, которая выводит из организма излишки холестерина, токсины и билирубин. Он является важнейшей составляющей в пищеварительной цепочке. От слаженности работы желчного зависит качество расщепления и всасывания питательных веществ.
Нарушение функциональности полостного органа приводит к развитию патологических процессов. На определенном этапе помогает прием медикаментов и диетическое питание. Но в большинстве случаев требуется незамедлительное применение радикальных мер по удалению полостного органа.
Операция называется холецистэктомией и назначается, как планово, так и по экстренным показаниям. Предпочтительнее плановое проведение с предоперационной подготовкой пациента. Но существуют ситуации, при которых даже незначительное промедление грозит развитием тяжелых осложнений.
Почему проводится операция
Для лечения камней в органе используются различные методы. Это диета, литолитическая терапия или экстракорпоральное дробление камней ультразвуком. Каждый из них имеет свои недостатки и не является гарантией излечения.
Лекарственные средства для растворения камней токсичны, требуют длительного применения и плохо переносятся большинством пациентов. Экстракорпоральная литотрипсия разбивает крупные конкременты на мелкие фрагменты, но существует опасность перекрытия желчного протока крупным камнем и появления механической желтухи, а также других осложнений.
Эвакуация конкрементов из желчного не исключает повторного образования камней. Это означает, что после консервативного лечения сохраняются патологические изменения в органе и наличием факторов, которые ранее способствовали камнеобразованию.
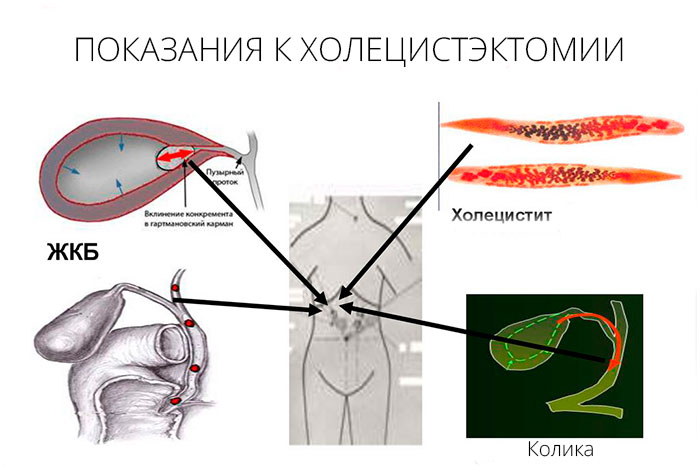
Показания к проведению
Операция по удалению желчного пузыря требуется, если орган перестает функционировать и становится источником патологических процессов. Врач может назначить лапароскопическую или открытую холецистэктомию, если у больного:
- наличие камней в главном пузырном протоке;
- острый холецистит;
- обтурация (перекрытие) желчевыводящих путей;
- приступы печеночной колики;
- желчнокаменная болезнь с незначительными проявлениями или отсутствием признаков заболевания;
- отложение солей кальция в тканях желчного пузыря;
- холестероз – насыщение стенок органа холестерином на фоне ЖКБ;
- формирование полипов на слизистой органа;
- появление вторичного (желчного) панкреатита;
- новообразования различного генеза.
Все эти патологии представляют опасность для жизни пациента. Если операция холецистэктомия была проведена вовремя, это способствует выздоровлению больного и предупреждает развитие таких серьезных осложнений, как:
- абсцесс;
- механическая желтуха;
- воспаление желчных путей;
- нарушение моторики 12-перстной кишки (дуоденостаз);
- почечная и печеночная недостаточность.
При развитии гангренозного холецистита, появлении сквозного дефекта в стенке желчного пузыря (перфорации), это значит, что требуется срочное проведение операции.
Противопоказания
В каких случаях не проводится холецистэктомия:
- сердечная и дыхательная недостаточность в стадии декомпенсации;
- деструкция желчного пузыря;
- тяжелые хронические заболевания;
- низкие показатели свертываемости крови;
- онкология;
- острые инфекционные патологии;
- обширный перитонит;
- скопление лимфоидной жидкости или крови в передней брюшной стенке;
- 1 и 3 триместр беременности;
- врожденные дефекты желчного пузыря;
- выраженное воспаление в области шейки ЖП.
При появлении показаний к холецистэктомии у пожилых пациентов, лапароскопия или лапаротомия проводится независимо от возраста.
Операцию могут отменить из-за риска послеоперационных осложнений при наличии:
- сопутствующих соматических болезней;
- блокирование пузырного протока;
- гной в полости пузыря;
- наличие ранее проведенных операций в брюшной полости.
Операция по удалению желчного пузыря откладывается, если:
- человеку более 70 лет и он страдает хроническим заболеванием, протекающее в тяжелой форме;
- холангит – воспалительные процессы в желчных протоках;
- образование множества спаек в брюшной полости;
- механическая желтуха;
- цирроз;
- склероатрофический желчный пузырь;
- язвенное поражение стенок двенадцатиперстной кишки;
- ожирение 3-4 стадии;
- хронический панкреатит на фоне разрастания опухолевой ткани.
Острый холецистит в первые трое суток лечится лапароскопической холецистэктомией, если время упущено, значит, операция противопоказана.
Типы оперативного вмешательства
В зависимости от показаний, операция может проводиться разными способами. В хирургии существует классификация, в основе которой лежит способ доступа к поврежденному органу в ходе операции.
Виды холецистэктомии и их описание:
- Лапаротомия – иссечение желчного открытым способом. Для этого делают большой разрез (15-20 см) на передней стенке живота.
- Лапароскопия – операция проводится через 3 аккуратных минипрокола с помощью эндоскопического оборудования.
- Холецистэктомия минидоступом – миниинвазивная манипуляция с незначительным травмированием тканей. Для резекции достаточно вертикального разреза 3-7 в области правого подреберья.
Какой тип операции применим в конкретном случае, определяет врач после получения результатов полного обследования пациента. Если противопоказаний нет, предпочтение отдается лапароскопической холецистэктомии, у нее самые лучшие характеристики.
Подготовка к операции
Плановое хирургическое лечение предполагает проведение предоперационной диагностики. Это позволяет провести оценку общего функционального состояния, наличие инфекции, аллергии, воспаления и других противопоказаний. Успех оперативного вмешательства много значит от качества подготовки.
Перечень методов обследования перед резекцией желчного пузыря:
- общее и биохимическое исследование крови и мочи;
- реакция на RW;
- анализ на наличие гепатита В и С;
- гемостазиограмма;
- описание электрокардиограммы;
- определение группы крови и резус-фактора;
- УЗИ билиарной системы и органов брюшной полости;
- флюорография;
- ФГС или колоноскопия (по показаниям).
Дополнительно может понадобиться консультация кардиолога, аллерголога, гастроэнтеролога и эндокринолога. Подробная диагностика поможет определить оптимальный вид наркоза и предположить реакцию организма на ЛХЭ операцию.
За 3 суток до плановой холецистэктомии рекомендуется перейти на щадящее питание, желательно не есть овощи, фрукты, хлебобулочные изделия. Накануне вечером можно поужинать йогуртом, кефиром или кашей, а также провести очищение кишечника с помощью клизмы. За 8 часов до оперативного вмешательства есть и пить запрещено.
Полостная холецистэктомия
Лапаротомия – это хирургическая манипуляция, которая проводится через обширное трепанационное окно. Проводится после неудачно проведенной лапароскопии или по специальным показаниям:
- воспаление брюшины (перитонит);
- гангренозный холецистит;
- рак или малигнизация доброкачественных образований;
- наличие большого количества камней (более 2/3 объема);
- абсцесс;
- водянка живота (скопление лимфоидной ткани);
- травмы пузыря.
Лапаротомия может стать продолжением ЛХЭ, если:
- поврежден печеночный проток;
- началось внутреннее кровотечение;
- образовались свищи.
В момент установки от вводимых троакаров могут повредиться внутренние органы, что также исправляется с помощью открытой операции.
Этапы лапаротомии
Техника хирургического вмешательства в открытом доступе включает следующие действия:
- Выполняется разрез (15-30 см) посреди живота или под правым ребром.
- Желчный пузырь освобождается от окружающих его жировых тканей.
- Перекрываются кровеносные сосуды и желчевыводящие протоки.
- Пузырь отсекают от печени и удаляют.
- Ложе в месте удаленного органа ушивается саморассасывающейся хирургической нитью или прижигается хирургическим лазером.
- Операционная рана постепенно ушивается по слоям.
Открытая (полостная) холецистэктомия проводится под общей анестезией и может продолжаться до 2 часов. К данной технике прибегают редко из-за обширной травматизации тканей живота, большого косметического дефекта в месте разреза и риска спаечного процесса. Дополнительным минусом является длительное восстановление.
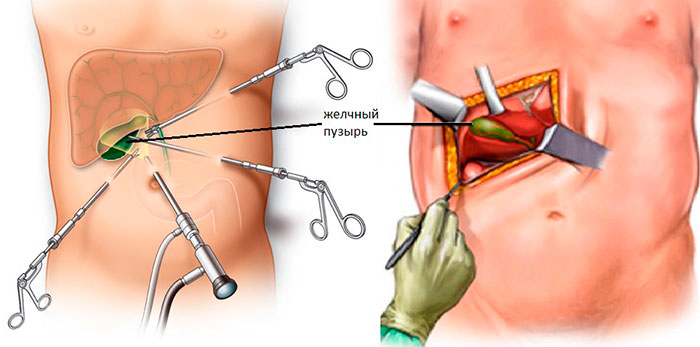
Лапароскопическая операция
К самому распространенному методу хирургического лечения относят эндоскопическую холецистэктомию. Это малоинвазивная процедура удаления желчного пузыря с минимальным повреждением передней стенки живота.
Пораженный орган извлекается через один из 3-4 разрезов, размер которых не превышает 10 мм. Впоследствии места проколов срастаются с формированием едва заметных рубчиков. Длительность хирургического вмешательства лапароскопически варьируется в пределах 30-90 минут и зависит от веса больного, продолжительности наркоза и наличии камней в протоках.
Преимущества и недостатки
Плюсы в видеолапароскопической эндоскопии:
- лапароскоп позволяет хорошо «видеть» место операции;
- отсутствие боли в послеоперационный период;
- наименьшая травматичность в сравнении с другими техниками;
- короткий срок пребывания в стационаре (1-4 дня);
- низкий риск формирования спаек и грыжевых образований;
- быстрое восстановление трудоспособности.
Как и любой другой медицинской манипуляции, минусы у эндоскопической операции тоже есть:
- вероятность присоединения инфекции;
- кровотечение;
- нарушение целостности внутренних органов медицинскими инструментами;
- отсутствие возможности удаление камней из протоков.
Если во время операции выявляется осложнение (инфильтрат, спайки), лечение продолжают через широкий доступ с выполнением традиционной техники.
Ход операции
Хирургическое лечение проводится в стерильных условиях под общим наркозом. Описание этапов ЛХЭ:
- В рамках подготовки в желудок устанавливают зонд, в мочевой пузырь – катетер. Для профилактики образования тромбов, на ноги надевают противоэмболические чулки.
- В полость живота через прокол ниже пупка нагнетается окись азот или углекислый газ, чтобы улучшить доступ хирургам за счет поднятия живота.
- В 3-4 точках вводятся троакары с микроинструментами на конце. Процедура проводится под мониторингом с помощью лапароскопа.
- Пузырь отодвигается от тканей, печеночный проток и артерия пережимаются скобами.
- Орган иссекается и извлекается через пупочный разрез. Поврежденные участки тканей удаляются, сосуды купируются.
- Осуществляется промывка полостей раствором с антисептиком.
- Инструменты удаляются, на разрезы накладывают швы.
На всех этапах операции манипуляции контролируются визуализацией происходящего на экране монитора за счет микроскопической камеры, которая передает изображение, находясь в животе.

Операционные риски
Вероятность осложнений в ходе операции по поводу холецистэктомии ничтожно мала. По статистике, ситуации зафиксированы у 1 из 100 оперируемых. Иногда наблюдаются случаи травмирования троакарами внутренних органов. Но причиной чаще всего служат аномалии расположения органов. В редких случаях есть риск развития внутреннего кровотечения или нарушения целостности протока желчного пузыря.
Послеоперационный период
Непосредственно после операции, в первые 4 часа, необходимо соблюдение постельного режима. После лапароскопии вставать и начинать ходить рекомендуется уже через 6-8 часов. Пациент может жаловаться на тянущие болезненные ощущения в месте введения инструментов. Сильный болевой синдром отсутствует.
В большинстве случаев срок восстановления занимает не более 7-14 дней. В течение этого периода важно соблюдать режим двигательной активности – 1-2 месяца избегать тяжелых физических нагрузок, что способствует:
- предупреждению застойных явлений в легких;
- нормализации работы кишечника;
- уменьшения риска появления спаек.
При появлении болей, диспепсических расстройств, врач назначает лекарственные препараты, устраняющие негативную симптоматику.
Диета
После операции лапароскопической или открытой холецистэктомии у взрослых большое значение имеет правильное питание. После удаления желчного пузыря желчь небольшими порциями поступает в 12-перстную кишку напрямую. Поэтому следует избегать еды с большим содержанием жиров.
В первый день можно пить только воду, на 2 день – обезжиренный кефир и чай. В дальнейшем рацион составляют с учетом разрешенных продуктов:
| Разрешено | Запрещено |
|
|
| Каша из риса, овсянки, гречки на молоке. Крупа обязательно должна быть хорошо проварена. | Пшенная, перловая, кукурузная крупа |
| Жирное мясо: свинина, баранина |
| Вермишель мелкого размера, картофельное пюре | Консервы копченые блюда |
| Жареная, соленая рыба |
| Обезжиренный творог без сахара, кефир | Острый сыр, молочные продукты с высокой жирностью |
| Недавно испеченный хлеб, сдобная выпечка, изделия с кремом |
| Вареные или паровые овощи: морковь, цветная капуста, кабачки, картофель, тыква | Чеснок, щавель, капуста белокочанная, огурцы, репа, шпинат, грибы |
|
|
Режим питания после лапароскопической холецистэктомии должен быть дробным (5-6 раз в день), а еда теплой. Жидкость должна поступать в организм в достаточном количестве – не менее 2 л в сутки.

Возможные осложнения
У большинства пациентов резекция органа проходит успешно. Негативные последствия проявляются у 2 из 10 взрослых пациентов. Чаще осложнения наблюдаются у пожилых больных или при деструктивных видах патологии.
После удаления органа происходят изменения, которые могут послужить толчком к развитию вторичных патологий:
- меняется состав желчного секрета;
- нарушается процесс поступления желчи в 12-перстную кишку;
- нарушение процесса переваривания пищи;
- избыточное газообразование в кишечнике;
- нарушение перистальтики;
- расширяются печеночные протоки.
Такие явления способствуют появлению осложнений, которые могут возникнуть на разных этапах реабилитации после холецистэктомии. Перечень возможных последствий:
- гастродуоденальный рефлюкс;
- дуоденит;
- послеоперационная грыжа;
- нарушение баланса микрофлоры в кишечнике;
- формирование спаек;
- рубцы, уменьшающие просвет желчных протоков;
- воспаление тонкой или толстой кишки;
- гастрит;
- диарея;
- кишечные колики.
Осложнения могут проявиться после лапароскопической холецистэктомии, что является показанием для изменения тактики лечения.
Тревожные симптомы:
- выраженные абдоминальные боли;
- повышение температуры;
- желтуха с характерным окрашиванием кожных покровов;
- тяжесть в правом подреберье.
Большинство пациентов после удаления поврежденного органа полностью выздоравливают. У небольшого числа могут сохраниться или усилиться признаки болезни: горечь во рту, плохое пищеварение. Такое состояние называется постхолецистэктомическим синдромом и встречается у взрослых:
- с хроническим воспалением слизистой желудка;
- язвенным поражением;
- грыжей пищевода;
- колитом с хроническим течением.
Профилактикой синдрома является лечение сопутствующих патологий перед операцией.
Заключение
Прогноз наиболее благоприятный, если операция будет проводиться без разрезов. Для этого желательно не запускать патологию и оперироваться в плановом порядке. Когда лапароскопическая холецистэктомия проведена с соблюдением всех норм, больной выздоравливает и чувствует себя хорошо. Неприятные ощущения не возникнут, если придерживаться правил диетического питания и соблюдать рекомендации врача.
Видео
Посмотрите видео о жизни после удаления желчного пузыря.
Хирургическое лечение желчнокаменной болезни (ЖКБ) пока остается основным методом устранения холелитиаза и его осложнений.
Следует подчеркнуть, что в отличие от развитых стран Западной Европы, где подавляющее большинство операций выполняется по поводу неосложненного холелитиаза, в России более 50% больных оперируются по поводу острого холецистита и его осложнений, что неминуемо сопровождается значительным числом послеоперационных осложнений и относительно высокой летальностью.
Многообразие современных методов лечения холелитиаза и его осложнений (литолитическая терапия, литотрипсия, эндоскопические методы, хирургия малых доступов, традиционная хирургия и др.) делает нелегкой задачу индивидуального выбора лечения заболевания в каждом конкретном случае.
Хирургическое лечение желчнокаменной болезни.
В арсенале хирурга, оперирующего различные формы ЖКБ, на сегодняшний день имеются три основные технологии:
1) традиционная холецистэктомия из срединного или косого лапаротомного доступа;
2) видеолапароскопическая холецистэктомия;
3) холецистэктомия из мини-доступа с использованием комплекта инструментов «Мини-Ассистент».
Два последних метода принято объединять под названием «операции малых доступов» или «малоинвазивные операции».
Традиционная холецистэктомия может выполняться из верхнесрединного, косо-поперечного и косых под-реберных разрезов Кохера, Федорова, Бивена—Герцена и т.п. при любых формах ЖКБ, требующих хирургического лечения. При этом обеспечен широкий доступ к желчному пузырю, внепеченочным желчным путям, печени, поджелудочной железе, двенадцатиперстной кишке.
Возможен осмотр и пальпация практически всех органов брюшной полости и забрюшинного пространства. Выполнима вся программа ревизии и вмешательств на внепеченочных желчных путях.
К недостаткам метода относят:
• операционную травму, ведущую к катаболической фазе послеоперационного периода, парезу кишечника, нарушению функции внешнего дыхания, ограничению физической активности больного;
• значительное число ранних и поздних раневых осложнений, в частности — послеоперационных вентральных грыж;
• существенный косметический дефект;
• длительный период послеоперационной реабилитации.
Основные положения хирургии малых доступов. Хирургия малых доступов (ХМД) —понятие более широкое, чем лапароскопическая хирургия, и подразумевает получение информации о месте приложения лечебного воздействия любым способом — рентгенологически, с помощью УЗИ или КТ, через минидоступ, видеоэндоскопически и т.д.
В результате пациенту оказывается хирургическое пособие, вызывающее минимальные болевые ощущения, дающее возможность быстрого восстановления активности и трудоспособности, требующее кратковременного пребывания в стационаре. ХМД характеризуется широкими показаниями, мультидисциплинарным подходом, ведущей ролью специальных навыков и специфического оборудования.
ХМД подходит не только для клинически простых ситуаций, но и для лечения тяжелых форм заболевания у лиц пожилого и старческого возрастов.
К основным достоинствам малоинвазивных операций относятся:
• малая травматичность (отсутствие большого послеоперационного рубца);
• быстрая посленаркозная реабилитация больных;
• значительное снижение сроков пребывания в стационаре;
• меньшая потребность в наркотических анальгетиках (за счет снижения интенсивности болевых ощущений в послеоперационном периоде);
• сокращение периода восстановления трудоспособности;
• хороший косметический эффект;
• снижение числа послеоперационных осложнений и летальности;
• меньшая иммуносупресия, особенно у иммунологически компроментированных пациентов;
• снижение риска послеоперационного спайкообразования.
В передовых клиниках до 95% операций по поводу ЖКБ и ее осложнений выполняются с помощью видео-лапароскопии или минилапаротомии.
Видеолапароскопическая холецистэктомия (ВЛХЭ) чаще выполняется при неосложненных формах ЖКБ или в ранние сроки от развития осложнений (до 48 часов от развития острого холецистита). Более дорогостоящая и технически зависимая операция, выполняемая в условиях пневмоперитонеума (карбоксиперитонеума).
При операции возможен осмотр всех органов брюшной полости.
Принципиально показания к видеолапароскопической холецистэктомии (ВЛХЭ) не должны отличаться от традиционной, ибо задача этих операций одна и та же — удаление желчного пузыря. Вместе с тем применение ВЛХЭ имеет ряд ограничений.
Показания:
• хронический калькулезный холецистит;
• холестероз желчного пузыря, полипоз желчного пузыря;
• асимптоматический холецистолитиаз;
• острый холецистит (до 48 часов от начала заболевания);
• хронический бескаменный холецистит.
Противопоказания:
• выраженные сердечно-легочные нарушения;
• диффузный перитонит;
• воспалительные изменения передней брюшной стенки;
• поздние сроки беременности;
• ожирение 2—3 степени;
• острый холецистит после 48 часов от начала заболевания;
• выраженные рубцово-воспалительные изменения в области шейки желчного пузыря и гепато-дуоденальной связки;
• рак желчного пузыря;
• билио-дигестивные и билиобилиарные свищи;
• некорригируемые нарушения свертываемости крови;
• механическая желтуха;
• перенесенные ранее операции на верхнем этаже брюшной полости.
Нежелательные реакции организма на пневмоперитонеум:
• тромботические осложнения — флеботромбозы в нижних конечностях с риском развития тромбоэмболии легочной аретерии, как следствие повышенного внутрибрюшного давления, положения больного с поднятым головным концом;
• ограничение экскурсии легких при пневмоперитонеуме;
• рефлекторное угнетение двигательной активности диафрагмы в послеоперационном периоде за счет ее перерастяжения;
• нарушение портального кровотока.
Перечисленные противопоказания в достаточной степени относительны: противопоказания к наложению пневмоперитонеума нивелируют выполнением ВЛХЭ при низком внутрибрюшном давлении или лифтинговыми безгазовыми технологиями; совершенствование техники оперирования позволяет на достаточном уровне безопасности оперировать при выраженных Рубцовых и воспалительных изменениях, синдроме Мирризи, билио-дигестивных свищах.
Все больше появляется сведений о возможностях видеолапароскопических операций на ОЖП. Таким образом, совершенствование хирургической техники и появление новых технологий и инструментов значительно сокращают список противопоказаний.
Минилапаротомия с элементами «открытой» лапароскопии.
В 1903 году российский хирург-гинеколог Д.О. Отт произвел осмотр органов брюшной полости через небольшой разрез заднего свода влагалища с помощью длинных крючков-зеркал и налобного рефлектора в качестве источника освещения. Уже к 1907 году им были выполнены некоторые операции на органах малого таза с помощью описанной методики.
Именно этот принцип — малый разрез брюшной стенки и создание гораздо большей зоны в брюшной полости, доступной адекватному осмотру и манипулированию — заложен в основу методики минилапротомии с элементами «открытой» лапароскопии по М.И. Прудкову.
Основу комплекта инструментов «Мини-Ассистент» составляют кольцевидный ранорасширитель, набор крючков-зеркал и система освещения. Изменением угла наклона зеркала, фиксированного с помощью специального механизма, при разрезе 3—5 см можно получить в подпеченочном пространстве зону адекватного осмотра и манипулирования, достаточную для выполнения холецистэктомии и вмешательств на протоках.
Разрез брюшной стенки выполняют, отступя на 2 см вправо от срединной линии, от реберной дуги вертикально вниз длиной 3—5 см. Важно войти в брюшную полость правее круглой связки печени. Основным этапом операции является установка крючков-зеркал и освещения. Большинство ошибок и неудовлетворительных референций о методе проистекают от невнимания к этому этапу операции.
Если зеркала установлены неправильно, нет полной фиксации ранорасширителя и адекватного освещения — манипуляции затруднены и опасны, хирург начинает использовать дополнительные, не входящие в комплект инструменты, и все это в лучшем случае заканчивается переходом на традиционную лапаротомию.
При правильной установке комплекта в подпеченочном пространстве «открывается» зона для осмотра и манипуляций, значительно превышающая по размеру величину разреза передней брюшной стенки.
Выделение элементов треугольника Кало по технике выполнения отличается от традиционной только необходимостью дистанционного оперирования и невозможностью ввести руку в брюшную полость. Особенность инструментов заключается в смещении рабочей их части относительно рукоятки, чтобы рука хирурга не закрывала операционное поле.
Основные правила выполнения открытой лапароскопической холецистэктомии (ОЛХЭ):
• при выделении элементов шейки желчного пузыря необходимо отчетливо видеть стенку ОЖП;
• выделяемые трубчатые структуры нельзя перевязывать и пересекать до их полной идентификации;
• если в течение 30 мин от начала выделения желчного пузыря из воспалительного инфильтрата или Рубцовых сращений анатомические взаимоотношения остаются неясными, производится переход на традиционную холецистэктомию.
Показания к ОЛХЭ:
• хронический калькулезный холецистит, асимптоматический холелитиаз, полипоз желчного пузыря;
• острый калькулезный холецистит;
• холецистолитиаз + холедохолитиаз, неразрешенный эндоскопически;
• технические трудности при ВЛХЭ.
Противопоказания к ОЛХЭ:
• необходимость ревизии органов брюшной полости;
• диффузный перитонит;
• некорригируемые нарушения свертываемости крови;
• цирроз печени;
• рак желчного пузыря.
Преимущества ОЛХЭ из минидоступа:
• минимальная травма передней брюшной стенки;
• адекватный доступ к желчному пузырю и ОЖП;
• возможность выполнения вмешательств на оперированном животе;
• возможность выполнения операции во 2 и 3 триместрах беременности;
• отсутствие пневмоперитонеума;
• значительное снижение раневых осложнений;
• быстрая реабилитация в послеоперационном периоде;
• короткий период обучения в связи с технологией оперирования, близкой к традиционной;
• сравнительно невысокая стоимость оборудования.
Минилапаротомия с элементами «открытой» лапароскопии, выполняемая с помощью комплекта инструментов «Мини-ассистент», позволяет с высокой степенью надежности и безопасности выполнить холецистэктомию практически при всех формах калькулезного холецистита, осуществить интраоперационную ревизию внепеченочных желчных протоков, включая:
• осмотр и измерение наружного диаметра ОЖП;
• трансиллюминацию супрадуоденального отдела ОЖП;
• интраоперационное УЗИ;
• интраоперационную холедохоскопию через пузырный проток.
При наличии показаний возможна холедохотомия, удаление конкрементов и холедохоскопия, исследование терминального отдела ОЖП калиброванными бужами, ревизия протоков катетером с раздувной манжеткой.
При сочетании холедохолитиаза и стриктуры терминального отдела ОЖП или БДС возможно проведение фибродуоденоскопии во время операции и выполнение эндоскопически контролируемой антеградной или ретроградной ПСТ, технически возможно наложение холедоходуодено- и холедохоэнтероанастамоза. Холедохотомия может быть завершена первичным швом протока, дренирование по Керру или Холстеду и т.д.
Сравнительная оценка ближайших и отдаленных результатов ВЛХЭ и ОЛХЭ из минидоступа позволяют говорить о полной сопоставимости обоих методов операции как по уровню травматичности, так и по качеству жизни оперированных больных. Методы не только являются конкурирующим, но и в значительной степени дополняют друг друга; так ОЛХЭ может быть использована при возникновении трудностей при ВЛХЭ, и позволяет завершить операцию минимально инвазивным способом.
Осложнения холецистэктомии и вмешательств на протоках.
Кровотечения при выполнении холецистэктомии возникают при повреждении пузырной артерии или из ложа желчного пузыря. Помимо угрозы развития массивной кровопотери, кровотечения из пузырной артерии опасны дополнительной травмой желчных протоков при попытке их остановки в условиях неадекватной экспозиии.
Повреждения полых органов на этапе холецистэктомии возможно и причиной чаще всего бывает спаечный процесс, несоблюдение правил коагуляции и визуального контроля введения инструментов в зону операции. Наибольшую опасность представляют «просмотренные» повреждения.
Повреждение внепеченочных желчных протоков — существует достаточно четкая корреляция между числом выполненных операций и частотой травм ВПЖП.
Условно все причины осложнений при выполнении операций на желчном пузыре и внепеченочных желчных протоках можно подразделить на три группы:
1) опасная анатомия — разнообразие анатомических вариантов строения ВПЖП;
2) опасные патологические изменения — острый холецистит, склероатрофический желчный пузырь, синдром Мириззи, цирроз печени, воспалительные заболевания двенадцатиперстной кишки;
3) опасное оперирование — неправильная тракция, приводящая к неадекватной экспозиции, остановка кровотечения «вслепую» и т.д.
Хирургическое лечение холедохолитиаза.
Как только при эндоскопической ретроградной панкреатохолангиографии (ЭРПХГ) выявлен холедохолитиаз, исследование перестает быть диагностическим, оно становится лечебным за счет выполнения эндоскопической папиллосфинктеротомии (ЭПСТ), литотрипсии, литоэкстракции.
• Мелкие камни могут быть удалены без повреждения БДС.
• В большинстве случаев необходима ЭПСТ, перед тем как камни удалят или они спонтанно отойдут.
• Камни менее 1 см, как правило, отходят спонтанно в течение 48 ч.
• Камни более 2 см в диаметре обычно требуют выполнения литотрипсии или химического растворения (холестериновые камни).
• При невозможности эндоскопической коррекции показано оперативное вмешательство.
Осложнения ЭПСТ возникают в 10% случаев:
• кровотечение — 2%;
• дуоденальная перфорация — 1%;
• холангит — 1%;
• панкреатит — 2%;
• перфорация ОЖП — менее 1%;
• обычные осложнения эндоскопии связанные с верхними отделами ЖКТ — 2%;
• летальность — 1%.
Процедура противопоказана больным коагулопатиями.
Оптимальным выходом из ситуации при холедохолитиазе является разрешение его путем выполнения эндоскопического пособия (ЭРПХГ и ЭПСТ) с последующим выполнением холецистэктомии.
Однако не всегда холедохолитиаз поддается эндоскопической коррекции и тогда выполняется оперативное пособие с вмешательством на внепеченочных желчных протоках, которое в зависимости от ситуации может быть завершено первичным швом ОЖП, наружным или внутренним дренирование ОЖП.
Лапароскопическое лечение холедохолитиаза, несмотря на неплохие результаты, технически сложно, выполнимо не во всех ситуациях, кроме того, оно остается дорогостоящим и доступным не всем стационарам.
Альтернативой лапароскопическому, с сохранением всех достоинств малоинвазивных операций, служат операции из минидоступа, которые позволяют выполнить весь объем диагностических и оперативных вмешательств при холедохолитиазе.
Вместе с тем основным методом («золотым стандартом») при холедохолитиазе все же остается традиционное вмешательство.
Его отрицательные стороны:
• более выраженный болевой синдром;
• более длительный период восстановления;
• более высокий процент осложнений.
Интраоперационно может быть выполнена:
• литотрипсия (лазерная или электрогидравлическая);
• холедохоскопия;
• антеградная ЭПСТ — эффективность 95—100%;
• при неэффективности этих процедур может быть выполнена баллонная дилатация сфинктера Одди, при этом риск развития панкреатита составляет 3%, а эффективность при доступе через пузырный проток — 85—95%.
Операция заключается в холедохотомии, извлечении камней из его просвета и завершается наружным (Т-образное дренирование ОЖП) или внутренним дренированием (холедоходуоденостомия, холедохоеюностомия). В определенных ситуациях операцию можно завершить первичным швом ОЖП.
До 30% больных, которым выполнили холедохотомию, нуждаются в внутреннем дренировании. Диаметр холедоходуодено- или холедохоеюноанастамоза не должен превышать 2,5 см.
Своевременная операция, основанная на применении минимально инвазивных технологий, про-веденная в плановом порядке в условиях высококвалифицированного медицинского учреждения до развития осложнений, ведет к значительному улучшению результатов лечения ЖКБ, существенным образом повышая качество жизни пациентов.
Алгоритм хирургической тактики при ЖКБ см. рис. 1.

Рис. 1. Алгоритм хирургической тактики при ЖКБ
A.M. Шулутко, В.Г. Агаджанов
Опубликовал Константин Моканов



