Гистология желчного пузыря что показывает
Желчный пузырь – один из важнейших элементов билиарной и пищеварительной системы человеческого организма. Он накапливает и выделяет желчь в момент поступления пищи для расщепления в ней жиров, способствует усваиванию полезных веществ из продуктов в пищеварительном тракте. Выделение желчи происходит в двенадцатиперстную кишку через желчевыводящие протоки. Рассмотрим подробнее, чем отличается гистология желчного пузыря.
Гистология желчного пузыря
Гистологические особенности строения
Форма жёлчного пузыря – груша или конус. Расположен он внизу печени, под правой её долей. По длине составляет от 5 до 14 см, а ширина всего 3-4 см. Вмещает в себя орган около 30-70 мл желчи, но в момент застоя его объём доходит до 300 мл. При развитии патологии в билиарной системе форма и размер желчного пузыря меняется.
В структуре есть шейка, дно и тело органа. Переход в проход осуществляется через проток. Стенки состоят из мышц, слизистых оболочек и соединительной ткани. Низ покрыт серозной поверхностью. Все слизистые образуют эластичные складки, клапан Гейстера и сфинктер Люткенса. Место органа и его размер зависит от возраста пациента.
Снабжение нервами осуществляется сплетениями нервных волокон из чревного сплетения, диафрагмальных и желудочных нервов. Снабжение кровью осуществляется желчно-пузырной артерией. Вены множественные и впадают в печень по воротной вене. Отток лимфы проходит в лимфоузлы в шейке пузырного органа, вдоль протока. При сокращениях давление достигает до 300 мл, накопленная желчь проходит в холедох.
Выброс желчи самый интенсивный в момент приема животных жиров и яичных желтков. После сокращений стенки расслабляются, происходит поступление свежей порции желчи, обычно в ночные часы.
Как проводят диагностику?
При проведении диагностики билиарного органа изучается анамнез и симптомы у пациента, отмечается локализация болевого синдрома и места, куда направлена иррадиация. Врачами используются инструментальные, рентгенологические и лабораторные методы анализа.
Дуоденальное заондирование дает оценку тонус и моторики желчного пузыря, выявляет характер микрофлоры в полости, находит опухоли и очаги паразитов (глисты), определяет химический состав и вязкость желчи.
Рентгенологические методики выполняются с контрастными веществами – рентгенография обзорного типа, холеграфия и холангиография, исследование с контрастом органов ЖКТ. Такие способы обследования выявляют пороки в развитии желчного пузыря, перегибы и перетяжки.
Холецистография
Проведение холецистографии определяет размеры конкрементов в полости билиарного органа, форму и расположение, количество и состав. При большом количестве кальция их замечают на рентгене. Специалисты исследуют изменение размеров желчного пузыря, деформацию формы, блокаду, при которой орган отключен из-за обтурации или обструкции протока.
Холецистограммы
Если холецистит без камнеобразования осложнен дискинезией, то серия снимков при холецистографии выявит функции накопления и моторику. Если обнаруживает газ в протоках и в желчном пузыре, то диагностируется свищ. По этой причине желчь двигается неправильно, вытекая в брюшину мимо протоков. Фистулография позволяет определить источник свищевого хода, состояние протоков и направление движения желчи.
Холестероз при тени в желчном пузыре может определить дефекты наполнения неперемещаемого типа. Они прикреплены к стенкам органа. Специалист знают ряд признаков, по которым определяют опухоли в сосудах и артериях.
Радиоизотопное обследование
Радиохолецистография делается сцинтографией динамического типа при помощи сканирования. Как только введено радиовещество, оно вместе с желчью выделяется в пузырь и начинает накапливаться в его полости. Специалисты регистрируют излучение вещества, делая отметки о топографии и величине органа, его форме. Непроходимость в протоке не дает поступить веществу в пузырь, при этом он отключен. Сцинтография динамического типа отслеживает процесс поступления желчи, её выделение из пузыря.
Эхография
Важно знать! У 78% людей имеющих заболевания желчного пузыря страдают от проблем с печенью! Врачи настоятельно рекомендуют пациентам с заболеваниями желчного пузыря проходить чистку печени хотя бы раз в полгода… Читать далее…
Исследование ультразвуком на эхографии – самый информативный способ диагностики патологий в билиарной системе. Используется этот способ в случаях, когда невозможно провести другие методы или они по каким-то причинам противопоказаны (аллергия на йод в контрасте, отключение желчного пузыря, механическая желтуха).
Самые достоверные сведения эхографии отмечаются при желчнокаменной патологии. Выявляют в ходе процедуры рост размеров органа при желтухе механического типа, обтурацию протока, опухоли или камни в панкреатодуоденальной зоне, сужение полости при желтухе, дефекты в строении при воспалительных процессах.
Лапароскопия
Методы лапароскопии являются в том числе диагностическими. В ходе операции хирурги устанавливают симптомы воспалений в виде гиперемии, широких сосудов, спаек. Также отмечают повреждение паренхимы печени около пузыря – белесые образования, фиброз или втяжения. Специалисты дифференцируют множество раковых состояний органа, механическую желтуху, рак поджелудочной железы.
Лапароскопия позволяет проводить холангиографию через печень или пузырный орган, делать биопсию или ставить дренажную систему.
Какие патологии могут быть?
Патологии желчного пузыря проявляются в виде болей с правой половины живота под ребрами. Иногда иррадиация направлена при этом в ключицу, лопатку справа, плечо или грудину, сердце. Болевой синдром усиливается при приеме жирной пищи, жареных или копченых жирных продуктов, газировки или алкоголя, яиц. Также при перенагрузках в физической активности, тряске при поездках, психическом перенапряжении. Если присутствует желчнокаменная болезнь, то боли появляются в ночное время.
Тупые боли справа в подреберье бывают при раковом поражении. Приступы с ознобом и температурой выше 37 градусов отмечаются при калькулёзном холецистите. Перитональные симптомы говорят о воспалении в желчном пузыре. Вегетативный криз возникает при дискинезии желчных путей, при этом проявляется диспепсия.
Результаты клинической практики отмечают, что у больных с ожирением чаще бывает калькулезный холецистит, при недостатке веса – злокачественные опухоли. Особое внимание обращают на выпячивания брюшины, желтуху, участие брюшины в процессе дыхание, отставание правой половины от левой.
Пальпация правой половины живота при остром холецистите выявляет сильную болезненность, при вдохе интенсивность нарастает, отмечают симптомы Кера, Ортнера, Боаса, Мюссе. Симптоматика воспаления брюшины отмечается при перитоните, напряжение и рост размеров возникает при водянке. Хронический холецистит не прощупывается, пальпация безболезненна, симптомы латентны, бывает кожная гиперестезия. Рост размеров при болях в пальпаторном обследовании и желтуха – свидетельство рака головки поджелудочной и дуоденального соска.
Пороки развития
При агенезии желчный пузырь отсутствует, гипоплазии – размер слишком маленький, атрезии – у органа нет полости. Удвоение, дивертикулы, дистопия – эти врожденные дефекты меняют работу билиарной системы. Все аномалии в строении могут протекать без симптоматики, но чаще проявляются характерные для хронического холецистита или каменной болезни. Диагноз выносят по результатам рентгена или радиоизотопного обследования, назначая хирургическое вмешательство для устранения острых клинических проявлений.
Травмы
Травмирование этого органа происходит редко. Бывают огнестрельные или ножевые проникающие ранения (открытый тип) или закрытый в виде отрыва или разрыва органа при тупых травмах. В последнем случае боли затихают и могут вернуться вовремя, это указывает на перитонит.
Для диагностики непонятных случаев проводится лапароскопия или лапароцентрез. Открытые травмы подозреваются при вытекании желчи в полость желчного пузыря. Все повреждения стенок билиарного органа лечат только оперативно, если повреждение небольшое, то допускается ушивание. Если раны большие, то проводится холецистэктомия.
Как проявляются болезни в билиарной системе?
Острой симптоматикой отличается холестероз, дискинезия, желчнокаменная болезнь, поражение паразитами (глисты). Дискинезия путей бывает при сбое моторики и функции выброса желчи в тракт, нарушения работы сфинктера Одди. В таком случае боли связываются с психическими факторами.
Симптомы гипокинезия и гипотонии
При гипокинезии и гипотонии болевые синдромы отличаются продолжительностью, боль тупая и схваткообразная. Пальпация на осмотре показывает среднюю болезненность справа под ребрами и в подложечной зоне.
Диагноз выносится врачом по итогам данных обследований на рентгене и радиоизотопном оборудовании. При выявлении моторики и эвакуационной функциональности желчного пузыря назначается консервативное лечение.
Симптомы поражения паразитами
При проникновении в организм инфекции начинается описторхоз, лямблиоз, аскаридоз, фасциолез, клонорхоз, глисты и другие виды болезней. Очаги их размножения нарушают функцию желчного органа, приводят к воспалениям его стенок, поражают протоки, провоцируют холангит, билиарный цирроз в печени. Симптоматика умеренная, диспепсия и нарушение работы кишечного тракта, лихорадочные состояния и озноб, зуд и дерматиты, аллергия и прочее. Лечение, как правило, консервативное, если слизистые сильно воспалены, то делают холецистэктомию.
Опухоли могут быть доброкачественными (фибромы и папилломы, аденомы и миомы) и злокачественными – карцинома, саркома и рак. Доброкачественная этиология встречается редко, на дне органа и почти не проявляется. Лечение всегда оперативное, с удалением желчного пузыря.
Симптомы рака
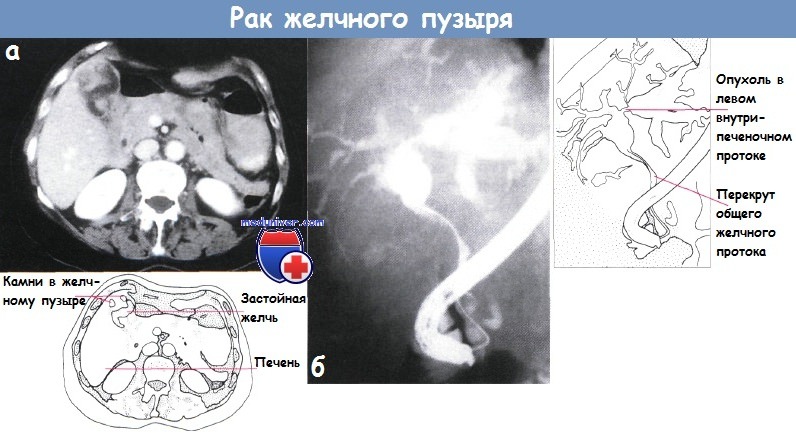
Рак желчного пузыря выявляют часто у пациентов после 50 лет, чаще у женского пола при калькулезном холецистите. Гистология отмечают аденокарциному, скирр, рак различного вида. В билиарной системе начинается раннее метастазирование, развивается желтуха, асцит. В самом начале патология бессимптомна. При развитии появляется рост показателей СОЭ, боли, бугристость поверхности органа, желтуха, анемия, асцит.
Диагноз ставят по эхографии и холецистографии, КТ и при выявленных опухолях на дуоденальном зондировании. Любые деформации органов, соседних с желчным пузырем, указывают на рак только косвенно.
Лечение назначается всегда хирургическое, радикальное вмешательство возможно только на первой стадии. Прогноз неблагоприятен, выживаемость в пятилетнем периоде – всего 1%. Профилактикой рака желчного пузыря является холецистэктомия при холециститах и каменных болезнях.
Хирургические операции
Оперативное вмешательство в билиарной системе различается своей техникой и показаниями. Это могут быть следующие виды:
- холецистогастростомия – создание соустья с желудком;
- холецистодуоденостомия – создание соустья с двенадцатиперстной кишкой;
- холецистоэнтеростомия – создание соустья с тонкой кишкой;
- холецистотомия – открытие просвета пузыря;
- холецистолитотомия – вскрытие билиарного органа, изъятие желчных конкрементов и ушивание стенок наглухо;
- холецистэктомия – удаление органа;
- холецистостомия – обустройство свища наружу.
Чаще всего проводится холецистэктомия, которой может сопутствовать операция на протоках и органах брюшины. Больной выписывает из стационара на 10 день. Без осложнений пациенты могут покинуть стены больницы уже через 5 дней при условии обязательного наблюдения лечащего врача.
Из осложнений отмечают чаще всего появление воспалительного инфильтрата в ране и скопление гноя. Пациент ощущает боль и слабость, растет температура. Лечение проводится только в стационаре в реанимационной хирургии, поскольку может вытекать желчь из раны или начаться желтуха.
YouTube responded with an error: Daily Limit Exceeded. The quota will be reset at midnight Pacific Time (PT). You may monitor your quota usage and adjust limits in the API Console: https://console.developers.google.com/apis/api/youtube.googleapis.com/quotas?project=726317716695
Доброкачественные опухоли желчного пузыряК доброкачественным опухолям желчного пузыря, встречающимся редко, относятся папилломы, аденомы, аденомиомы, фиброаденомы, цистаденомы, миомы, миксомы и др. Среди них более часто встречаются папилломы. Они бывают множественными и образуют даже диффузный папнлломатоэ желчного пузыря. Доброкачественные опухоли желчного пузыря могут сочетаться с конкрементами. Клинически они ничем себя не проявляют либо наблюдаются симптомы, характерные для хронического холецистита. При холецистографии мелкие опухоли обычно не выявляются, а более крупные принимают за конкремент, поэтому в большинстве случаев их диагностируют уже во время операции или случайно обнаруживают при патологическом исследовании. Лечение состоит в удалении опухоли. Однако в большинстве случаев производят типичную холецистэктомию, учитывая, что во время операции исключить злокачественное перерождение опухоли не всегда возможно даже при срочном гистологическом исследовании се. При сочетании опухоли с конкрементами или хроническим холециститом удаление желчного пузыря тем более необходимо. Опухоли внепеченочных желчных протоков встречаются еще более редко. К доброкачественным опухолям желчных протоков относят: фибромы, аденомы, нейрофибромы, липомы, миксомы, папилломы, миомы и др. Вначале они не вызывают каких-либо клинических проявлений, но по мере роста, обычно медленного, приводят к сужению просвета протока вплоть до полной закупорки его. При этом возникают боли в правом подреберье, иногда по типу печеночной колики, и обтурационная желтуха, крайне напоминающие клиническую картину при холедохолитиазе. Диагностика доброкачественных опухолей трудна, даже во время oпeрации их приходится дифференцировать с конкрементами и злокачественным новообразованием. В последнем случае характер опухоли иногда удается выяснить только после срочного, а в отдельных случаях и дополнительного планового гистологического исследования. Лечение. Доброкачественные опухоли желчных протоков подлежат удалению в связи с опасностью развития обтурационной желтухи н их злокачественного перерождения. Эту операцию в отдельных случаях приходится сочетать с резекцией небольшого сегмента протока и последующим сшиванием его конец в конец или с наложением билиодигестивного анастомоза.
Рак желчного пузыряПервичный рак желчного пузыря составляет от 2 до 8% злокачественных опухолей человека и занимает пятое место среди опухолей желудочно-кишечного тракта. Обычно он поражает лиц в возрасте старше 50 лет. Женщины болеют раком желчного пузыря в 4—5 раз чаще, что объясняется нередким сочетанием его с желчнокаменной болезью, которая у мужчин встречается значительно реже. Однако нельзя говорить о прямой зависимости между этими двумя заболеваниями, так как процент ракового поражения при калькулезном холеинстите невысок, хотя при раке желчного пузыря, как правило, встречаются камни. Рак желчного пузыря локализуется более часто в области дна, реже — шейки желчного пузыря и поверхности, обращенной к печени. По характеру гистологического строения чаще встречаются аденокарцинома, затем скирр, слизистый, солидный, плоскоклеточный и низкодифференцированный рак. Опухоль имеет высокую степень злокачественности, рано метастазирует. обычно по лимфатическим путям. Прежде всего поражаются печень и лимфатические узлы ворот печени, что быстро приводит к развитию обтурацнонной желтухи или сдавлению воротной вены, сопровождающемуся асцитом, гепатомегалии. Рак желчного пузыря, особенно в начальной стадии заболевания, характеризуется бессимптомным течением. Если он развивается на фоне желчнокаменной болезни, то не сопровождается какими-либо патогномоничными признаками. Такие симптомы как интенсивные постоянные боли, пальпируемая бугристая опухоль в правом подреберье, желтуха, снижение массы тела, нарастающая слабость, анемия, позволяющие заподозрить рак желчного пузыря, в большинстве случаев служат проявлениями уже далеко зашедшего внеорганного поражения. Приступообразные боли, значительное повышение температуры тела, озноб, проливной пот для рака желчного пузыря нехарактерны, но могут иметь место при присоединении вторичной инфекции, развитии эмпиемы желчного пузыря, холангита, при сочетании с острым холециститом. В связи с этим В. X. Василенко и И. А. Кикодзе не без основания различают следующие клинические формы первичного рака желчного пузыря: желтушную, «опухолевую», диспепсическую, септическую и «немую». В ряде случаев в клинической картине рака желчного пузыря на первый план выступают симптомы вторичного поражения — прорастания, сдавления опухолью или ее метастазами расположенных рядом органов и тканей, что проявляется симптомами непроходимости желудочно-кишечного тракта, обтурацнонной желтухой, асцитом. Гипохромная анемия, небольшой лейкоцитоз, увеличенная СОЭ, билирубинемия, ахлоргидрия не являются характерными признаками первичного рака желчного пузыря и развиваются обычно в поздней стадии заболевания. Диагностика основывается на данных различных исследований. При дуоденальном зондировании пузырный рефлекс обычно отсутствует. В редких случаях получения порции В в ней имеется большое количество лейкоцитов и слизи, а в мазках, окрашенных по Романовскому — Гимзе, могут быть обнаружены раковые клетки. Рентгенологическое исследование желудочно-кишечного тракта позволяет выявить смешение или сдавление, а также деформацию близлежащих органов, что обычно не является конкретным указанием на поражение желчного пузыря раковой опухолью. При холецистографии в отдельных случаях может определяться дефект наполнения с неровными контурами или деформация тени желчного пузыря. При значительном поражении с вовлечением шейки и пузырного протока желчный пузырь не контрастируется, что, однако, наблюдается иногда и при калькулезном холецистите. Диагностические возможности выделительной холеграфии в большинстве случаев низкие, а при наличии желтухи отрицательные. Сканирование н ультразвуковая биолокация желчного пузыря ввиду отсутствия специфических признаков злокачественного процесса не могут считаться достоверными. Важное диагностическое значение имеет лапароскопия, при которой, помимо визуального исследования, возможно одновременное выполнение чреспеченочной или чреспузырной холангиографии, а также прицельной биопсии со срочным гистологическим исследованием. Кроме того, она позволяет обнаружить метастазы опухоли и избежать необоснованного хирургического вмешательства. Прорастание или метастазирование рака желчного пузыря в печень удастся выявить и с помощью гепатосканирования, ультразвуковой диагностики, а также целиакографии. Таким образом, эти исследования дают возможность определить oпeрабельность опухоли. Во время операции диагностика рака желчного пузыря обычно не представляет трудности, за исключением случаев распространенного экстравезикального поражепия, когда сложно установить первичную локализацию опухоли, а также при поражениях, не выявляемых макроскопически и совершенно неожиданно обнаруживаемых при плановом патоморфологнческом исследовании на фоне острого или хронического воспаления. В связи с этим не лишено оснований предложение производить срочное гистологическое исследование желчного пузыря после холецистэктомии у всех лиц пожилого и старческого возраста. Лечение только хирургическое. Радикальные операции удается выполнить лишь в ранней стадии заболевания, поэтому операбельность составляет около 30%. При локализации ракового процесса в области дна или шейки желчного пузыря вмешательство может быть ограничено холецистэктомией. При поражении стенки, прилежащей к печени, необходима и резекция последней. Если наблюдается прорастание опухоли в печень или солитарный метастаз, производят сегментарную резекцию ее либо гемигепатэктомию, при вовлечении в опухолевый процесс внепеченочных желчных протоков или окружающих органов — их резекцию. Однако целесообразность столь радикальных операций многими хирургами оспаривается. Паллиативные операции выполняют редко. При эмпиемах желчного пузыря производят холецистостомию, при обтурационной желтухе на почве метастаза в ворота печени — реканализацию желчных протоков или наружное транспеченочное дренирование. Прогноз в большинстве случаев плохой даже после радикальных операций. Помимо высокой непосредственной летальности (около 35%), пятилетняя выживаемость не превышает 1%. Несколько лучшие отдаленные результаты наблюдаются при случайном обнаружении рака во время холецистэктомии, производимой по поводу желчнокаменной болезни. Результаты хирургического лечения рака желчного пузыря улучшаются при выполнении операций в более ранние сроки. Это в значительной степени связано с разработкой более совершенных методов исследования рака. Важную роль с точки зрения профилактики и раннего лечения рака желчного пузыря играют своевременные оперативные вмешательства при хроническом калькулезиом холецистите, а также холецистэктомии при сне-мых» камнях, у так называемых носителей желчных камней. Саркомы желчного пузыря встречаются очень редко в виде миосарком, миксохондросарком, меланосарком, лимфосарком и ангиосарком. Гистологически они относятся к веретенообразно-клеточным и полиморфно-клеточным формам с гигантскими клетками. — Также рекомендуем «Рак желчных протоков. Диагностика и лечение рака желчных протоков» Оглавление темы «Болезни желчных путей и поджелудочной железы»: |