Гипертрофия слизистой желудка лечение

В зависимости от патологических изменений слизистой оболочки желудка, хронический гастрит разделяется на несколько типов. Один из них – гиперпластический или хронический гипертрофический гастрит. При этом типе слизистая оболочка утолщена, представляется шагреневой формой поверхности (зернистой). Число складок желудка уменьшено, а сами складки более широкие, чем в норме.
Иногда воспалительные процессы ведут к разрастанию полипов. В некоторых случаях в нижней части желудка (где застаивается пища) наблюдаются эрозии. Гиперпластическая форма патологии является только стадией болезни и в дальнейшем, без адекватного лечения переходит в осложнённую патологию.
Причины возникновения
При развитии гипертрофического гастрита важную роль играет воздействие вредных факторов – внешних и внутренних. В некоторых случаях патология является последствием острой формы, а в других – развивается самостоятельно, в результате длительного и постоянного воздействия раздражителей.

Среди них большое значение имеет длительный приём алкогольных напитков, переедания, употребление пищи всухомятку, недостаточно хорошее пережёвывание грубой пищи, поспешная еда – «на ходу», плохое состояние зубов.
Помимо этого, существует множество факторов, оказывающих отрицательное влияние и приводящих к воспалениям в желудке:
- продолжительные перерывы в приёме пищи (сопровождаются выделением желудочного сока, разъедающего стенки);
- курение табака (нарушает секреторную функцию желудка);
- недостаточное содержание в рационе полноценных белков (недостаток витаминов A, B, C нарушает функцию желудка и его способность к заживлению, приводящей к атрофии слизистой);
- длительный приём медикаментов (салициловые, ртутные препараты агрессивно воздействуют на стенки желудка);
- пищевая аллергия (антигены продуктов раздражают стенки и вызывают отёчность тканей);
- расстройства кровообращения в результате стрессов (недостаточное поступление кислорода с кровью).
Существенными причинами в развитии и происхождении гипертрофического гастрита являются острые инфекционные заболевания (туберкулёз, дифтерия, грипп, кишечные инфекции), а также очаговые инфекции (гайморит, тонзиллит, аднексит).
Большое значение в развитии гипертрофической патологии имеют дисфункции органов пищеварения (жёлчных путей, кишечника, поджелудочной железы), а также паразитарные болезни (гельминтозы, трихоцефалёзы, аскаридозы).
Необходимо отметить и профессиональные причины возникновения гипертрофического гастрита. У работников горячих цехов, тяжёлой промышленности болезнь возникает вследствие постоянного вдыхания ядовитых паров — кислот, ртути, аммиака.
Важно знать! Гипертрофический гастрит – хроническая форма заболевания, которой больше болеют мужчины, чем женщины. Это объясняется тем, «сильная половина человечества» больше подвержена физическим нагрузкам и вредным привычкам – употреблению табака и спиртного.
Классификация
Заболевания подразделяется на несколько видов – в зависимости от длительности и интенсивности патологических процессов. Главный признак, объединяющий все формы – изменение рельефа слизистой, на фоне секреторной недостаточности. Под воздействием раздражителей слизистая оболочка воспаляется и регенерирует (заживает).
Непрекращающиеся процессы в организме больного приводят к одной из форм гипертрофического гастрита. Среди гастроэнтерологов общепризнанна клиническая классификация, составленная с учётом данных, полученных при применении современных методов исследования:
- бородавчатый тип – это такой вид гипертрофического гастрита, при котором на слизистой образовываются наросты, напоминающие папилломы;
- болезнь Менетрие (гигантский гастрит) – величина утолщённых складок слизистой достигает 3 см, атрофируются секреторные железы, возрастает количество слизеобразующих желёз;
- гипертрофический зернистый гастрит – характерен образованием мелких (менее 1 см) наростов;
- полипозный вид – отличается наличием одиночных и множественных наростов из соединительной ткани, от 0,5 до 2 см в диаметре, образованных в результате повышенной регенерации.
По своему происхождению наросты в желудке представляются разного размера образованиями. В одних случаях они являются доброкачественными, а в других — образованиями тяжёлого воспалительного происхождения. Гипертрофические процессы могут распространяться в паренхиму (мышечные слои) стенок.
Образовываются кистозные полости, которые заполняются слизью. Постепенно на складках образуются эрозии (язвы желудка) или геморрагии (скопление крови в тканях).

Основные признаки заболевания
Признаки гипертрофического гастрита начинают появляться в результате прекращения функций слизистой, и в некоторых случаях болезнь протекает бессимптомно. Нарушается синтез и работа веществ, влияющих на концентрацию пепсина и соляной кислоты – простагландинов. В большинстве случаев клинические проявления мало отличаются от других форм хронического заболевания.
Выраженность появлений зависит от стадии патологии, возраста и состояния иммунитета пациентов. Основной симптом гипертрофического гастрита – диспепсия, по признакам сходная с эрозивной хронической формой.
К ним относятся следующие признаки:
- тяжесть в желудке;
- голодные боли спустя час после еды;
- боли при полипозной форме (вследствие ущемления полипа);
- изжога;
- отрыжка пищей (с запахом тухлых яиц);
- дурной привкус в ротовой полости;
- реже – рвота;
- понос.
Грубые деформации тканей желудка, способствуют сильным болям сразу после приёма пищи. На фоне этого аппетит больного резко снижается, истощение приводит к слабости и снижению веса. При наличии эрозий возможны кровотечения. Развивается анемия, для которой характерно побледнение кожных покровов. Главные отличительные признаки гипертрофической патологии – тахикардия и одышка.

Эти симптомы проявляются через полчаса после еды. Наполненный газами и пищей желудок давит на диафрагму, что вызывает одышку. Интенсивная работа внутренних органов, в процессе пищеварения усиливает кровообращение, и как следствие учащается сердцебиение.
Важно знать! Мнение о том, что гипертрофический гастрит – болезнь взрослых, ошибочно. В практике гастроэнтерологов наблюдались случаи выявления патологии у детей до 12 лет.
Методы диагностирования
На ранних стадиях гипертрофического гастрита диагностика затрудняется. В запущенной форме, при ярко выраженных клинических признаках врачи — гастроэнтерологи ставят первичный диагноз. После проведения инструментальных и лабораторных исследований ставят окончательный диагноз и назначают лечение гипертрофического гастрита.
Одно из главных исследований – гастроскопия. С помощью этого метода делают поверхностный осмотр слизистой оболочки желудка и устанавливают степень повреждений. Для детального исследования болезни используют следующие методы:
- анализ крови (сниженное количество эритроцитов говорит о развитии анемии);
- прицельная биопсия (забор тканей слизистой и гистологическое исследование больших участков поверхности);
- изучение секреторной работы желудка (проводится с помощью зонда);
- микробиологический метод (исследование клеток слизистой, с целью выявления инфекции и бактерии «хеликобактер пилори»).

Объективное исследование выявляет характерные признаки — болезненность при прощупывании живота, густой налёт на зубах и языке, трещины в углах рта. Решающее значение имеют результаты рентгенологических, эндоскопических и гистологических исследований. Специалисту важно отличить гипертрофический гастрит от раковых опухолей.
В сомнительных случаях, обследование повторяют через 2–2,5 месяца и после постановки окончательного диагноза назначают лечение. Терапевтические методы направляют на снятие воспалений и восстановление эпителиальной функции слизистой оболочки желудка.
Терапевтические методы
Нетяжёлое течение гипертрофического гастрита диетологи лечат консервативными способами – химическими, биологическими, физическими. Главным образом используют щадящее питание с повышенным содержанием белков и витаминов. Соблюдение правил диеты при гипертрофическом гастрите имеет решающее значение. Применяются простые рецепты приготовления пищи. Продукты должны быть свежими, тщательно обработанными термически.

Перед употреблением пищу перетирают, принимают небольшими порциями в жидком виде или в виде пюре. Во время лечения гипертрофического гастрита из рациона больного удаляют острые, солёные, кислые, маринованные блюда.
Успешно применяют лечение такими лекарственными препаратами:
- антибактериальные (устранение вредоносных бактерий);
- антихолинергические (сокращающих потерю белка)
- вяжущие и обволакивающие (устраняющих изжогу);
- обезболивающие (купирующие болевые приступы);
- ферментативные (для улучшения пищеварения);
- природные средства – отвары семян льна, семени овса, листьев подорожника, ромашки аптечной (для общего укрепления организма).
Осложнённую форму гипертрофического гастрита (непрекращающиеся кровотечения, боли, отеки) устраняют с помощью хирургического вмешательства. Разросшиеся ткани удаляют, и больной находится на диспансерном учёте в период восстановления. Реже, если есть угроза жизни пациента, применяют полную или частичную «гастрэктомию» — иссечение желудка.
В большинстве случаев прогнозы лечения положительны при строгом соблюдении диеты и рекомендаций врача. Правильный образ жизни, полный отказ от вредных привычек – алкоголя и курения, способствуют продолжительной или полной ремиссии. Болезнь отступает.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!

Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Задайте вопрос врачу
Гастрит гипертрофический — хроническое воспалительное заболевание желудка, сопровождающееся выраженной деформацией слизистых оболочек. Способствует нарушению пищеварения, вызывающему специфические симптомы. Для выявления болезни используют лабораторные и аппаратные методы. Для лечения используются лекарственные средства, хирургические вмешательства и народные рецепты.
Причины, вызывающие гипертрофический гастрит

Развитию болезни способствует множество причин, некоторые из которых остаются неизученными. Чтобы понять, хронический гипертрофический гастрит — что это такое, необходимо познакомиться с факторами, запускающими воспалительный процесс. К ним относят:
- Инфекцию, вызываемую хеликобактер пилори. Бактерия, приводящая к развитию стойких воспалительных процессов, присутствует в содержимом желудка 90% людей. Гастрит возникает не всегда, активизация возбудителя инфекции происходит под воздействием некоторых факторов. Живущая в кислой среде бактерия внедряется в стенки желудка, раздражая их и стимулируя выработку кислоты. Кислотность желудочного сока повышается, из-за чего со временем возникает гипертрофия слизистых.
- Гастроэзофагеальный рефлюкс. Заболевание сопровождается чувством жжения за грудиной. Заброс пищевых масс возникает из-за проникновения желчи в желудок. Слизистые оболочки верхних отделов пищеварительной системы постоянно находятся в воспаленном состоянии, из-за чего развивается гипертрофический зернистый гастрит. Лечение изжоги с помощью соды усугубляет течение заболевания, способствуя появлению химических ожогов.
- Психоэмоциональные перегрузки. Воспалительные процессы возникают на фоне постоянных стрессов, негативно влияющих на работу всего организма. Кислотность желудка при гастрите повышается, из-за чего болезнь переходит в гипертрофическую форму.
- Чрезмерные физические нагрузки. Могут способствовать смещению органов пищеварения, становясь причиной возникновения гипертрофического гастрита.
- Несоблюдение режима дня. Если ночной сон длится менее 8 часов, в организме возникают различные сбои, способствующие развитию заболеваний пищеварительной системы.
- Неправильное питание. Несоблюдение диеты при гипертрофическом гастрите приводит к переходу заболевания в хроническую форму. Развитию стойкого воспалительного процесса способствует употребление острой, жирной и жареной пищи, фастфуда.
Симптомы гипертрофического гастрита

На ранних стадиях заболевание в большинстве случаев протекает бессимптомно, что затрудняет диагностику. Симптомы гипертрофического гастрита появляются при возникновении выраженных изменений в слизистых оболочках желудка. Клиническая картина включает:
- Болевой синдром. Локализуется в средней части живота, имеет ноющий или режущий характер. Боли обостряются при длительных перерывах между приемами пищи или употреблении продуктов, способствующих повышению кислотности желудочного сока. На поздних стадиях заболевания боль присутствует постоянно.
- Изжога. Этот симптом характерен для гастрита, вызванного дуодено-гастральным рефлюксом. Пациент жалуется на жжение за грудиной, усиливающееся после приема пищи или физических нагрузок.
- Слюнотечение, тошнота. Могут заканчиваться приступами рвоты, после которых состояние пациента несколько улучшается.
- Повышенное газообразование. Сопровождается вздутием живота и появлением чувства распирания.
- Снижение аппетита. При воспалении слизистых желудка может возникать отвращение к пище, что способствует резкому снижению веса.
- Изменение стула. Нарушение процессов переваривания пищи приводит к возникновению запоров или диареи.
- Чувство тяжести в желудке, возникающее после приема пищи.
Диагностика
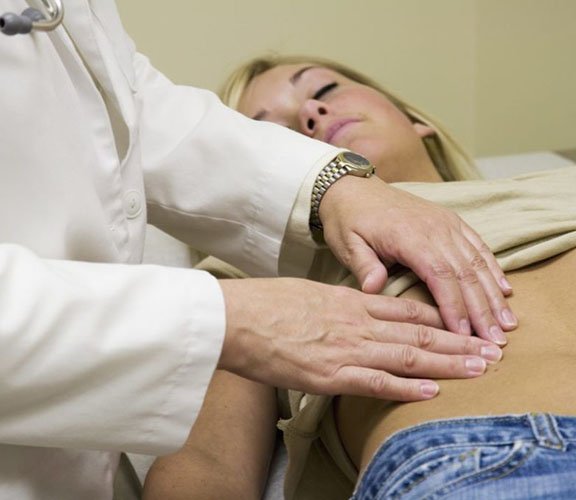
Для выявления гипертрофического гастрита используют:
- Осмотр пациента. Во время первичной консультации врач анализирует анамнез и имеющиеся симптомы воспаления, выясняет возможные причины гастрита. При осмотре обнаруживается изменение состояния кожных покровов и слизистых оболочек. При пальпации эпигастральной области наблюдается усиление болевых ощущений.
- Определение кислотности желудочного сока. Проводится путем зондирования нижних отделов желудка и двенадцатиперстной кишки. Во время процедуры производится забор и анализ желчи, что помогает выявить дуодено-гастральный рефлюкс.
- Биопсию. С помощью эндоскопического оборудования получают образец слизистой оболочки желудка. Гистологическое исследование помогает определить клеточный состав материала и обнаружить признаки злокачественного перерождения.
- Ацидотест. Применяется при невозможности зондирования. Пациент принимает специальный препарат, через некоторое время проводят анализ мочи. Кислотность урины, определяемая в лабораторных условиях, помогает оценить уровень pH желудочного содержимого.
- Анализ кала. Лабораторное исследование направлено на выявление антигена хеликобактер пилори в пищеварительной системе.
- Респираторную пробу. Пациент принимает препарат, содержащий меченые атомы углерода. Через некоторое время больной дышит в специальный прибор, регистрирующий повышение количества содержащихся в выдыхаемом воздухе продуктов жизнедеятельности хеликобактер пилори.
- Фиброгастроскопию. Во время процедуры производится осмотр слизистых оболочек верхних отделов пищеварительной системы. Изображение подается на экран, что помогает врачу обнаружить любые изменения в состоянии желудочных стенок. Одновременно забирается образец желудочного сока, который исследуется в лабораторных условиях.
Лечение гипертрофического гастрита

На ранних стадиях заболевание лечат консервативными методами, к которым относят прием лекарственных средств и соблюдение специальных диет. Схема медикаментозного лечения включает:
- Антибиотики. Для устранения хеликобактерной инфекции чаще всего используют Метронидазол в сочетании с Амоксициллином. Препараты подавляют активность бактерии, препятствуя развитию опасных осложнений гастрита. Антибиотики принимают в назначенных врачом дозах в течение 7-10 дней. Нельзя досрочно прерывать курс лечения, это снижает эффективность препаратов и способствует развитию устойчивых форм инфекции.
- Пробиотики (Линекс). Помогают восстановить микрофлору кишечника, нарушающуюся при приеме антибиотиков. Препараты начинают принимать с первого дня антибактериальной терапии.
- Антисекреторные средства (Омепразол). Влияют на работу желез, вырабатывающих соляную кислоту. Снижение кислотности желудочного сока препятствует повреждению слизистых оболочек и замедляет развитие гипертрофии.
- Гастропротекторы (Фосфалюгель, Гастерин). Образуют защитную пленку, повышая устойчивость слизистых оболочек к повреждающему действию кислоты. Регулярный прием препаратов помогает избавиться от болей и изжоги.
- Антацидные средства (Ренни). Нейтрализуют соляную кислоту, помогая быстро снять жжение и боль.
- Спазмолитики (Дротаверин, Бускопан). Расслабляют гладкомышечные волокна, помогая быстро избавиться от болей и желудочных спазмов, применяются в период обострения гастрита.
- Седативные средства (Персен, Афобазол). Применяются при гастрите, вызванном стрессами. Нормализуют работу нервной системы, устраняют психогенные пищеварительные нарушения.
При неэффективности медикаментозной терапии и других консервативных методик назначают хирургическое вмешательство. Множественные наслоения на слизистой удаляют эндоскопическим способом. При тяжелом течении заболевания проводят резекцию желудка.
Народные способы

Для лечения гастрита в домашних условиях используют:
- Сбор из тысячелистника, подорожника, крапивы, ромашки и зверобоя. Травы смешивают в равных пропорциях, 100 г сырья заливают 1 л кипятка, варят на медленном огне 5 минут. Процеженный отвар принимают по 100 мл 3 раза в день. Лечение дополняют употреблением 1 ч. л. меда по утрам натощак.
- Березовую кору. Средство помогает справиться с изжогой и болями. Кору собирают в весеннее время и мелко нарезают. 1 ст. л. сырья заливают 1 л горячей воды. Настой выдерживают в термосе 3 часа, процеживают и принимают по 100 мл за полчаса до еды. Через 15 минут съедают 1 ст. л. растопленного сливочного масла. Лечиться нужно не менее 3 недель.
- Софору японскую. Свежие плоды растения измельчают и смешивают с водкой в соотношении 1:2. Средство настаивают в темном месте 2 недели, после чего процеживают и принимают по 30 капель 4 раза в день. Лечатся 21 день, после чего делают недельный перерыв. При необходимости курс лечения повторяют.
- Корневища лопуха. Для приготовления настоя потребуется 1 ч. л. сырья и 0,5 л кипятка. Средство настаивают 12 часов, после чего принимают по 100 мл 4 раза в день. Из корневищ можно приготовить отвар. 1 ч. л. сырья заливают 200 мл воды и варят 10 минут. Употребляют отвар по 1 ст. л. 3 раза в день.
- Картофельный сок. Овощ измельчают на терке, из полученной массы выжимают сок. Его пьют по 200 мл по утрам натощак. Лечатся 10 дней, после чего делают перерыв.
Диета

Соблюдение специальной диеты помогает предотвратить раздражение слизистых и улучшить пищеварение. Необходимо соблюдать следующие правила питания:
- пищу употребляют небольшими порциями, 4-5 раз в день;
- продукты отваривают, готовят на пару или запекают;
- пищу употребляют в измельченном или протертом виде, блюда должны иметь комфортную температуру;
- в рацион включают богатые витаминами и белком продукты (нежирные сорта мяса и рыбы, кисломолочные продукты, свежие овощи и фрукты);
- при приготовлении блюд не используют специи или острые соусы.
При атрофическом гастрите из рациона исключают продукты, повышающие кислотность желудка (жареные и острые блюда, алкоголь, шоколад, сладкие и газированные напитки). Отказаться нужно и от пищи, вызывающей брожение (дрожжевого теста, бобовых, капусты, винограда).


