Гипертония и удаленный желчный пузырь

Гипертония преследовала автора этих строк предыдущие лет 20. Даже в поликлинике меня поставили на учет как гипертоника и каждый год приходилось проходить полное обследование именно с точки зрения повышенного давления.
Ничего конкретного не находили в процессе этих обследований, но давление прыгало. Я грешил на спортзал, в который я ходил регулярно “потаскать железо”. Думалось так – тренировки тяжелые, поэтому и давление подскакивает.
Однако в какой-то момент времени – это было 5 лет назад. Вечером. Прижало так, что жене пришлось вызывать скорую. Давление под 200.
Приехали. Померяли. Покачали головой. Порасспрашивали. Вкололи что-то для понижения давления. И вызвали кардиобригаду.
Те приехали быстро. Развернули свое оборудование и сняли кардиограмму. Ничего необычного не нашли. Дождались, когда у меня давление стабилизируется и уехали.
Очередная диспансеризация тоже ничего не показала. Я и забыл об этом случае, поскольку никто не мог ничего вразумительного сказать о причине произошедшего. А ведь я уже микроинсульт прошел (об этом писал здесь) и вполне мог наступить настоящий инсульт при таком-то давлении!
Прошел ровно год. Все было стабильно.
И вдруг после полуночи меня снова накрыло. Причем боль в подреберье была конкретная – даже вздохнуть было больно. Хождение по комнате, приседание на диван ничего не давали. Промаялся я так часа 3, пока жена снова не настояла и не вызвала скорую.
Врач посмотрела, померяла давление (тоже под 200) и в коридоре жене говорит, что у меня предынфарктное состояние и необходимо немедленно в стационар.
Поскольку боль была запредельная, пришлось согласиться.
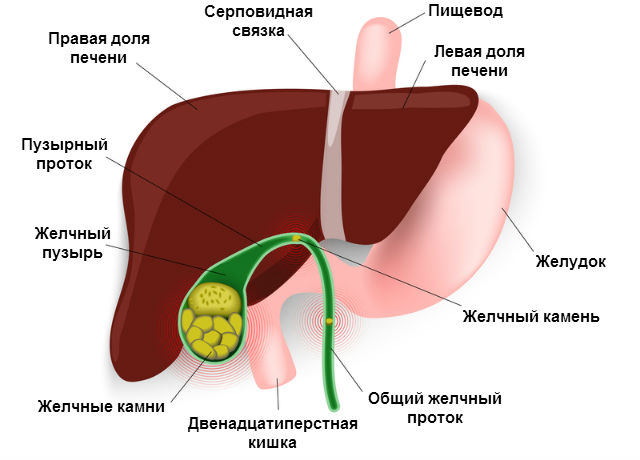
Полное экспресс-обследование в приемном отделении выявило наличие камня в желчном пузыре. Естественно вкололи обезболивающие. На другое утро у меня уже ничего не болело, и я предпринял попытку “увернуться” от операции. Но не тут-то было.
К операции готовили дня три. Пришлось обойти всех врачей и получить их предоперационные консультации. Терапевт (мужчина в возрасте с опытом) рассказал, что теперь мне предстоит всю оставшуюся жизнь пить таблетки от давления. А это ведь так противно.
Вечером перед операцией меня вызвал в кабинет главный хирург и сказал, что камень у меня большой и решался вопрос какую делать операцию — полостную (то есть распанахать полживота) или лапараскопическую (небольшой разрез+ два вставленных прибора для подсветки и теленаблюдения).
В итоге главный хирург сказал, что он сделает лапараскопически (у него богатый опыт). Просто меня предупредил, что камень действительно большой.
В итоге с утра (часов в 10) меня положили на стол, привязали и навесили на нос наркозную маску. На операции присутствовала соседка (медсестра из реанимации). Потом рассказывала, как хирург громко выражался, когда не мог раздавить камень и вытащить его. Почти 2 часа боролся с ним — в итоге победил.
Примерно в 2 часа дня я проснулся в реанимации. А к шести вечера уже встал с постели и погулял по коридору.
Внимание. Хирург показал мне обломки камня и сказал, что сам пузырь уже был как тряпочка и вполне возможно, что мог разорваться в любое время.
Вы спросите и при чем же здесь гипертония? Я бы тоже это хотел узнать, поскольку вот уже четыре года прошло, а давление у меня вообще перестало прыгать и не поднималось ни разу выше +10 делений сверх моей нормы. И это после 20 лет постоянных повышений.
Скорей всего давление создавалось именно в желчном пузыре. Вот такой был риск. Камень перекрывал выход и все могло закончиться плачевно. Так у меня умер близкий товарищ — пошел камень из почки и не спасли.
Так что, если у вас есть подобные проблемы, то стоить проверить и мой вариант.
А жизнь продолжается!
Обратите внимание на важные материалы:
— Посмотрите, что вы еще не знаете о болезни рак.
— Посмотрите, как надо противостоять раку.
— НЕ шоу больного раком хирурга- онколога Андрея Павленко
Внимание! Вся информация дается в ознакомительных целях.
Подписывайтесь на канал – у нас много профессионально подготовленной информации. Будем рады вашим лайкам. Спасибо.
Провоцируют скачки артериального давления различные причины и желчнокаменная болезнь, как одна из них. Эта патология характеризуется образованием в желчном пузыре или желчных протоках конкрементов. Желчнокаменная болезнь — распространенное заболевание, которое чаще всего диагностируется у полных людей в возрасте. Снизить артериальное давление, возникшее при ЖКБ, можно с помощью гипотензивных лекарственных средств, но полностью стабилизировать его можно только после выведения конкрементов.

Симптоматика
Не всегда камень в желчном пузыре дает о себе знать, больные могут обнаружить его при диагностическом обследовании совершенно случайно. Зачастую конкременты проявляются в виде приступообразных болей различной степени тяжести в подреберье с правой стороны и в эпигастральной области. Изредка боли ощущаются в правой руке или ключице, также они способны локализоваться в спине. Больные отмечают и такие симптомы:
- подташнивание;
- горький привкус в полости рта;
- отрыжку горечью;
- рвотные позывы;
- вздутие живота.
Когда желчный пузырь заполоняют камни, то больной помимо вышеперечисленных симптомов, наблюдает изменения в организме, схожие со стенокардией. Нередко люди отмечают усиление признаков недуга после съеденной жирной пищи или сильного стресса. Если длительное время при желчекаменной болезни не предпринимать никаких мер, то может возникнуть осложнение, которое сопровождается повышенной температурой тела, ухудшением аппетита и утомляемостью.
Вернуться к оглавлению
Скачки давления как редкий симптом проблем с желчным пузырем
Желчнокаменное заболевание характеризуется образованием конкрементов в полости желчного. Иногда при камнеобразовании может повышаться артериальное давление. Это не частый симптом и проявляется он у небольшого процента больных. При появлении скачков давления важно незамедлительно принять лечебные меры, дабы избежать ухудшения состояния больного и не усложнить течение болезни.
Вернуться к оглавлению
Что делать?
 Скачки давления при желчнокаменной болезни могут возникать у небольшого количества пациентов.
Скачки давления при желчнокаменной болезни могут возникать у небольшого количества пациентов.
Чтобы привести давление в норму, потребуется вылечить основное заболевание, повлекшее за собой скачки АД. В медицине представлено несколько способов, с помощью которых можно вылечить желчнокаменную болезнь:
- растворение конкрементов фармацевтическими препаратами;
- ультразвуковое дробление камнеобразований;
- инвазивный метод.
Терапия ЖКБ включает в себя специализированную диету, которой должен придерживаться больной как во время лечения, так и после него. Пациенту требуется употреблять пищу маленькими порциями 4—5 раз в сутки. В рационе больного должны преобладать белки животного происхождения и растительные жиры. Категорически противопоказано поедание жирной, жареной, перченной и пересоленной пищи, а также тех продуктов питания, из-за которых повышается давление. Под запретом алкогольные напитки и раздражающие слизистую приправы.
Если конкременты небольшого диаметра, то их можно растворить при помощи специальных медпрепаратов. Обычно терапевтический курс длится от 1-го месяца, до 1,5 года. При запущенной форме болезни полагается хирургическое вмешательство, которое проводится 2-мя способами:
- Классический, который подразумевает разрез живота.
- Лапароскопический, проводимый специальными инструментами, которые вводятся в брюшную полость через отверстие маленького диаметра.
Вернуться к оглавлению
Народное лечение
Старинные знахарские книги рекомендуют лечить желчнокаменную болезнь следующим средством, описанным в таблице:
| Рецепт | Особенности приготовления и применения |
| Ингредиенты | Оливковое масло — 0,5 л |
| Сок лимона — ½ л | |
| Как принимать? | За 6 часов до еды следует принимать по 4 ст. л. оливкового масла и сразу же запивать таким же количеством лимонного сока. Повторять процедуру каждые 15 минут, пока не будут полностью выпиты компоненты средства. |
Вывести камни из желчного пузыря поможет отвар, приготовленный из березовых листков и воды. Залить стаканом кипятка 2 столовые ложки листков березы, поставить варить на медленный огонь и снять, когда останется ½ часть от изначального объема жидкости. Процеженное и остуженное средство употреблять трижды в сутки по десертной ложке за час до трапезы.
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Ещё одна опасная болезнь, связанная с давлением — билиарная или желчная гипертензия является опасным заболеванием, связанным с возникновением отклонений от нормального артериального давления.
В статье освещены вопросы происхождения патологии, что это такое и как она лечится.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Билиарная гипертензия — сложно диагностируемое заболевание печени и желчного пузыря.
Её природа заключается в повышении давления желчи на стенки желчевыводящих протоков и желчного пузыря, то есть на гепатобилиарную систему.
Высокое БД говорит о затруднённом протоке желчи из печени в двенадцатиперстную кишку.
Обязательное следствие патологии – нарушение пищеварения и боли в правом подрёберье.
Заболевание развивается по нескольким причинам:
- Опухоли. Злокачественные или доброкачественные образования сдавливают внутрипеченочные протоки или желчевыводящие пути. Они могут вырастать на печени или близлежащих органах, например, поджелудочной железе. Аналогично влияют опухолеподобные образования (киста поджелудочной железы и другие). В настоящий момент, онкология является причиной половины случаев.
- Желчнокаменный холецистит. Если камни попадают в устье желчного пузыря, то развивается этот синдром.
- Гельминтоз. Некоторые виды гельминтов способны выживать в желчной среде, например, описторхи и эхинококки.
- Полипы. Рост полипов в желчевыводящей системе блокирует обменные процессы аналогично желчным камням.
- Врождённая патология. Изменение диаметра протоков гепатобилиарной системы. Диагностируется в раннем возрасте.
нальных изменений поражённых органов нарушается циркуляция крови в поражённом и прилежащем органе, появляется местная гипертония.
Характер изменения кровяного давления в венах и артериях говорит о местоположении злокачественного новообразования.
МКБ предусматривает такие типы билиарной гипертензии:
- внутрипеченочная — появляется вследствие блокировки портальной вены печени;
- предпеченочная — результат осложнения кровотока в сосудах, снабжающих печень;
- постпеченочная — при нарушении оттока крови в полую вену;
- смешанная — комбинация нескольких описанных видов.
Существует несколько стадий БГ:
- Начальная — железа работает исправно, но с малозаметным замедлением.
- Умеренная — застой желчи в протоках, при котором возможно компенсировать неисправность.
- Выраженная — характеризуется скоплением жидкости и увеличением брюшной полости.
- Осложнённая — чревата возможностью внутренних кровотечений и нарушением работы почек.
К сожалению, начальная стадия БГ слабо выражена, её легко спутать с другими болезнями. В большинстве случаев болезнь обнаруживается на умеренной, чаще выраженной фазе.
Вычислить билиарную гипертензию по симптомам не первой стадии невозможно.
Болезнь прячется под другие расстройства пищеварения, и пациент всегда обманывается, покупая ненужные препараты.
Особенно часто недуг путают с отравлением. В то же время, патология продолжает прогрессировать и давать больше однозначных признаков. Только на этом этапе происходит обращение к специалистам, медицинское обследование – единственный способ выявить БГ наверняка.
Признаки билиарной гипертензии на ранней стадии:
- хроническая усталость и расстройства сна;
- метеоризм;
- вздутие живота;
- колики в животе;
- неустойчивый стул;
- отрыжка, рвота и тошнота.
На поздних этапах БГ к перечисленным симптомам добавляются:
- неприятный привкус во рту;
- анемия;
- резкое похудение;
- желтуха.
Обратиться к врачу заставляет отёчно-асцитический синдром, он может развиться за несколько недель или месяцев и дать в результате увеличение живота, одышку и метеоризм. Он является последствием накопления асцитической жидкости в брюшной полости.
Также могут опухать ноги в части голеностопа. На поздних стадиях болезни, распухают вены на ногах.
Желчная гипертензия может быть выявлена по увеличенной селезёнке. Изменения в форме обусловлены ухудшением состава крови, застоем в ней некоторых элементов. Это явление способствует развитию анемии и некоторых других заболеваний.
Самый четко выраженный симптом БГ – это механическая желтуха. Она также появляется на поздних этапах развития болезни и явно указывает на проблемы с желчным пузырем. С одной стороны, она придает коже и слизистой желчный цвет, с другой – вызывает периодический зуд. Последний вызван раздражением периферических нервов желчной кислотой, которая попадает в кровь и распространяется по всему телу.
Если усердно игнорировать симптомы болезни, она проявляет себя гораздо жестче.
Однозначный признак запущенной стадии БГ:
- внутренние кровотечения;
- желудочные спазмы;
- кровавая рвота;
- кровяные вкрапления в кале.
Важно то, что внутреннее кровотечение всегда появляется неожиданно и безболезненно. Выбросы крови не ограничены, их тяжело остановить. Таким образом, болезнь является смертельной.
Как было сказано, рассматриваемая патология тяжела в обнаружении на ранних стадиях. Более того, даже врач не может подтвердить диагноз, пока не узнает результаты анализов. Для выявления БГ необходимо проведения обследования различными методами.
Выбор методики диагностики зависит от сложности течения недуга и имеющихся технических возможностей медицинского учреждения.
В данном случае могут быть назначены различные клинические исследования, в зависимости от сложности протекания болезни.
Их можно разделить на две группы:
- Инвазивные – методы, основанные на вводе специальных веществ в организм или его полости (рентгеноконтрастные исследования, биопсия, лапароскопия).
- Неинвазивные методы менее точны, но проводятся проще и быстрее (УЗИ, томография).
УЗИ – неинвазивное исследование организма человека с помощью ультразвуковых волн. Благодаря простоте и безопасности, оно является самым популярным. Регулярное обследование даёт возможность выявить болезнь на ранней бессимптомной стадии.
Компьютерная томография – метод послойного исследования тканей с помощью рентгеновского излучения. Позволяет более полно рассмотреть структуру и параметры новообразований, чем предыдущий способ. Её частный случай – МРТ.
Рентгеноконтрастное исследование основано на вводе в полости организма жидких контрастирующих веществ. Они повторяют по форме естественные пути и выявляют на снимке участки, невидимые обычному рентгену. Кроме того, они отображают проходимость рассматриваемых протоков.
Биопсия отличается от предыдущих способов тем, что проводится после установления диагноза. Нужна она для того, чтобы понять природу злокачественного образования. Производится по следующему принципу: через кожу в орган вводится игла, которая извлекает порцию ткани. Наблюдение за процессом проводится с помощью УЗИ. Полученный материал анализируется в лаборатории. Это наиболее точный метод для установки окончательного диагноза и возможности удаления новообразования.
Крайний случай – лапароскопия. Это ни что иное, как оперативное вмешательство. Она используется для визуализации болезненных участков и забора материалов для анализов. Вместе с этим могут быть произведены лечебные манипуляции в зависимости от характера заболевания.
Характер лечения билиарной гипертензии зависит от двух условий — причины патологии и стадии развития болезни.
Хирургический способ лечения обязательно имеет место на поздних стадиях заболевания, когда преобладают симптомы — асцит и внутренние кровотечения. В случае БГ он всегда представляет собой лапароскопию. В настоящее время существует достаточно технических средств для проведения аккуратных и щадящих операций. Они абсолютно безопасны, требуют мало времени для восстановления и всегда эффективнее попыток самолечения.
Специалист в видео в этой статье расскажет, как бороться с повышенным артериальным давлением.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
на
Печет в левой груди, обострение после массажа. Делала кардиограмму. После приёма эманеры стало плохо, резко подскачило давление и пульс, онемели ноги, руки. Випила лизиноприл, бисопролол, через 20 минут стало легче. После того, как плохо становится, идёт отрыжка воздухом, она постоянная. 5 месяцев назад удалила желчный пузырь, но проблемы остались.
Подскажите пожалуйста, уже как с июля 2015 года беспокоит жидкий стул, делала УЗИ показало следующее: печень норма, а вот желчный пузырь: 79Х26 мм, контуры не ровные, стенка 5 мм, не однородная, в устье перегиб. Желчные протоки: сегментарные и долевые протоки не расширены, холедох 5 мм. Поджелудочная железа: контуры ровные, размеры железы: толщина головки 25 мм, тела 20 мм, хвоста 23 мм, эхоструктура железы не однородная, эхогенность железы повышенная, вирсунов проток не расширен. Селезенка в но.
Здравствуйте, мне 38 лет. Полгода назад мне удалили желчный пузырь. Появилось ежедневное вздутие живота. И сильные спазмы один раз в месяц. Обследование показывает что все нормально, только билирубин 39.3. Стул жидкий, не сформирован. Помогите пожалуйста, чем лечиться.
Добрый день! По результатам УЗИ заключение: жировой гипотоз печени, диффузное изменение поджелудочной, камень в желчном пузыре до 17мм и песок в почках. Очень мучает отрыжка с утра до вечера и дует живот. Врач кроме фистала ничего не прописала, говорит, что ничего страшного. Может быть Вы что то посоветуете, хотя бы можно ли избавиться от отрыжки, газированные напитки я не пью. Ещё очень часто поднимается давление 110/160, принимаю эналаприл 10 мг.
Здравствуйте, В июне 2016 года моему мужу сделали операцию по удалению желчного пузыря и камня в нем. Он был на больничном, потом по истечению времени вышел на работу. В октябре началась затяжная диарея (до этого тоже было -но не так сильно), что не съест до расстройства кишечника. В конце октября он опять попал в больницу. После больницы придерживаемся диеты, но одно НО — худеет: был вес до операции 90кг, сейчас на начало 2017 года — 60кг. Подскажите, пожалуйста причину худения.
Ваши персональные даннные надежно защищены. Платежи и работа сайта осуществляются c использованием защищенного протокола SSL.
Одна из самых частых операций в хирургии – холецистэктомия – удаление желчного пузыря. Любое оперативное вмешательство – стресс для организма , а если оно сопровождается удалением органа – двойной стресс, так как организму приходится приспосабливаться к жизни в новых условиях. Как помочь ему адаптироваться?
Функции желчного пузыря в организме человека
Желчный пузырь в организме человека выполняет ряд функций:
- Депонирующая (в нём скапливается желчь, продуцируемая печенью);
- Эвакуаторная (сократительная деятельность желчного пузыря обеспечивает выброс желчи в двенадцатиперстную кишку во время пищеварения);
- Концентрационная (в желчном пузыре желчь концентрируется и становится более густой – при сниженной эвакуаторной функции концентрация желчи приводит к камнеобразованию);
- Всасывающая (через стенку желчного пузыря могут всасываться компоненты желчи);
- Вентильная (обеспечивает (не)поступление желчи в кишечник) и другие.
Жизнь после удаления желчного пузыря
Все органы человека обеспечивают бесперебойную и слаженную работу всего организма, и после удаления хотя бы одного из них жизнь человека меняется. Часто после удаления желчного пузыря может возникнуть так называемый постхолецистэктомический (холецистэктомический) синдром – синдром функциональной перестройки желчевыделительной системы после холецистэктомии. Другими словами, жизнь после удаления желчного пузыря меняется: организм перестраивается на работу в новых для него условиях. Адаптация связана с исключением пузырной желчи из процессов пищеварения и изменением внешнесекреторной функции печени. Эта перестройка может пройти незамеченной, а может доставить человеку беспокойство.
Понятие постхолецистэктомического синдрома (ПХЭС) появилось в американской медицинской литературе в 30-е годы XX века и заняло во врачебной терминологии прочное место. Несмотря на длительное существование точного понимания этого синдрома нет, он до сих пор критикуется как слишком общий и неконкретный.
Клиника ПХЭС
Один из первых симптомов – жидкий стул, вызванный повышенным поступлением желчи в двенадцатиперстную кишку (поскольку резервуара для хранения желчи больше не существует) – холагенная диарея. Далее рефлекторно происходит сокращение сфинктера Одди с целью уменьшения оттока желчи. Из-за нарушенного оттока в желчных путях развивается застой и гипертензия; они растягиваются, что клинически проявляется приступами боли в правом подреберье, а иногда и симптомами панкреатита. Основным признаком ПХЭС являются повторяющиеся приступы печёночной колики. К прочим симптомам относят непереносимость жирной пищи, вздутие живота, отрыжку, тошноту.
Лечение
Неотложная помощь при печёночной колике заключается в назначении спазмолитических лекарственных препаратов (дротаверин, но-шпа) для уменьшения гипертонуса сфинктера Одди. Далее проводят консервативную терапию, направленную на восстановление нормального биохимического состава желчи, адекватного оттока желчи и панкреатического сока.
Пожалуй, самой эффективной мерой для скорейшей адаптации организма после холецистэктомии является диетотерапия, поскольку жизнь после удаления желчного пузыря значительно меняется. Разработаны диетические рекомендации по питанию после удаления желчного пузыря.
Диета должна быть физиологически полноценной, механически, химически, термически щадящей. Все блюда отварные, паровые, исключаются жаренные, тушёные, пассерованные.
Принцип дробного питания (5-6 раз в день)!
Состав: белки 85-90 г (животных 40-45 г), жиры 70-80 г (растительных 25-30 г), углеводы 300-450 г. (легкоусвояемых 50-60 г), энергетическая ценность 2170-2480 ккал, свободная жидкость 1,5 л., поваренная соль 6-8 г.
Хлеб: белый, подсушенный, сухое несдобное печенье.
Супы: вегетарианские, молочные, с протёртыми овощами и крупами.
Блюда из нежирного мяса, птицы, рыбы в виде суфле, кнели, котлет. Курица без кожи, не жирная рыба отварным куском.
Овощные блюда: картофель, морковь, свёкла, кабачки, тыква, цветная капуста в виде пюре, паровых суфле.
Крупяные, макаронные изделия: жидкие протёртые и вязкие каши овсяной, гречневой, рисовой и манных круп, отварная вермишель.
Блюда из яиц: белковые паровые омлеты.
Молоко и молочные продукты: молоко, кефир, простокваша, ацидофилин, творог, сыр с низким содержанием жира.
Фрукты, ягоды: в виде пюре, соков, киселей, а также протёртые компоты, желе, мусс, суфле из сладких сортов ягод и фруктов, печеные яблоки.
Напитки: чай, отвар шиповника.
Жиры: растительное и сливочное масло добавляются в готовые блюда.
В фазу ремиссии (затихания) : используют те же продукты и блюда, но в непротёртом виде. Расширяется ассортимент продуктов (свежие фрукты, овощные салаты, винегреты), яйца 2-3 раза в неделю. Кулинарная обработка более разнообразна: допускается тушение, запекание в духовке после отваривания.
Не рекомендуется: свинина, баранина, утка, гусь, жирные сорта рыб (палтус, сёмга, осетрина и т.д.), кондитерские изделия с кремом и сдобой, мороженое, кофе, какао, шоколад, специи, маринады, соления, кислые ягоды, фрукты, бобовые, щавель, шпинат, редька, редис, лук, чеснок, грибы, белокочанная капуста, орехи, семечки, мясные бульоны, мясные и рыбные консервы, пшено, черный хлеб, майонез, алкоголь, газированные напитки.
Загрузка…
Adblock
detector