Гиперэхогенная взвесь в шейке желчного пузыря

При обследовании на ультразвуковом оборудовании специалисты находят гиперэхогенные образования, плотные участки ткани, которые не пропускают волну. Рассмотрим, как появляется это образование, какое оно бывает, как его выявить и лечить.
Что такое эхогенность образования?
Часто при исследовании на УЗИ специалисты сталкиваются с гиперэхогенными образованиями, которые не являются самостоятельным заболеванием, а указывают на развитие патологии и необходимость дополнительного обследования. Как правило, это ткани с кальцинированной структурой, жир, камень или кость.
На мониторе УЗИ-оборудования эхогенность всегда отличается светлым или белым пятном, по которому делается вывод о наличии уплотнения в данной области. Структуры могут быть линейными или точечными, а также довольно объемными в полости исследуемого органа. При затемнении участка специалист отмечает гипоэхогенность структуры.
Почему возникают гиперэхогенные образования?
Причин образования эхопозитивных уплотнений в органе может быть довольно много и зависят они от общего состояния организма, размера и места локализации образования. Как правило, УЗИ обнаруживает кальцифицированные структуры в множественном числе или единичные, которые обладают акустической тенью.
Патологии, при которых образуются гиперэхогенные кальцификаты:
- заболевания билиарной системы, конкременты в полости желчного пузыря;
- инфекции в легочной системе – бронхиты, туберкулез, грипп или пневмония;
- простатит и другие патологии в предстательной железе или заболевания венерической этиологии;
- диффузное поражение щитовидной железы, узлового типа, гипотиреоз или токсический зоб;
- сердечно-сосудистые болезни – перикардиты, эндокардиты или инфаркт миокарда;
- патологии печени – гепатиты вирусного происхождения, малярия или амебиаз;
- болезни эндокринологических органов, болезнь Вагнера или дерматомиозиты.
- патологии в сердечно-сосудистой системе – перикардит, инфаркт миокарда, эндокардит,.
Если кальцификаты выявлены микроскопических размеров, то это обычно злокачественные опухоли. Такие патологии возникают при нефрите в хронической стадии, травмировании и других болезнях. Жидкости внутри таких уплотнений нет, но плотность акустически очень высока, а звук проводится очень плохо. Иногда такие структуры могут быть элементами каркасного типа в тканях органов.
Кто входит в группу риска?
Образование нетипичных тканей в органе при УЗИ считается эхопозитивными структурами. В группу риска по выявлению таких уплотнений можно отнести пациентов со следующими состояниями:
- острые инфекции в организме;
- воспаления систем жизнедеятельности;
- длительной химическое или термическое действие на орган (вредные условия работы и пр.);
- хронические болезни в стадии обострения;
- вредные привычки и неправильный рацион;
- недостаточная двигательная активность;
- травмирование механического характера органов.
Все эти факторы приводят к развитию патологии, поэтому необходимо вовремя провести диагностики и начать профилактические процедуры.
Взвесь в желчном пузыре (УЗИ)
Симптомы гиперэхогенных образований
Эхопозитивные образования находятся внутри органов, поэтому общая картинка поражения зависит от количества и качества повреждения слизистых оболочек.
Гиперэхогенность проявляется следующими общими признаками:
| № | Полезная информация |
|---|---|
| 1 | слабость и рост температуры, головная боль, характерные для хронических воспалительных процессов |
| 2 | проблемы со сном и снижение общей мышечной массы |
| 3 | неврология в виде постоянной раздражительности и головокружения |
Локальная симптоматика отличается от общей в зависимости от органа или системы:
- легочная система – учащение дыхания и одышка, цианозы специфического вида;
- печеночная система – боли справа под ребрами, тошнота и рвота, отеки из-за задержки влаги в организме;
- почечная система – неприятный запах урины и изменение её цвета, почечная недостаточность;
- в предстательной железе – возникают симптомы эректильной дисфункции, проблемы с выделением мочи;
- в щитовидной железе – нехватка тиреодиных гормонов, слабость и повышенная сонливость, увеличение органа;
- в сердечно-сосудистой системе – сбой сердечного ритма, посинение губ, конечностей и ушей, боли возле сердца.
По этим симптомам врачом назначается детальное обследование на УЗИ, после чего начинается лечение и комплексная терапия.
Локализация гиперэхогенных образований
Уплотнения тканей органов, обладающие гиперэхогенностью, могут быть обнаружены у пациентов любого пола и возраста. Как правило, эхоположительные участки находят в ЖКТ, печени, почечной системе, яичниках и матке.
Желчный пузырь
Выявленное в ходе ультразвукового обследования гиперэхогенное образование в желчном пузыре означает уплотнение в тканях. Это возникает при следующих состояниях:
- образование камня в органе – плотность фокуса локализуется в просвете желчного пузыря, при этом обнаруживается акустическая тень. Такая структура подвижна при дыхании пациента или при его изменении положения тела. Специалисты отмечают, что камни могут быть и закрепленными к дну или стенкам органа;
- полип холестеринового типа, вырастающий на стенках желчного пузыря. Плотность такого образования повышена, по диаметру оно от 2 до 4 мм, с широким основанием и ровный контуром;
- билиарный сладж на дне желчного пузыря. Осадок состоит из вязкой желчи, обладает высокой эхогенностью и не отбрасывает тень. Форма меняется при изменении положения пациента. В некоторых случаях гиперэхогенная взвесь в желчном пузыре настолько плотная, что напоминает печень. В таком случае пациенту дают желчегонное и повторяют УЗИ желчного пузыря.
Матка
Эхопозитивный участок в матке оказывается при диагностике сгустком крови, который выйдет при менструации. Также это может быть полип. Чтобы отличить полип от других структур, необходимо сделать повторное УЗИ матки в течение 5-10 дня цикла. В мышечной части матки уплотнение сигнализирует о миоме или опухоли, в таком случае орган увеличен и контуры изменены. Так же проявляется и липома матки. При акустическом уплотнении в толще матки диагностируется миометрия, которая бывает при сахарном диабете и менопаузе, после выскабливания в эндометрии матки. После этого на стенках образуются рубцы, или же могло остаться часть плода.
Уплотнения гиперэхогенного типа в матке указывают на следующие факторы:
- установленный внутри матки контрацептив, тогда образование имеет четкий контур;
- эндометрит хронической стадии – образование довольно четкие, имеют диаметр 1-2 мм, полость органа расширена;
- дегенерация миоматозного узла жирового типа;
- образованный кальцификат в миомном узле;
- полип или развитие опухоли в эндометрии, гиперплазия кистозного типа.
Грудные железы
Важно знать! У 78% людей имеющих заболевания желчного пузыря страдают от проблем с печенью! Врачи настоятельно рекомендуют пациентам с заболеваниями желчного пузыря проходить чистку печени хотя бы раз в полгода… Читать далее…
Повышенная плотность тканей в молочных железах при УЗИ обследовании указывает на:
- образование кальцината;
- мастит узлового типа при отторжении воспаленных тканей;
- гиперплазии – участки с гиперэхогенностью чередуются со средней эхогенностью;
- фиброзы при воспалениях хронической формы в железистых тканях.
Мочевой пузырь
Обнаружение гиперэхогенного участка в мочевом пузыре является свидетельством камня в полости. В таком случае акустическая тень перемещается при смене положения тела пациента. При развитии некоторых опухолей или шистосомозе стенки мочевого пузыря на УЗИ также отмечаются зоны с высокой эхогенностью, но у них нет акустической тени и фокус не меняется.
Почки
Эхопозитивные образования в почках указывают на развитии следующих заболеваний:
- почечно-каменная патология;
- образование кальцификатов;
- рубцевание участков тканей;
- полип или развитие опухолей различной этиологии.
Для максимальной достоверности результата у специалиста на УЗИ пациенту необходимо тщательно и по правилам подготовиться к проведению процедуры.
Щитовидная железа
Уплотнения с положительной эхогенностью в щитовидке указывают на:
- аденому предстательной железы
- образованные кальцинаты в опухоли или узле;
- при качественной подготовке к УЗИ возможен папиллярный рак щитовидной железы без инкапсуляции
- в некоторых случаях гиперэхогенное образование может быть хрящевым кольцом трахеи.
Яичники
УЗИ яичников обнаруживает эхоположительные участки в следующих случаях:
- повышенное образование ульцинатов;
- наличие опухоли с костями, жиром и тератомами;
- злокачественные новообразования.
Печень
Гиперэхогенные участки в печеночной системе могут быть при гемангиомах или доброкачественных опухолях. Также встречается рак органа. При достаточной подготовке к прохождению процедуры и профессионализму диагноста структуры могут быть метастазами любого злокачественного образования в паренхиме печени. По результатам УЗИ не выносят диагноз, поскольку дополнительно необходимо подтверждение возникших подозрений на гистологии.
Прогноз
Выявление при обследовании ультразвуком гиперэхогенных участков – не диагноз. Но обязательно следует пройти диагностику повторно или прибегнуть к дополнительным инструментальным методам. Прогноз напрямую зависит от результатов обследования. В случае, когда уплотненные участки небольшого размера и не оказывают воздействие на другие органы и ткани, то можно наблюдать под контролем врача. Если выявлены кальцинаты и камни, опухоли доброкачественной природы или раковые, то нужно начинать терапию, план которой назначит лечащий доктор. Лечение может быть оперативным или консервативным. Как правило, эхоположительные образования на УЗИ требуют комплексных исследований.
УНИКАЛЬНЫЙ РЕЦЕПТ РАСТВОРЕНИЯ КАМНЕЙ В ЖЕЛЧНОМ ПУЗЫРЕ! ПРИЧИНЫ ОБРАЗОВАНИЯ КАМНЕЙ, ХОЛЕЦИСТИТ!
При назначении ультразвуковой диагностики брюшной полости существует вероятность выявления опасного патологического процесса — появления взвеси в желчном пузыре. Без грамотного лечения эта патология может перерасти в более серьезную болезнь с возможными осложнениями.
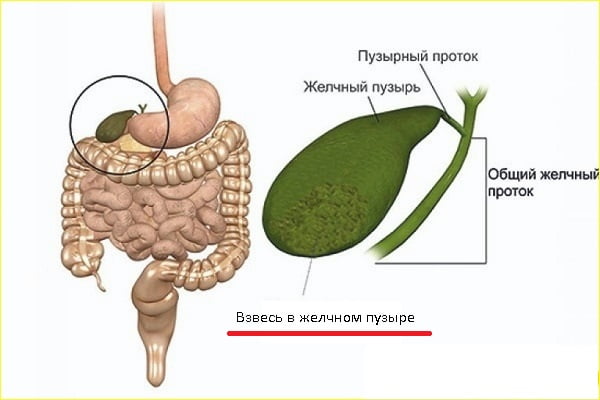
Взвесь в желчном пузыре: что это такое
Желчь способствует расщеплению жировых веществ растительного и животного типов, попадающих в ЖКТ вместе с пищей. В человеческом организме могут быть зафиксированы дисфункциональные расстройства желчного пузыря. Желчь скапливается и не выводится в нужном количестве, что провоцирует ее кристаллизацию. Внешне такая желчь напоминает «овсяные» хлопья в желчном пузыре, называемые взвесью.
В таком случае врачи ставят диагноз — «сладж синдром желчного пузыря». Диагностика симптомов и лечение назначается гастроэнтерологом или врачом-гепатологом. Осадок в желчном пузыре находят при проведении ультразвуковой процедуры брюшной полости.

«Билиарный сладж в желчном пузыре» достаточно новый термин, поэтому назначенные разными врачами схемы лечения могут не совпадать. В данный момент нет единой методики лечения и отсутствуют утвержденные стандарты. Поэтому часть гастроэнтерологов считает, что синдром проходит самостоятельно и является временным заболеванием.
Однако, исследования показывают, что стоит серьезнее отнестись к данному патологическому процессу. Отсутствие лечения может привести к развитию начальной стадии холецистаза — желчнокаменной болезни.
Типы и состав взвеси
Ультразвуковая диагностика брюшинной полости позволяет оценить уровень эхогенности содержимого желчного пузыря. Кроме того, сама желчь подлежит классификации по химическому составу, исходному происхождению и консистенции.
Химический состав желчи влияет на способ ее образования:
- соли кальция;
- холестерин;
- пигменты желчи.
Желчная взвесь состоит из хлопьев, песка и сладжа. Содержимое пузыря неоднородное и в зависимости от положения тела больного (лежачее, сидячее, в процессе ходьбы или бега) перемещается внутри органа. В состоянии покоя тела быстро оседают только песчинки, хлопья и сладж медленно опускаются по стенкам пузыря.
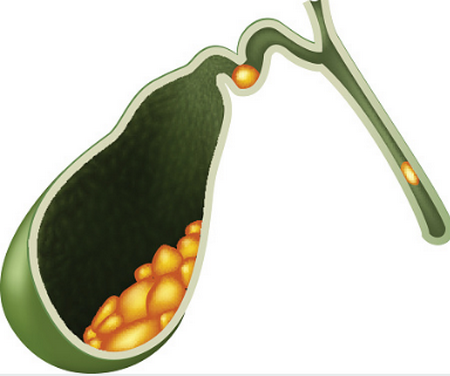
Уровень эхогенности позволяет классифицировать взвесь по следующим категориям:
- билиарный сладж;
- эхопозитивная;
- гиперэхогенная.
На экране оборудования ультразвуковой диагностики эхо-взвесь выглядит как серая масса или крупицы. Если патологический процесс находится в запущенном состоянии, то на мониторе видны крупные белые «камешки», то есть чем плотнее взвесь, тем она светлее по цвету.
Эхопозитивная взвесь появляется только в начале заболевания и представляет собой хлопья, не имеющие большой плотности. Осадок может самостоятельно выводиться через желчевыводящие протоки и попадать в желудочно-кишечный тракт. На экране ультразвуковой диагностики эхопозитивная взвесь имеет темно-серую окраску.
Наличие гиперэхогенной взвеси говорит о том, что патологический процесс уже прошел начальную стадию и хлопья начинают приобретать консистенцию желеобразных сгустков (на неформальном медицинском языке — «замазка»). На мониторе ультразвуковой диагностики они выглядят более светлыми и крупными, чем при эхопозитивной взвеси. Это и есть сладж.
Билиарным сладжем называют все типы эхо-взвеси, независимо от ее консистенции, происхождения, окраски и параметров. По размерам билиарный сладж делится на:
- мелкодисперсный (до 5 мм);
- крупнодисперсный (от 6 мм).
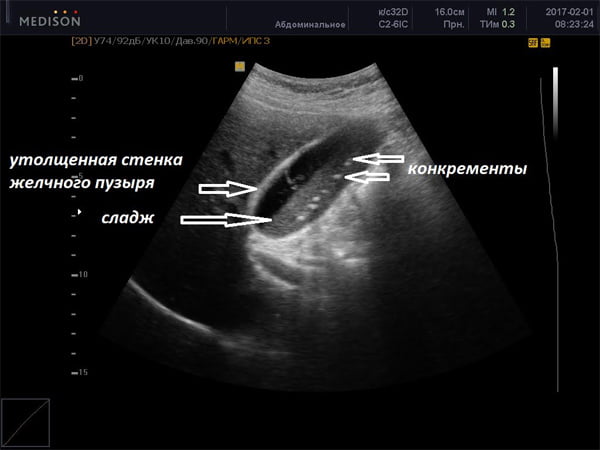
Исследования показывают, что диагностирование билиарного сладжа говорит о начале образования камней в желчном пузыре. Плотность сладжированной желчи намного выше, чем у обычной «здоровой». Такая смесь состоит из разных по размеру и консистенции элементов, которые провоцируют застойные явления, то есть сладж является феноменом, возникающим только при наличии периодического застоя желчи в пузыре.
На обнаружение билиарного сладжа необходимо отреагировать назначением лечения, так как его отсутствие может привести к развитию холелитиаза.
Причины образования взвеси
Ключевыми причинами образования взвеси являются — застой желчи и ее уплотнение. Это может произойти из-за:
- наличия заболеваний печени (цирроза, гепатита);
- оперативного вмешательства по пересадке органов;
- сужения желчного протока;
- холецистопанкреатита (воспалительного процесса в желчном пузыре и поджелудочной железе);
- частое употребление спиртных напитков;
- анатомических особенностей организма (перегиба пузыря);
- длительного лечения с помощью медикаментов, провоцирующих образование сладжа в желчном пузыре;
- неправильного питания, где преобладают животные жиры и углеводы.
Большая часть случаев заболевания характеризуется набором факторов. Особенное внимание требуется уделить больным, прошедшим процедуру камнедробления в желчном пузыре, а также проходящим курс медикаментозного лечения от холелитов. Могут остаться элементы, которые продолжат раздражать стенки пузыря и протоков, а также создавать незначительное количество взвеси.
Кроме того, большое влияние на формирование взвеси оказывают и возрастная категория, и половая принадлежность, и образ жизни. Статистические данные показывают, что большая часть заболевших является женщинами старше 50 лет.
Однако, встречаются случаи, когда взвесь в желчном пузыре диагностируется у ребенка. Причины и предпосылки неизвестны.
Симптомы наличия сладжа в желчном пузыре
Видимых признаков наличия сладжа в пузыре нет. Патологический процесс проходит незаметно, бессимптомно. Обнаружить «хлопья» можно только с помощью ультразвуковой диагностики. Сладж проявляет себя при обострении заболеваний, провоцирующих его образование и накопление. При осложненном течении заболеваний заметны следующие симптомы:
- отсутствие аппетита;
- изжога;
- рвота с горьким привкусом (желчью);
- болезненность с правой стороны под ребрами (болевые ощущения могут усиливаться после принятия пищи);
- тошнота, появляющаяся в разное время суток;
- понос или запор.

Диагностика
Обнаружить наличие взвеси в желчном пузыре можно на разных стадиях развития заболевания:
- На начальной стадии заболевания эхо-взвесь видна в виде хлопьев, что говорит о застойных процессах в организме.
- Гиперэхогенная взвесь просматривается на экране как более плотная и неоднородная структура. Это говорит о том, что хлопья склеиваются и формируются желчные сгустки.
- Билиарный сладж представляет собой плотный осадок, состоящий из солей кальция, липидных частиц и желчных пигментов.
Для постановки диагноза врач-гастроэнтеролог собирает общий анамнез больного, а также уточняет характер болевых ощущений и их периодичность. Доктор принимает в учет:
- имеющиеся заболевания желудочно-кишечного тракта;
- какие таблетки пьет больной;
- имеется ли алкогольная зависимость.
Кроме того, врач проводит внешний осмотр пациента, применяет метод пальпации и направляет на сдачу анализов крови, мочи и кала с целью выявления патологических процессов в организме. В анализе крови особенное внимание уделяется содержанию билирубина, холестерина и белка в крови.
При необходимости гастроэнтеролог может направить пациента к терапевту для получения дополнительной медицинской консультации.
Для уточнения диагноза врач направит больного на:
- Ультразвуковое исследование органов брюшной полости. Данный метод обследования назначается чаще всего. Ультразвуковая диагностика позволяет обнаружить наличие взвеси, определить ее тип и количество, смещаемость, а также оценке подлежат стенки желчного пузыря.
- Магнитно-резонансную или компьютерную томографию, которая позволяет с высоким уровнем точности определить наличие и степень развития патологических процессов.
- Дуоденальное зондирование. Данный метод заключается в сборе желчи, полученной из двенадцатиперстной кишки и ее исследованием.
Лечение
Обычно доктор назначает комплексное лечение при нахождении сладжа в желчном пузыре, куда входит:
- диететическое питание;
- медикаментозное лечение;
- лечение народными средствами.
Диета
Наличие взвеси в желчном пузыре является промежуточным состоянием и в дальнейшем ведет к образованию камней. Чаще всего данный патологический процесс обнаруживается случайно. Если выявлена начальная стадия заболевания, то первым способом борьбы становится диета. С помощью диетического питания можно снизить нагрузку на желчный пузырь и печень.
Основные принципы диеты заключаются в следующем:
- пищу необходимо принимать дробно, не менее 4-5 раз в день;
- в сутки нужно выпивать не менее 1,5 л воды (важно учитывать физические нагрузки и вес пациента);
- исключение из питания жирных и острых блюд, бульонов на мясе, алкогольных напитков, соленых, кислых и консервированных продуктов;
- пища должна быть теплой (горячее и холодное провоцирует выделение желчи);
- меню должно содержать блюда из постного мяса, круп, овощей, продуктов из молока;
- готовить лучше всего на пару и с помощью тушения на медленном огне.

Медикаментозная терапия
Если врач понимает, что диетическое питание не способно избавить от симптоматики, то в ход идет медикаментозное лечение. Назначить грамотную схему лечения можно только по результатам ультразвуковой диагностики. Доктор оценивает размер и тип эхо-взвеси. Среди медикаментов выделяют:
- средства, позволяющие улучшить отток желчи (Холестил, Осалмид, Циквалон);
- для снятия болезненных ощущений используются спазмолитики (Папаверин, Но-Шпа).
Длительность терапевтического лечения и дозировку может назначить только лечащий врач. После завершения курса приема таблеток необходимо повторное ультразвуковое исследование. Если сладж остается, то схема лечения может быть повторена.

Нетрадиционная медицина
Народные средства используются в дополнение к медикаментозному лечению и должны быть одобрены врачом. Среди наиболее результативных методов выделяют:
- Прием минеральной воды «Боржоми» в количестве не менее 1 л в сутки в течение 7 календарных дней. 0,5 л необходимо выпить натощак.
- Настойка полыни. На 0,5 л водки потребуется 6 столовых ложек высушенной полыни. Настойка должна провести месяц в затемненном месте. Затем ее необходимо процедить и принимать по 5-10 капель в сутки. Настойка обладает горьким вкусом, поэтому капли можно разводить в ½ стакана чистой воды.
- Выпивать чай из высушенных земляничных ягод.
- Можно пить свежевыжатый сок из сельдерея, моркови и петрушки. Сок не должен содержать соль и специи.

Возможные осложнения и дальнейшие прогнозы
Взвесь в желчном пузыре свидетельствует о хроническом застое желчи и может спровоцировать возникновение осложнений. Ключевыми осложнениями могут быть:
- Холецистит в острой или хронической форме характеризуется воспалительным процессом в желчном пузыре. Возникают периодические болевые ощущения в правом боку под ребрами, заметны нарушения в функционировании желудочно-кишечного тракта.
- Возможно образование камней в желчном пузыре и протоках, что приводит к воспалительному процессу и закупорке сосудов.
- Образование желтухи. Слизистые и кожные покровы имеют желтоватый оттенок. Ощущается зуд.
- Панкреатит билиарного типа. Желчь забрасывается в протоки поджелудочной железы. Болезнь сопровождается следующими симптомами: повышение температуры тела до 37,5°С, развитие желтухи, снижение аппетита, рвота и диарея, болезненные ощущения в подреберной части с правой стороны.
- Частичная дисфункция печения.
Наличие взвеси в желчном пузыре само по себе не является опасным заболеванием, но сигнализирует о том, что могут возникнуть серьезные отклонения в функционировании того или иного органа. Печень и желчный пузырь являются одними из важнейших органов человеческого тела. Поэтому любые намеки на проблему в работе данных органов должны быть обследованы врачом и приняты меры по лечению.
Автор статьи врач-инфекционист, гепатолог
© 2019. Все права защищены.


