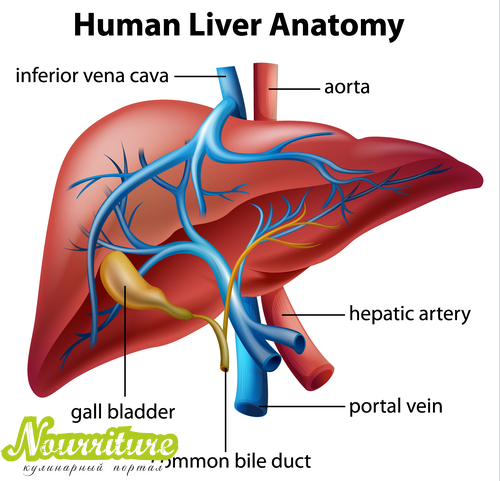
Гепатит при воспалении желчного пузыря
Одновременное проявление симптомов воспалительных процессов с локализацией очагов поражения в печени и желчном пузыре называется гепатохолециститом. Заболевание развивается у пациентов различных возрастных групп, включая детей и пожилых людей. Учитывая его сложный характер, схема лечения подбирается с учетом особенностей организма, наличия других заболеваний.
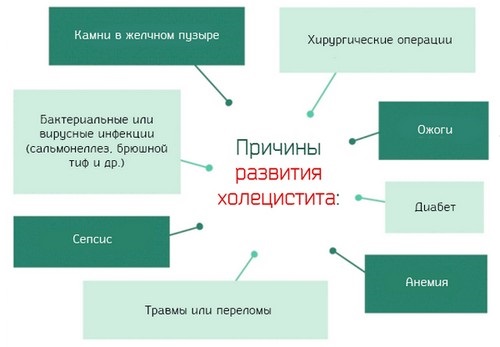
Взаимосвязь и причины холецистита при гепатите
Воспаление желчного пузыря и печени развивается практически одновременно, когда отмечается нарушение ряда процессов в организме. Прослеживается связь между малоподвижным образом жизни и ухудшением работы внутренних органов. При гиподинамии снижается интенсивность кровообращения, развиваются застойные явления. На фоне нарушения кровоснабжения уменьшается концентрация полезных веществ в клетках.
В результате ухудшается работа внутренних органов. К числу первых симптомов относят затруднение отведения желчи, что может быть связано с уменьшением просвета желчных протоков. Одновременно отмечается нарушение процесса пищеварения, возникает застой желчи. Последний из факторов является основной причиной развития холецистита. Вследствие этого по цепной реакции нарушается функция печени, т. к. негативное влияние внешних факторов может привести к ухудшению работы всей пищеварительной системы.
В зависимости от состояния организма на разных этапах развиваются 2 формы заболевания:
Нарушение работы печени может носить разный характер, включая вирусный. В данном случае воспаление желчного пузыря развивается на фоне хронического гепатита. Спровоцировать появление признаков гепатохолецистита при этом могут и другие заболевания печени. Еще данное патологическое состояние развивается на фоне образования камней в желчном пузыре. Существует и бескаменная форма заболевания. В данном случае конкременты не образуются.
Воспалительный процесс может иметь разные формы:
- катаральный;
- флегмозный;
- гангренозный.
В первом случае острый холецистит развивается вследствие нарушения режима питания. Эта форма наиболее легкая. Симптомы проходят через несколько дней.
Флегмозное воспаление сопровождается увеличением печени. Вместе с тем отмечается изменение размера стенок желчного пузыря. На их поверхностях возникают гнойные образования, нехарактерный налет.
Наиболее тяжелой формой является гангренозный воспалительный процесс. При этом многократно увеличивается риск развития перитонита, что создает угрозу для жизни. В данном случае нарушается работа кишечника (перистальтика отсутствует), возникают острые боли. Такая форма заболевания сопровождается некротическими процессами. На фоне поражения печени воспаление желчевыводящих путей и желчного пузыря может привести к летальному исходу.
Основные факторы, провоцирующие развитие гепатохолецистита:
- прием препаратов, из-за чего изменяется состав желчи;
- застой желчи;
- спазмы;
- вирусные инфекции;
- нарушение рациона: употребление копченой, жирной, соленой пищи;
- ухудшение моторики желчевыводящих путей;
- употребление избыточного количества пищи;
- механическая желтуха;
- холестатический гепатит;
- стрессы, нервные расстройства;
- заселение желчных протоков болезнетворными микроорганизмами.

Перечисленные причины могут негативно влиять на состояние тканей и работу только желчного пузыря или печени, но иногда происходит одновременное нарушение функции двух органов. Дополнительно отмечают и ряд косвенных факторов, способствующих развитию гепатохолецистита:
- малоподвижный образ жизни;
- злоупотребление алкоголем (негативно влияет на печень);
- избыточный вес;
- курение (способствует образованию дефицита полезных веществ).
Симптомы
Гепатохолецистит проявляется признаками, которые сопровождают нарушение работы пищеварительной системы:
- боль в области правого подреберья, причем ее характер может меняться, начиная с тупой, ноющей при хроническом холецистите, гепатите и заканчивая приступообразной в период обострения заболевания;
- слабость в теле;
- сонливое состояние;
- побледнение наружных покровов;
- металлический или горький привкус во рту;
- изменение структуры кала: может появиться диарея или запор;
- тошнота, связанная с употреблением пищи: возникает непосредственно во время или сразу после еды;
- на фоне тошноты появляются рвотные позывы;
- увеличивается температура, на начальном этапе развития заболевания изменения незначительные, в острый период температура может подняться до 39 °C и выше.
Дополнительно отмечают изменение состава крови, часто на фоне воспаления увеличиваются такие показатели, как СОЭ, лейкоциты. Характер данных изменений зависит от причины заболевания.
Какие бывают осложнения
Если своевременно не начать лечение, могут возникнуть негативные проявления:
- сепсис – ответ организма на распространение инфекции, сопровождается воспалением;
- гнойные процессы;
- задержка крови и лимфы в тканях, при этом появляются признаки воспаления, отека;
- патологическое состояние, сопровождающееся воспалительным процессом поджелудочной железы;
- холангит, в данном случае развивается воспаление с очагом поражения в желчных протоках.
Еще отмечается изжога. На фоне повышения температуры возникает озноб, дыхание становится поверхностным.

Диагностика
Чтобы подтвердить развитие гепатохолецистита, проводится полное обследование. Врач назначает такие анализы и аппаратные исследования внутренних органов, как:
- анализ мочи, крови (общий, биохимический);
- УЗИ органов брюшной полости;
- компьютерная томография;
- холецистохолангиография – метод, основанный на выполнении рентгенографии, позволяет выявить конкременты и оценить состояние желчных протоков, преимуществом этого способа исследования является возможность обнаружить камни, которые не видны на стандартном рентгеновском снимке;
- зондирование желудка, при этом производится забор секрета из двенадцатиперстной кишки для определения степени соответствия основных показателей норме.
Последний из методов еще и способствует ускорению отведения застойной желчи.
Что делать при обострении
 Последовательность действий зависит от степени поражения внутренних органов. Играет роль причина, спровоцировавшая развитие заболевания. Например, при употреблении неподходящей пищи часто возникают признаки обострения. В данном случае достаточно перейти на щадящий режим питания.
Последовательность действий зависит от степени поражения внутренних органов. Играет роль причина, спровоцировавшая развитие заболевания. Например, при употреблении неподходящей пищи часто возникают признаки обострения. В данном случае достаточно перейти на щадящий режим питания.
При более тяжелой форме заболевания пациент начинает придерживаться диеты при гепатите и холецистите не сразу. В течение первых 2-3 суток следует полностью исключить пищу. Тяжелые формы заболевания требуют лечения в стационаре.
Как лечить гепатохолецистит
Помимо диеты, рекомендуется пройти курс терапии. Причем не существует стандартной схемы лечения при гепатохолецистите. Курс терапии может включать в себя ряд препаратов различных групп. Их выбор зависит от причины развития заболевания. Распространенные медикаменты, которые чаще назначают при гепатохолецистите:
- антибактериальные средства;
- противовирусные;
- спазмолитики;
- препараты, способствующие выведению желчи;
- иммуномодуляторы;
- средства, поддерживающие функцию пищеварения, устраняющие тошноту.
Антибиотики назначают для устранения симптомов и причины бактериальной инфекции. Предпочтение отдают средствам широкого спектра действия. Благодаря антибактериальным препаратам устраняют не последствия, а источник заболевания. Значит, наряду с ними требуется принимать лекарства других групп, чтобы облегчить состояние пациента. Распространены антибиотики Ципрофлоксацин и Норфлоксацин. Они относятся к группе фторхинолонов.
Высокая эффективность обусловлена бактерицидным действием. Значит, положительный результат при лечении достигается за счет нарушения ДНК-гиразы вредоносных микроорганизмов. Это способствует снижению интенсивности синтеза бактерий. Препараты эффективны при различных нарушениях внутренних органов, если источником заболеваний является бактериальная инфекция.
Противовирусные средства назначаются при вирусном гепатите. В данном случае комплекс препаратов подбирается индивидуально с учетом состояния печени и организма пациента.
Спазмолитики позволяют устранить спазм на разных участках тканей, за счет чего увеличивается просвет желчных протоков, проходит боль. Назначаются такие препараты:
- Но-шпа;
- Максиган;
- Спазмалгон.
Спазмолитические средства относятся к группе миорелаксантов, однако действуют менее агрессивно. Во время приема расслабляются ткани на локальном участке. Такие средства действуют быстро, но эффект оказывают временный и не влияют на причину заболевания, но при условии, что задержка желчи не была спровоцирована сужением просвета желчевыводящих путей на фоне спазма.

Средства, способствующие ускорению процесса отведения желчи:
- Гепабене;
- Аллохол.
Препараты, поддерживающие функцию пищеварительной системы:
- Мотилиум;
- Церукал;
- Зофетрон.
Иммуномодуляторы в большей мере эффективны при бактериальной или вирусной инфекции. В данном случае поддерживается способность организма самостоятельно бороться с заболеванием.
Иногда требуется проведение операции. Удаление желчного пузыря при гепатите позволяет восстановить работу пищеварительной системы, если стенки этого органа сильно поражены или образовался крупный конкремент.
Какую диету соблюдать
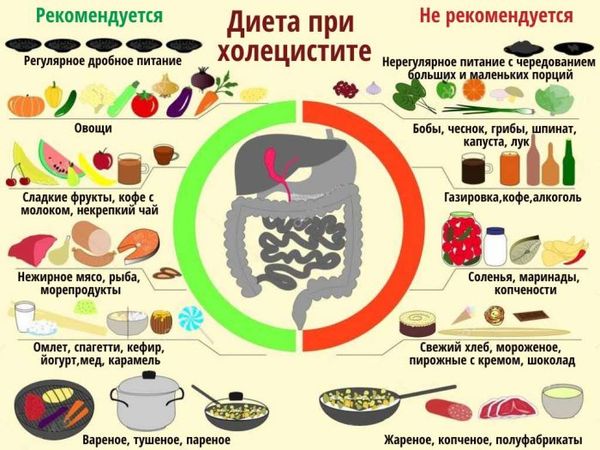
Рекомендации по составлению рациона:
- хлеб – только пшеничный, подсушенный;
- мясо должно быть нежирным, рекомендуется готовить суфле, паровые котлеты;
- рыба тоже нежирная;
- мясо птицы можно подавать к столу в рубленом виде, мягкие сорта разрешено не измельчать;
- супы готовятся только перетертые, причем бульон должен иметь вязкую, слизистую консистенцию;
- овощи отваривают, готовят пюре, запеканки;
- нежирный сыр;
- творог употребляют в свежем виде или готовят запеканки;
- разрешен чай с молоком, отвар шиповника;
- кисель, печеные яблоки, компот;
- суточное количество сливочного масла – 30 г.
Следует исключить жирные сорта мяса и творог с повышенной жирностью, белый хлеб, рассыпчатые каши, макароны, мясной и рыбный бульон, сладости, кислые ягоды и фрукты.
Одним из осложнений желчнокаменной болезни является воспаление желчного пузыря. При данном заболевании возникает тошнота, боль в правом подреберье, повышается температура тела.
Иногда появляется желтуха и рвота. Воспаление желчного пузыря называется холециститом. Сейчас это заболевание получило очень широкое распространение.
Иногда больные люди даже не думают, что у них уже имеются какие-то проблемы со здоровьем. Чаще всего это выясняется во время профилактического осмотра или при обращении к врачу по другому поводу.
Если воспалился желчный пузырь, ни в коем случае не следует заниматься самолечением. При первых признаках болезни нужно обратиться к врачу. Благодаря назначенному лечению можно существенно облегчить состояние больного.
Но кроме того важно правильно питаться. Соблюдение диеты при воспалении желчного пузыря имеет такое же значение, как и его лечение медицинскими препаратами.
Для чего нужна диета
Первое от чего нужно отказаться — это алкоголь
При этой болезни лечебное питание имеет цель повысить функцию отделения желчи, поэтому диета должна назначаться только с учетом особенностей протекания болезни и ее стадии. Кроме того, питание должно также соответствовать особенностям функционирования всех систем организма.
Что разрешено?
Важно есть больше свежих фруктов и овощей, так как они обладают мягким желчегонным эффектом и улучшают перистальтику кишечника.
Сухое печенье является неплохим вариантом для завтрака или небольшого перекуса в течение дня. Оно поможет быстро утолить голод и не нанесет вреда здоровью. Не возбраняется также выпить сырое яйцо, но это на любителя.
Воспаление желчного пузыря не такой уж приговор для больного, так как есть ряд продуктов, которые все же можно употреблять в пищу. К ним относятся:
- нежирные молочные продукты: сухое молоко, сыры, творог;
- каши, фасоль, макароны;
- супы на молоке или фруктовом отваре. Неплохо идут также овощные супы;
- можно также есть растительное и даже сливочное масло, но только в очень небольшом количестве;
- мясо должно быть нежирным. Лучше всего для питания при воспалении желчного пузыря подойдет мясо курицы или говядина. Рыба не запрещена, но также нежирных сортов. Лучше ее готовить на пару или отваривать;
- зелень можно есть любую, разрешается также консервированный зеленый горошек и капуста;
- варенье и мед, сахар можно употреблять при данном заболевании.
Растительные жиры, то есть оливковое, соевое, подсолнечное масло, необходимо обязательно использовать в диете при воспалении в желчном пузыре. Они содержат фосфолипиды, полиненасыщенные жирные кислоты, витамин Е, которые способствуют разжижению желчи. Также именно растительные масла усиливают сокращение мышечных волокон желчного пузыря.
Запретные продукты
Жирная еда — враг организма при воспалении желчного пузыря
При данной болезни нужно сразу отказаться от употребления жареной, острой и жирной пищи. Эти продукты могут вызвать повышенную секрецию поджелудочной железы и желудка, что нежелательно при воспаленном желчном пузыре.
Отказ от вредной еды требует от больного приложения больших усилий и силы воли, но забота о здоровье в этом случае должно быть превыше всего.
Пищу можно принимать только в теплом виде, а от холодной и горячей еды также лучше отказаться. Кислые фрукты лучше вообще не употреблять в пищу. Также нельзя кушать слишком соленую еду, лучше ее немного недосолить.
Отсюда вытекает логический вывод, что домашние маринады и соленые заготовки из овощей и грибов необходимо оставить в прошлом. То же самое касается сдобных булочек и любых других сладостей.
Конечно, это требование будет для сладкоежек большим испытанием, но если речь идет о поддержании здоровья в нормальном состоянии или вообще о сохранении жизни, нужно чем- то жертвовать. Придется отказаться при воспалении желчного пузыря и от свежего хлеба. Нужно подождать, пока он немного зачерствеет на следующий день и после этого употреблять в пищу.
Что касается кофе и алкогольных напитков — в этом случае полный запрет. Это необходимо, чтобы не привести к прогрессированию заболевания и тяжелейшим осложнениям. Жареные и вареные яйца также нельзя включать в свой рацион. Они противопоказаны при любых проблемах с желчным пузырем.
При остром воспалении в рационе не должно быть соусов, бульонов из рыбы или мяса, а также копченых продуктов. Многие овощи также полностью запрещаются: фасоль, горох, соя, белокочанная капуста и другие.
Примерный рацион
При острой и тяжелой форме холецистита можно целый день вообще ничего не есть. Желчный пузырь только скажет спасибо. Вместо еды подойдут соки из фруктов и ягод, разбавленные водой, а также отвар шиповника или сладкий чай. В качестве основной жидкости можно принимать минеральную воду. Ее необходимо пить несколько раз в день и добавить к этому сухарики.
При улучшении состояния больного в диету включают пищу в протертом виде. Это могут быть каши из риса, манной крупы, овса, а также слизистые супы в протертом виде из этих же круп. Идеальным дополнением к рациону будет нежирный творог и рыба, протертое мясо, желе, кисели и муссы.
Для разгрузочных дней можно использовать творожно-кефирную, рисово-компотную, фруктовую, виноградную диету. Если болей нет, нужно соблюдать диету №5. Она включает равное количество растительных и животных жиров.
При лечении холецистита важно соблюдать не только назначенную терапию, но и соответствующую диету. Это поможет быстрее вылечить недуг.
Вариант меню при холецистите
На завтрак можно приготовить овсяную кашу с сосиской, творожную запеканку с изюмом, ленивые вареники, пшенную кашу. На третье можно выпить чай, отвар шиповника, кофе с молоком, кисель.
На второй завтрак можно подать банан и творог, салат из яблок и груш с медом, бутерброды с кабачковой икрой, запеченную тыкву. На обед обычно готовят следующие блюда: — овощной суп с пшеничной крупой, перец, фаршированный мясом и рисом, гречневая каша с котлетой на пару, суп-пюре овощной с зеленью, картофельное пюре, с нежирной отварной рыбой и помидором. В качестве третьего можно подавать чай, компот или кисель.
На полдник можно съесть адыгейский или творожный сыр, помидоры с зеленью, чай или компот. Для ужина подойдет молочный рисовый суп с печеньем, винегрет, омлет с зеленью, макароны с сыром, фруктовый плов, овощное рагу. На третье подают чай с молоком, отвар шиповника, компот.
Как долго соблюдать ограничения в еде
Строгая диета назначается при обострении холецистита. После снятия болей пациента переводят примерно через месяц на диету № 5а. Затем в течение длительного времени больному нужно соблюдать диету № 5, чтобы избежать осложнений и ремиссий заболевания.
Отношение к алкоголю и застольям
Алкоголь строго запрещен при холецистите. Он приводит к появлению новых камней в желчном пузыре и риску развития печеночной колики. Кроме того, при холецистите спиртные напитки нельзя принимать еще по той причине, что их обычно пьют в холодном виде, а это запрещено при данном заболевании.
Один раз в 3 месяца можно принять небольшое количество алкоголя на какой-нибудь праздник. Но доза действительно должна быть очень маленькой, не больше 100 грамм. Общий принцип лечения и диеты при холецистите заключается в том, чтобы вообще не принимать спиртное и не допустить обострения заболевания.
Заключение
При воспалении желчного пузыря нужно обязательно соблюдать диету. Кроме того, большое значение имеет режим питания. Врачи рекомендуют принимать пищу не меньше 6 раз в день, но маленькими порциями. Так желчный пузырь можно защитить от больших нагрузок. Распределение приема еды во времени позволит стимулировать лучшее отделение желчи.
При данном заболевании нужно также пить как можно больше воды, примерно 2 литра в день. Но все нюансы лечения и диеты нужно обязательно обсудить с лечащим врачом. Большая часть пищи должна поступать в желудок в утреннее время. Вечером не стоит сильно наедаться, чтобы насильно не заставлять желчный пузырь работать.
Соблюдайте следующие правила:
- При воспалении желчного пузыря стоит полностью отказаться от острого, копченого, жирного и жареного.
- В рационе питания должны преобладать каши и вегетарианские супы.
- Фруктов нужно есть как можно больше, но они не должны быть очень сладкими или кислыми.
- Орехи, помидоры и баклажаны не предусмотрены данной диетой, поэтому от них лучше отказаться.
- Для приготовления пищи нужно использовать не животный жир, рафинированное подсолнечное масло.
Только соблюдая правила и рекомендации врача, а также строго выполняя диету можно добиться положительных результатов и победить болезнь. Вам может пригодиться следующая памятка по питанию:
Больше материала по теме:
Гепатолог, Гастроэнтеролог, Проктолог
Алексей занимается врачебной деятельностью с 1996 года. Проводит терапию всех заболеваний печени, желчного пузыря и желудочно-кишечного тракта в целом. Среди них: гепатит, панкреатит, язва двенадцатиперстной кишки, колит.
Source: pe4en.net
Читайте также
Вид:



