Где находится шейка желчного пузыря
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 13 августа 2015;
проверки требуют 14 правок.
Жёлчный пузы́рь[1] или же́лчный пузы́рь[2] (лат. vesica fellea) — является резервуаром для накопления желчи, расположен на висцеральной поверхности печени в одноимённой ямке, его части – дно, тело, шейка, переходящая в пузырный проток. Стенка жёлчного пузыря состоит из трёх слоев: соединительнотканная, мышечная и слизистая, которая имеет мелкие, хаотичные складки, а в шейке и пузырном протоке – спиральную складку[3].
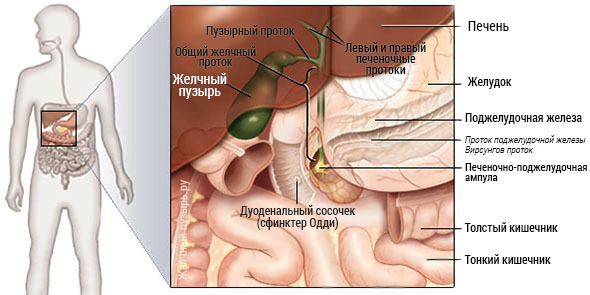
У человека находится в правой продольной борозде, на нижней поверхности печени, имеет форму овального мешка, величиной с небольшое куриное яйцо и наполнен тягучей, зеленоватого цвета жидкостью — жёлчью. От узкой части (шейки) пузыря идёт короткий выводной пузырный жёлчный проток. В месте перехода шейки пузыря в пузырный жёлчный проток располагается сфинктер Люткенса, регулирующий поступление жёлчи из жёлчного пузыря в пузырный жёлчный проток и обратно. Пузырный жёлчный проток в воротах печени соединяется с печёночным протоком. Через слияние этих двух протоков образуется общий жёлчный проток, объединяющийся затем с главным протоком поджелудочной железы и, через сфинктер Одди, открывающийся в двенадцатиперстную кишку в фатеровом сосочке.
Анатомия[править | править код]
Жёлчный пузырь представляет собой мышечно-перепончатый мешок грушевидной формы, расположенный в ямке на нижней поверхности печени; он имеет удлинённую форму с одним широким, другим узким концом, причём ширина пузыря от дна к шейке уменьшается постепенно. Шейка жёлчного пузыря переходит в пузырный проток, который соединяется с общим печёночным протоком. Дно жёлчного пузыря соприкасается с париетальной брюшиной, а тело — с нижней частью желудка, двенадцатиперстной и поперечной ободочной кишок[4].
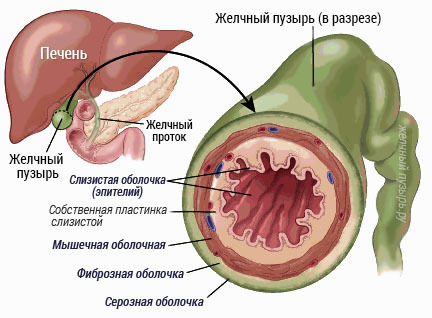
Длина жёлчного пузыря составляет 8-10 см, ширина — 3-5 см, ёмкость его достигает 50-60 см³[5]. Он имеет тёмно-зелёную окраску и относительно тонкую стенку. В жёлчном пузыре различают дно (лат. fundus vesicae fellae), самую дистальную и широкую часть, тело (лат. corpus vesicae fellae) — среднюю часть, и шейку (лат. collum vesicae fellae) — периферическую узкую часть, от которой отходит пузырный жёлчный проток (лат. ductus cysticus), сообщающий пузырь с общим жёлчным протоком (лат. ductus choledochus).
Основные заболевания[править | править код]
- Хронический холецистит — распространенное заболевание, чаще встречающееся у женщин. Может возникнуть после острого холецистита, но чаще развивается самостоятельно и постепенно, особенно на фоне желчнокаменной болезни, гастрита с секреторной недостаточностью, хронического панкреатита и других заболеваний органов пищеварения, а также ожирения[6].
- Желчнокаменная болезнь (холелитиаз, ЖКБ) — обменное заболевание гепатобилиарной системы, характеризующееся образованием камней в печёночных жёлчных протоках (внутрипечёночный холелитиаз), в общем жёлчном протоке (холедохолитиаз) или в жёлчном пузыре (холецистолитиаз)[7]. Наиболее обоснованные теории образования жёлчных камней:
- инфекционная — воспалительные изменения в стенке жёлчного пузыря;
- застоя жёлчи;
- нарушения липидного обмена.
- Хронический панкреатит — это воспалительный процесс в поджелудочной железе, продолжительностью более 6 месяцев, характеризующийся: наличием в поджелудочной железе очаговых некрозов на фоне сегментарного фиброза с развитием внутрисекреторной и внешнесекреторной недостаточности[8].
- Полип желчного пузыря — аномальное разрастание тканей жёлчного пузыря, иногда опухоль внутренней или внешней поверхности. Часто имеет паразитарную природу, в протоках жёлчных путей селятся, например, описторхи и на УЗИ червивая опухоль видна как полип.
Система жёлчных путей с внешней стороны печени (выделена зелёным)
См. также[править | править код]
- Холецистэктомия — операция по удалению жёлчного пузыря
Примечания[править | править код]
Ссылки[править | править код]
- Желчный пузырь // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
Желчный пузырь человека (по латыни vesica fellea) расположен на нижней, как говорят медики – висцеральной – поверхности печени. Для него есть специальное углубление – ямка желчного пузыря.
Этот орган чаще всего грушевидной формы, но может быть и другой формы, например, цилиндрической, овоидной, веретенообразной. Если имеются какие-либо болезни или врожденные патологии, при которых образуются перетяжки, то может происходить деформация органа. Тогда возможна форма, похожая на крючок, песочные часы.
Длина органа у человека в среднем составляет 6-10 см. ширина – 3-4 см. Вместимость – 30-70 мл. Стенка очень эластичная и способна хорошо растягиваться. Так, например, если выход желчи затруднен, то емкость может достигать 200 мл. Желчный пузырь делится на следующие отделы: тело, шейку и дно. Дно обращено в сторону передней брюшной стенки, немного выступает из-за печени. При переполненном желчном эту его часть можно пропальпировать (прощупать). Самая большая часть – это тело, которое прикрыто печенью сверху и спереди.
Так как люди бывают разного телосложения, то форма печени и расположение желчного пузыря могут значительно варьировать. Далее тело органа переходит в шейку. В месте перехода у многих людей имеется так называемый карман Гартмана – выпячивание мешковидной формы. Этот карман постепенно суживается и переходит в шейку, которая воронкообразно сужается и образует пузырный проток. Итак, почти у каждого человека желчный пузырь покрыт брюшиной со всех сторон, а четвертой соприкасается с печенью. Бывают варианты, когда желчный покрыт со всех сторон брюшиной, свободными остаются сосуды, нервы и сам желчный проток органа. Справа желчный граничит с толстым кишечником, а точнее с попечно-ободочной частью толстого кишечника, а также с дуоденальной кишкой. Левая часть органа расположена по соседству с желудком.
Между верхней стенкой желчного пузыря и печенью расположен слой рыхлой соединительной ткани. Нижний отдел покрыт брюшиной (специальным листком брюшной полости, который переходит с органа на орган), которая переходит на эту часть с печени. Как говорилось выше, иногда встречается такое строение, что брюшина обволакивает орган практически со всех сторон, образуя что-то вроде брыжейки (подвески). В этом случае желчный пузырь становится мобильным.
Чаще всего у человека почти половина органа погружена в печень, а иногда еще глубже. Но это тоже не самый лучший вариант, так как при необходимости удалить желчный пузырь могут возникнуть проблемы. Например, могут быть повреждены крупные печеночные вены. Кроме того, между органом и внутренними желчными протоками печени имеется лишь тонкий слой паренхимы. Крайне редким вариантом является расположение внутри печени. Тогда тело и дно находятся полностью в печеночной ткани. Но шейка все-таки располагается вне печени.
Шейка и общий печеночный проток в организме человека соединяются в один пузырный проток, длина которого составляет до 4 см. Последний может располагаться весьма вариативно и иметь спиралевидный ход или параллельный печеночному протоку. Пузырный проток, после того как впадает в общий печеночный, формирует общий желчный проток. Он является самым длинным (около 5-8 см).
Представлен несколькими отделами.
- Супрадуоденальным – от слияния до уровня дуоденальной кишки. Расположен справа от края печеночно-дуоденальной связки.
- Ретродуоденальным – идет позади дуоденальной кишки, рядом с артерией желудка и воротной веной.
- Панкреатическим – этот участок идет в толще ткани головки поджелудочной железы или позади нее. Эта часть плотно прилегает к правой части нижней полой вены.
- Интерстициальным – эта та часть, которая проникает сквозь стенку дуоденальной кишки и открывается в ее просвете с помощью большого дуоденального сосочка.
Желчный проток у большинства людей сливается с панкреатическим протоком, а затем открывается в дуоденальный сосочек.
Так как верхняя часть дуоденальной кишки, поперечная ободочная кишка с ее брыжеечной подвеской, а также пилорический отдел желудка соприкасаются с желчным пузырем, то он все взаимосвязаны. И если один из перечисленных органов поражается каким-либо патологическим процессом с воспалением, то вовлекаются и остальные (например, при холецистите или при прорастании злокачественной опухоли).
Подробная анатомия
Сама стенка пузыря человека состоит из нескольких слоев:
- слизистый;
- мышечный;
- фиброзный;
- серозный.
Слизистая оболочка представляет собой рыхлые эластические волокна и высокий эпителий призматического типа. Кроме того, в слизистом слое содержатся железы, которые вырабатывают слизь. Самое большое количество желез сосредоточено в области шейки органа. Верхняя часть эпителия имеет очень мелкие ворсинки, благодаря которым значительно увеличивается площадь контакта с желчным секретом. Сама слизистая представляет собой не ровную поверхность, а складчатую, поэтому у нее бархатистый вид. Складочки в области шейки желчного пузыря и пузырного протока более выражены и образуют систему клапанов под названием Гейстеровой заслонки.

Мышечный слой желчного складывается из пучков гладких мышц и эластических волокон. Волокна идут в разных направлениях: циркулярно, продольно и косо. Циркулярные волокна в области шейки более выражены и образуют своеобразный жом, который называется сфинктером Люткенса. Мышечный слой представляет собой не плотную ткань. Между волокнами мышц расположено много щелей. В них проникает слизистый слой, выстилая крипты – синусы Ашоффа. Так как отток по ним идет затруднительно, то это место чаще всего служит началом застоя желчи, воспаления, образования камней.
Фиброзная оболочка – это волокнистая ткань, представленная плотными коллагеновыми и эластическими волокнами. В теле желчного пузыря мышечная и фиброзная оболочка на всем протяжении переплетаются друг с другом, практически соединяясь в один слой. Сквозь этот слой проходят ходы, выстланные эпителием и заканчивающиеся слепо – ходы Лушки. Эти ходы образуются из недоразвившихся слизистых желез. В них, как и в синусах Ашоффа, может возникать инфекция, нагноение и микроабсцессы.
А вот на верхней части пузыря эти трубчатые ходы, выстланные эпителием, соединяются с желчными протоками, которые находятся внутри печени. Таким образом, на верхней стенке желчного эти протоки представляют собой сосуды для поступления желчи. Их называют истинными протоками Лушки или печеночно-пузырными желчными протоками. Этим объясняется истечение желчи после хирургического удаления пузыря. Серозной оболочки нет на верхней части пузыря, на остальных поверхностях она имеется.
Возрастные особенности
Расположение желчного пузыря зависит во многом от расположения печени. Если печень и желчный пузырь взрослого человека здоровы, то нижний край печени идет вдоль нижнего края реберной дуги. Желчный пузырь в наполненном состоянии выступает из-под края на несколько сантиметров (до 3-х см) и прилежит к передней брюшной стенке. Если желчный пузырь располагается низко, что может наблюдаться у астенических людей (это такой вид нормального телосложения, когда у человека тело удлиненное, как бы суженное и вытянутое), то он может располагаться даже на петлях кишечника.
У новорожденного печень располагается ниже реберной дуги на 2-4 см, а в возрасте пяти лет не ниже 2 см. После 7 лет пропорции и расположение соответствуют взрослому человеку. Желчный пузырь прикрывается краем печени до 10-тилетнего возраста. Затем постепено растет, увеличиваясь в размерах в 2 раза. И только после роста становится ниже края печени, как у взрослого.
Кровообращение, лимфоотток и иннервация
Кровоснабжается желчный пузырь из пузырной артерии, которая является ответвлением правой печеночной артерии. Артерия желчного пузыря идет по внутреннему краю шейки желчного пузыря, затем делится на 2 веточки, которые идут на нижнюю и на верхнюю стенку органа. Найти артерию можно в так называемом треугольнике Кало – это воображаемый треугольник (см. фото). В переднем отделе пузырная артерия расположена под лимфатическим узлом – шеечно-лимфатической железой Масканьи. Чтобы найти артерию, хирурги ориентируются на эту железу.
Бывает так, что артерия желчного пузыря берет исток от собственной печеночной, желучно-сальниковой или желудочно-дуоденальной артерии, а также от какой-нибудь другой артерии печеночно-желудочно-двенадцатиперстной области. Бывают случаи, когда имеется сразу две кровоснабжающие артерии, которые имеют разные истоки. Встречаются также варианты, когда имеется основная артерия и добавочная. Но это не сильно принципиальный момент. Как показывает практика, откуда именно берет начало артерия желчного пузыря, не имеет значения. В любом случае при холецистэктомии (удалении желчного пузыря) сосуды нужно просто перевязать.
Оттекает кровь от органа по венам. Вены желчного пузыря образуют венозные стволы которые через паренхиму печени впадают через промежуточные в нижнюю полую. Лимфа от желчного оттекает как в лимфатическую систему печени, так и в во внепеченочные сосуды. Первый узел – это узел Масканьи, находящийся у шейки желчного пузыря. Следующими находятся лимфатические узлы у ворот печени, а также возле желчных протоков и поджелудочной железы. Иннервируется желчный от солнечного сплетения, от пучка диафрагмального нерва и блуждающим нервом. Все они регулируют сократительную и секреторную деятельность органа, контролируют работу сфинктеров. Кроме того, обеспечивают возникновение болевого синдрома при патологических процессах.
Анатомия и местоположение органа
Желчный пузырь по форме подобен груше и находится он на висцеральной поверхности печени в специальном углублении, которое разделяет две доли печени. В анатомии желчного пузыря выделяют три отдела: дно, тело, шейку. Дно органа располагается возле нижнего края печени, а шейка обращена в сторону ворот железы и находится совместно с протоками в дупликатуре печеночно-дуоденальной связки.
В области, где тело переходит в шейку, формируется изгиб, поэтому шейка лежит под углом к телу. Между переходом в пузырный проток есть углубление, которое называется карман Гартмана. Норма размеров желчного пузыря у взрослых: длина 8–14 см, ширина 3–5 см. Вмещает орган 60–100 мл печеночного секрета.
Так, у ребенка 2–5 лет длина желчного пузыря 3–5,2 см, ширина 1,4–2,3 см, а у подростка 3,8–8 см в длину и 1,3–2,8 в ширину. Если орган больше, то это указывает на обтурацию желчных протоков или на острый холецистит.
Обратите внимание
Уменьшение размера бывает при вирусном гепатите (воспаление печени) или хроническом холецистите. Стенка органа включает слизистую оболочку, мышечный, субсерозный и серозный слой.
Слизистая ткань чувствительна к неблагоприятным явлениям, протекающим в организме, из-за чего она выглядит набухшей и шелушащейся.
Пучки мышечных волокон располагаются в продольном и циркулярном направлении. Бывают между ними щели, и тогда в этих местах слизистая ткань соединяется с серозной. Данное строение желчного пузыря повышает риск просачивания желчи в брюшную полость (перитонита) без нарушения целостности органа. Мышечной ткани меньше в области дна, а в области шейки ее больше.
На фото видно расположение органа относительно печени
Кровоснабжение органа происходит через пузырную артерию, которая идет от правой ветки печеночной артерии и у шейки пузыря разделяется на две ветви, одна из них отходит к верхней поверхности пузыря, а другая к нижней. Лимфатические узлы находятся слева от шейки пузыря и возле двенадцатиперстной кишки. При воспалении пузыря узлы увеличиваются и перекрывают общий желчный проток.
Иннервация билиарной системы происходит из чревного, нижних диафрагмальных сплетений и переднего ствола блуждающего нерва. А это значит, что болезни желудка, тонкого кишечника или раздражение блуждающего нерва (что бывает при диафрагмальной грыже) способны провоцировать сбой работы сфинктера Одди и воспалительные нарушения в самом пузыре, и наоборот.
Часто пациенты спрашивают, с какой стороны желчный пузырь. Находится желчный пузырь с правой стороны туловища, под ребрами. Спереди сверху желчного пузыря располагается печень, по левую сторону находится привратник, а по правую – петли тонкого кишечника.
Дно пузыря, как правило, выходит из-под нижнего ближайшего к брюшине края печени на 2–3 см и прикасается к передней брюшной стенке. Такое расположение желчного пузыря и его протоков дает проекцию боли в правую подреберную и надчревную область.
Пищеварительная система человека включает множество органов, строение и слаженная работа которых обеспечивают поступление в организм незаменимых и ценных питательных веществ и микроэлементов.
Все ее составляющие объединяет общее кровоснабжение и иннервация, с помощью чего достигается синхронность работы. Этапы пищеварения так или иначе распределены между отдельными участками и органами системы, каждый из которых выполняет определенные функции.
Такая иерархия обеспечивает органичное взаимоотношение и слаженную работу.
Желчный пузырь (ЖП) – это вспомогательный (самостоятельно ничего не вырабатывает), полый орган, который является резервуаром для желчи, продуцируемой печенью. Имеет коническую, шарообразную или грушевидную форму, темно-зеленый окрас и тонкие стенки.
Желчный пузырь (ЖП) располагается на висцеральной (нижней) поверхности печени. Линия, которая разделяет правые и левые доли последней, находится в ложе желчного пузыря.
Желчный пузырь представляет собой резервуар для приема и концентрации желчи. В норме его размеры составляют:
- длина — 9 см, но может колебаться от 8 до 14;
- ширина — 3 см, может достигать 5 см;
- объем — от 30 до 80 мл;
- толщина стенки — 2-3 мм.
По мере наполнения он может растягиваться и вмещать до 200 мл желчи. В зависимости от наполнения орган принимает цилиндрическую, грушеподобную или овальную форму. Здоровый орган имеет голубовато-зеленоватый оттенок и полупрозрачные стенки. По мере ухудшения его состояния и воспаления он темнеет, а стенки становятся непрозрачными и утолщаются.
ЖП имеет три сегмента, которые не разграничены анатомически: дно, тело и шейку. От шейки отходит пузырный проток, соединяющийся затем с общим печеночным протоком. В результате их слияния образуется общий желчный проток, по которому проходит желчь в 12-перстную кишку.
В норме здоровый орган не пальпируется. Дно желчного пузыря покрыто брюшиной и прощупывается, если в нём имеются какие-либо заболевания. Тело не полностью покрыто брюшиной, его верхняя часть соприкасается с печенью, от которой она отделена соединительной тканью.
Если нужно удалить ЖП, перед хирургом стоит задача: разделить рыхлую соединительную ткань, чтобы не допустить кровопотери. При воспалениях ткань между печенью и желчным пузырем подвергается облитерации.
Тогда задача усложняется, так как при холецистэктомии может быть затронута паренхима печени.
Шейка может иметь выпячивание, так называемый карман Гартмана. Но в норме шейка не имеет кармана, чаще всего эту форму она приобретает при воспалительных процессах.
Важно
От шейки пузыря отходит пузырный проток, на выходе из него расположен сфинктер Люткенса, с помощью которого контролируется выведение желчи. Длина пузырного протока 4–6 см, иногда она может достигать 8–11 см. Диаметр обычно равен 2-3 мм.
Кровоснабжение желчного пузыря проходит через пузырную артерию, которая отходит одним или двумя стволами от артерии печени или ее ветви, расположенной справа.
В стенке органа (в слизистой и серозной оболочках) содержится сеть лимфатических сосудов. В подслизистой основе также находится сплетение лимфатических капилляров.
Расположение желчного пузыря зависит от возраста и телосложения. Относительно позвоночника он располагается на высоте 1 и/или 2 позвонков поясничного отдела.
- Холестероз желчного пузыря — признаки и симптомы.
- Симптомы описторхоза у взрослых.
- Подробнее о гепатите а читайте тут.
Желчь вырабатывается в печени постоянно и расходуется по мере приема пищи. Так как питаемся мы не 24 часа в сутки, запасы желчи поступают в желчный пузырь.
В течение суток печень вырабатывает до одного литра желчи. Она может, минуя пузырь, сразу попасть в общий желчный проток. Но в норме большая часть скапливается в пузыре. Различают пузырную желчь и печеночную.
В пузыре желчь концентрируется в десять раз. 50 мл пузырной желчи эквивалентны 500 мл печеночной.
- Когда в двенадцатиперстную кишку попадает пища, то выделяются гормоны (холецистокинин, секретин, эндорфины), которые и вызывают сокращение желчного пузыря и открытие сфинктера Одди — выделяется желчь из пузыря.
- Когда содержимое кишечника под воздействием желчи становится щелочным, выделение гормонов прекращается, и выделение желчи останавливается.
- Несмотря на свои простые функции, желчный пузырь подвержен заболеваниям и может доставить своему владельцу неприятности.
Жёлчным пузырем (ЖП) называется мешкообразный орган, который служит резервуаром жёлчи, вырабатывающейся клетками печени. Расположен он в углублении нижней поверхности печени, в области правого подреберья.
По форме пузырь напоминает грушу, но в зависимости от степени наполнения жёлчью и растяжения стенок его конфигурация может изменяться, становясь овальной или цилиндрической.
У новорожденных форма пузыря веретенообразная.
Диаметр общего желчного протока здоровых людей 4-8 мм. Он может стать шире при дистальной обструкции камней или злокачественной опухолью, а также после холецистэктомии и у пациентов преклонного возраста. Как правило, диаметр протока (измеряемый в миллиметрах с помощью ) у пациентов равен их возрасту разделенному на 10.
Например, у 80-летней женщины диаметр протока, вероятно, составит 8 мм. Хотя направление холедоха может изменяться, он обычно проходит позади двенадцатиперстной кишки через головку поджелудочной железы в нисходящий отдел ДПК. В конце желчный проток обычно соединяется с протоком поджелудочной железы, впадает в ДПК через ампулу фатерова сосочка.
В этой области имеется гладкомышечный сфинктер Одди, который окружает оба протока. Ответная реакция на разнообразные раздражители (такие, как холецистокинин) приводит к его расслаблению (часто сопровождаемому сокращением желчного пузыря), что позволяет желчи поступать в кишку. Опухолевая обструкция в этом месте часто дает начало типичному признаку расширения протока при эндоскопической ретроградной холангиопанкреатикографии.
Необычная форма заболевания, которая затрагивает прежде всего внутрипеченочную анатомию желчных путей, известна как болезнь Кароли и заслуживает отдельного внимания. Хотя она классифицируется как кистозная болезнь печени, данный процесс фактически представляет собой множественные расширения внутрипеченочных желчных протоков, вызывая формирование скоплений желчи, которые при лучевых методах диагностики интерпретируют как кисты.
Более точно это классифицируется, как кистозная болезнь желчевыводящих протоков. Данный синдром часто сочетается с врожденным фиброзом печени. Иногда развиваются внутрипеченочные камни; у некоторых пациентов может развиться карцинома протоков. Как правило, пациенты переживают периодические приступы холангита, поэтому оказывать помощь лучше всего хирургическим вмешательством и . Эндоскопическое дренирование желчных протоков также может играть терапевтическую роль в некоторых ситуациях.
Независимо от того, является ли реконструкция одной или если пациент болен, чтобы транспортировать в центры, которые занимаются хирургией подкладки подкладки и печени. Основными диагностическими инструментами являются клиническая и лабораторная ультрасонография, эндоскопическая ретроградная холангиография, чрескожная прозрачная холангиография, магнитно-резонансная томография, компьютерная томография и событие.
Закупорка протоков камнями.
Где находится желчный пузырь у человека?
Большинство пациентов даже не догадывается о том, где находится желчный пузырь (ЖП). При этом данный орган выполняет в организме важные функции — активно участвует в пищеварительном процессе и проводит расщепление и эмульгирование липидных капель, необходимых при метаболизме.
Желчный пузырь — полый орган с тонкими стенками, внутри которого скапливается желчь, поступающая из печени и выводящаяся при помощи двенадцатиперстной кишки. При любых нарушениях в его работе необходимо принимать срочные меры, чтобы уменьшить выраженность симптоматики.
Отказ от терапии может привести не только к осложнениям, но и к развитию хронических заболеваний.
Кровоснабжение желчных путей
Артериальное кровоснабжение желчевыводящей системы осуществляется ветвями артерий, кровоснабжающих печень. Как и в анатомии желчных путей, изменчивость здесь — правило, а не исключение. Отличное от классической анатомии анатомии желчных путей, полное кровоснабжение печени печеночной ветвью чревного ствола выявляют в 25-75% наблюдений.
Обычно чревный ствол отходит от передней стенки аорты и в свою очередь, направляясь вперед, делится на левую желудочную, селезеночную, общую печеночную артерии. Общая печеночная артерия, образуя петлю и направляясь вперед и краниально в пределах малого сальника, отдает гастродуоденальную ветвь, кровоснабжающую ДПК, поджелудочную железу.
Собственная печеночная артерия проходит до ворот печени и делится на правую и левую ветви. Кровоснабжение желчного пузыря осуществляется через пузырную артерию, обычно являющуюся ветвью правой печеночной артерии, но может быть и ветвью «смещенной» правой (5%), левой (10%) или общей печеночной артерией (10%).
В некоторых аномальных случаях кровоснабжение может обеспечиваться ветвями, берущими начало от верхней брыжеечной артерии, левой желудочной артерии, аорты и других висцеральных ветвей. Эти отклонения могут быть как сопутствующими (в дополнение к нормальному артериальному кровоснабжению), так и обеспечивать первичное кровоснабжение этой области.
Иногда вследствие сложной анатомии желчных путей правую печеночную артерию путают (во время ) с пузырной артерией, когда она проходит параллельно пузырной артерии или в брыжейке желчного пузыря (иногда называют «горб гусеницы»). В такой ситуации путаницы можно ошибочно лигировать или повредить правую печеночную артерию.
Во многих случаях рекомендуется пригласить опытного хирурга со своего рабочего места или с другого более высокого рабочего места или направить пациента в специализированный центр, который, несмотря на опытную команду, также имеет хорошее послеоперационное медицинское учреждение для больных. Выбор реконструкции имеет решающее значение для следующей судьбы пациента.
Желчные протоки кровоснабжаются от малых безымянных ветвей печеночной артерии. Венозный отток осуществляется через систему воротной вены. Лимфатические протоки желчного пузыря дренируются в узел пузырного протока (или узел Кало), расположенный между пузырным и общим печеночным протоками. Этот узел служит потенциальным местом метастазирования гепатоцеллюлярного и холангиоцеллюлерного рака и определяет резектабельность.
Анастомоз должен быть достаточно широким с использованием события. дренажа, особенно в случае грациальных канальцев, в неопределенности относительно тяжести анастомоза. Столовые приборы из тощей кишки должны быть длиной не менее 40 см и должны быть начертаны. Анастомоз не следует размещать слишком близко к холедоху протока из-за неопределенного кровоснабжения в его супрадуоденальной части.
Треугольник Кало
Треугольник Кало — это критическая область анатомии желчных путей, образован пузырным протоком латерально, общим печеночным протоком медиально и печенью сверху. Эта маленькая область содержит многие важные структуры, включая пузырную артерию, правую печеночную артерию, узел Кало; потенциальные варианты сочетания трубчатых структур бесчисленны.
Эту область следует тщательно анализировать во время холецистэктомии, чтобы избежать неосторожного повреждения протоков и артерий. При холецистите эта область весьма часто вовлечена в воспаление, таким образом, препарирование может оказаться сложным и опасным. Надлежащая идентификация структур анатомии желчных путей в пределах этой и смежных областей — первостепенный фактор безопасной холецистэктомии.
Анастомоз с двенадцатиперстной кишкой выполняется исключительно исключительно, безошибочным преимуществом является вышеупомянутый анастомоз на тонком клеи, который имеет лучшие долгосрочные результаты. Травма признается до тех пор, пока развитие бильярдного перитонита, сепсиса, теплового повреждения лучше, чем прежде всего, и последующая реконструкция в течение нескольких недель после дискомфорта и стабилизации пациента. Их работа должна быть дана хирургам с высокой степенью эрудиции при гепатобилиарной хирургии.
Другие результаты на пути желе, где первичная реконструкция не увенчались успехом, очень сложны с неопределенными результатами. А.: Признание и лечение желчных осложнений после лапароскопической холецистэктомии. Первичные карциномы печени происходят из гепатоцитов или внутриутробных желчных протоков.


