Гастрит болит желудок и спина

Автор На чтение 12 мин. Опубликовано 03.12.2019
Особенности симптоматики при гастрите
Боли в спине при гастрите локализуются ниже грудного отдела
Гастрит — повреждение слизистой оболочки желудка под действием неблагоприятных внешних факторов или болезненных состояний. Заболевание быстро дает о себе знать болями в области нижней части грудины, изжогой, отрыжкой, чувством обложенности языка и прочими сопутствующими признаками. Также находится немало пациентов, у которых болит спина при гастрите.
Боль в спине при гастрите не является первым и основным признаком заболевания. Если ранее симптомы болезней ЖКТ не отмечались, вполне вероятно, что болевые ощущения имеют иную причину: от травм и неудобного положения тела до переутомления или заболеваний позвоночника. В любом случае обращение за медицинской помощью будет нелишним, особенно если состояние имеет тенденцию к ухудшению.
Если диагноз «гастрит» уже выставлен, появление болей в спине может стать настораживающим фактором. Поэтому очень важно тщательно исследовать и зафиксировать характер и область локализации болевых ощущений. Чаще болезнь дает о себе знать дискомфортом в нижней части спины и пояснице, чуть реже в грудном отделе.
Может ли гастрит отдавать в спину
Часто пациенты с хроническим гастритом жалуются на иррадиирующую боль в желудке. Также к врачам поступает множество вопросов о том, может ли при гастрите болеть поясничный или грудной отдел спины.
Четкой взаимосвязи между этой болезнью и данным симптомом нет, вместе с тем он может свидетельствовать о том, что гастрит уже переходит в язвенную болезнь. Именно для нее характерна такая картина. Кроме того, на фоне гастрита вполне могло развиваться воспаление поджелудочной железы, сопровождающееся резью в спине.
На ранней стадии гастрита пациент испытывает умеренные ноющие боли в эпигастрии. После еды в желудке возникает чувство переполненности.
Сильная интенсивная резь – симптом запущенной стадии заболевания, или признак обострения. Ярко выраженные рези часто свидетельствуют о том, что в желудке появились эрозивно-язвенные дефекты. Кроме того, это может свидетельствовать о воспалении других органов ЖКТ: желчного пузыря или поджелудочной железы.
Конечно, болевой синдром, это не единственный, мучающий пациента, симптом гастрита. Процесс воспаления слизистой оболочки желудка сопровождается такими симптомами:
- отрыжка воздухом и пищей, с легким оттенком тухлого запаха;
- тошнота (особенно по утрам) в запущенных случаях рвота;
- понижение аппетита и последующее похудение.
Продолжительность и характер боли варьируется в зависимости от формы гастрита и его стадии развития. Чаще всего она появляется спустя 15–20 минут после приема пищи. Если заболевший употреблял в пищу блюда либо применял технологии приготовления пищи (жарка, копчение) запрещенные диетой при гастрите, она может преследовать его порядка 2–3 часов после приема пищи.
Почему болит спина? Тому может быть множество причин: проблемы с позвоночником, мышечным каркасом. Но боли могут быть и иррадирующими: то есть такими, когда на самом деле болит один орган, а человек ощущает боль в другом.
Зачастую больные задаются вопросом, может ли болеть спина от желудка. Да, может, и это достаточно распространенный вариант. Однако боль в желудке и спине одновременно может иметь совершенно разное происхождение.
Некоторые симптомы характерны для более опасных заболеваний желудка, некоторые – для менее опасных, однако когда болит желудок и спина одновременно, вы должны без промедления обратиться к врачу.
При обострении зачастую сочетаются боли в желудке и спине (в пояснице – чаще, в других отделах спины – реже).
Как отличить обострение язвенной болезни? Вначале начинает резко болеть живот, причем случается это сразу после еды.
Если оканчивается приступ рвотой с ярко выраженным кислым вкусом, а после него становится заметно легче – это практически 100 % проявление именно обострения язвы.
Если лечь на бок, согнув ноги и подтянув их к животу («поза эмбриона»), наступает облегчение. Также острая боль в желудке, отдающая в спину, может возникнуть натощак.
В этом случае после приема пищи она обычно проходит. Спина при обострении язвы может болеть очень сильно, чаще слева, также она иррадиирует в поясницу, из-за чего больные могут считать, что у них проявляются проблемы с почками.
Также она может иррадиировать в грудную клетку и в нижний отдел живота.
Если у человека болит желудок и эта боль, отдает в спину, то это свидетельствует о наличии у него заболеваний внутренних органов. Воспаление локализуется в таких органах как почки, поджелудочная железа, печень, желчный пузырь, аппендикс, кишечник и желудок.
При появлении боли пациенту следует вызвать врача.
Только он на основе имеющихся симптомов, осмотра, опроса пациента и применения дополнительных диагностических процедур – сможет поставить точный диагноз, выявить причину, зону локализации боли и назначить грамотное лечение.
Основные причины
Медики отмечают, что если у пациента болит живот и отдает в спину, то это говорит о наличии нарушений в органах пищеварения:
- различные инфекции, которые поражают поджелудочную железу. Медиками такой процесс называется панкреатитом;
- печеночные колики;
- воспалительный процесс — поражает аппендикс и желчный пузырь. Специалисты такой процесс называют аппендицитом и холециститом;
- болезни в ЖКТ язва, непроходимость кишечника, гастрит.
Остановимся на каждом факторе возникновения боли более подробно.
Панкреатит
При развитии панкреатита боли, появившиеся в желудке, переходят в спину и руки. Они распространяются на весь живот и поясницу. Боль в животе, которая отдает в спину, образуется при принятии пациентом алкоголя в больших дозах, чрезмерном употреблении нездоровой пищи.
Кожные поверхности приобретают желтый оттенок, возникает тошнота и рвота, резко возрастает температура тела, появляется слабость, увеличивается сердцебиение. В том случае, когда боль связана с развитием панкреатита, больного в срочном порядке следует доставить в больницу.
Это связано с тем, что при переходе панкреатита в острую стадию может развиться болевой шок, который может привести к смерти.
Печеночные колики
Печеночные колики возникают у людей по разным причинам:
- при неправильном питании,
- утомлении после физической нагрузки,
- развитии желчнокаменной болезни.
При коликах появляется тупая боль, локализованная в правом подреберье. При этом тошнит, рвет и резко возрастает температура тела. Причем данные признаки могут сохраняться на протяжении 2–3 дней.
Если воспаляется аппендикс, то появляется сильная боль в желудке, которая отдает:
- в спину, преимущественно с правой стороны;
- в область пупка и носят опоясывающий характер.
Возникает тошнота, рвота и резко увеличивается температура тела.
Помните, что если воспален аппендикс, то человека нужно незамедлительно доставить в ближайшую поликлинику: пораженный орган способен разорваться и все его содержимое окажется в брюшной полости.
Холецистит
Холецистит характеризуется развитием воспаления в желчном пузыре. Причиной воспаления является выход желчного камня и песка. Человека мучает острая, приступообразная боль, находящаяся в нижнем правом подреберье.
При этом становится трудно дышать. Помимо этого боль при холецистите локализуются и в спине и в желудке вместе. При этом тошнит, рвет и возникает неприятная горечь в ротовой полости. Если камень большой, то он перекрывает проток.
В результате этого желчный пузырь разрывается.
Если у женщины или мужчины болит спина и желудок одновременно, то им следует, не теряя времени, проконсультироваться со специалистом.
Язва желудка
Самым распространенным недугом, поражающим ЖКТ, считается язва. При ней человек жалуется на резкую боль слева в желудке, отдающую в спину. Еще один симптом данной болезни в том, что если больной с язвой поднял тяжелое, то начинает болеть спина. Если человека рвет, то ему становится легче. Обычно боль в спине от желудка возникает ночью или если ничего не ел.
Причем неприятные ощущения проходят после принятия пищи. При развитии язвы также человека мучает изжога, которая возникает после занятий спортом. Избавиться от язвы можно с помощью лекарственных препаратов и соблюдения строгой диеты. Во время пробуждения язвы мучает острая боль в желудке, отдающая в спину, и распределяющиеся по всему животу.
Рвота и кал больного становятся черного цвета.
Если у пациента развивается кишечная непроходимость, то его пища не может свободно двигаться по желудку и кишкам. Обычно из-за проблем с желудком у взрослого или ребенка болит спина и живот в одно время. Помимо этого у них появляются судороги, их рвет, преимущественно после еды.
Рвота имеет пенообразную структуру, стул у больного жидкий и неприятно пахнет. Пациент подолгу не ходит в туалет, а если и ходит, то маленькими порциями. При этом многие пациенты рассказывают врачу о том, что они буквально задыхались, и им было тяжело дышать из-за боли в спине.
При непроходимости кишечника больного следует незамедлительно доставить в больницу. Дело в том, что еда, скапливающаяся внутри, может полностью закрыть просвет кишечника и привести больного к смерти.
Если у пациента болит живот и спина, то причины этого могут быть следующие:
- В сердечнососудистой системе. Возникновение боли в области желудка, отдающей в спину, связано с развитием инфаркта миокарда. При нем болевые ощущения возникают совершенно неожиданно, частота сердечных сокращений увеличивается, а давление падает, больной падает в обморок.
- В репродуктивной системе у женщин. Боль связана с развитием миом, проникновением воспаления в придатки, появлением эрозии в шейке матки или с развитием инфекции в организме женщины во время беременности. Женщины жалуются на тупую ноющую боль внизу живота. Если она изменяется свое положение тела, то признаки усиливаются.
- В почках и мочевыделительной системе. Пациента мучает ноющая острая боль, локализованная в нижней части живота. Если болезни в данных органах появляются у мужчин, то боль отдает в половые органы. Если болезнь проникла в уретру, то больного мучает жжение при походе в туалет. При этом выделения имеют желтый или зеленый цвет, сопровождающийся неприятным запахом. А также может начаться зуд в половых органах, моча может сменить свой цвет. Все неприятные симптомы усиливаются после секса.
Интенсивность болей при мочекаменной болезни связана с размером и количеством камней в органах. Боль в желудке возникает тогда, когда камни в желчном пузыре начинают двигаться по протокам. Данные симптомы могут не стихать 1–2 дня.
Если лежа на спине болит живот, то это свидетельствует о развитии различных патологий в позвоночнике. К ним следует отнести грудной и поясничный остеохондроз.
Из-за развития в данной области дегенеративных изменений межпозвонковые диски смещаются. В результате этого оказывается чрезмерное давление на позвоночник и соседние с ним области.
Из-за этого человека мучает сильная, острая боль в желудке, которая отдает в позвоночник. Помимо этого его мучает изжога, тошнота с последующей рвотой.
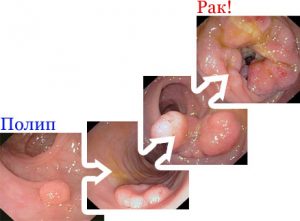
Болевые ощущения на различных стадиях развития гастрита
Нелеченный гастрит со временем может перерасти в язву
Выраженный дискомфорт в области эпигастрия — один из основных симптомов гастрита. В зависимости от характера боли можно точно установить стадию заболевания:
- На ранней стадии раздражение поврежденной поверхности желудка вызывает ноющую боль и тяжесть в животе, изжогу.
- В стадии обострения боли становятся более резкими и отдают в спину. Если болезнь прогрессирует уже длительное время, можно подозревать развитие заболеваний других органов пищеварительной системы, вызванных гастритом. На указанной стадии обращение за медицинской помощью приобретает обязательный характер.
- Если гастрит перешел в стадию язвы желудка, боли становятся еще сильнее и продолжительнее, распространяясь далеко за пределы грудины и отдавая в спину. Если дискомфорт становится нестерпимым, специалисты говорят о прободении язвы — крайне опасном состоянии, требующем немедленной госпитализации и, возможно, оперативного вмешательства.
Помимо гастрита, появление болезненных ощущений в спине может стать следствием других заболеваний внутренних органов.
- Язва желудка. Дает о себе знать болями в спине, в области лопаток и поясницы. Одновременно отмечаются сильные боли в области желудка. Их обострение отмечается в состоянии голода или после еды, при интенсивной физической нагрузке, после курения, в состоянии стресса или в ночное время. Дополнительные симптомы заболевания — изжога, тошнота, кислая рвота.
- Прободение язвы. Основной симптом в этом случае — острая режущая боль в пупке, постепенно переходящая вверх ближе к правому плечу.
- Аппендицит. Дискомфорт отмечается в области пупка и поясницы, резко возрастает при кашле и смене положения тела, усиливается при надавливании на область живота и в случае резкого прекращения процедуры пальпации.
- Воспалительный процесс в поджелудочной железе. Основные признаки — боли в желудке и пояснице, повышение температуры тела, усиление потоотделения, икота, рвота и тошнота.
- Острый холецистит. Заболевание дает о себе знать режущей болью в пояснице и животе.
- Печеночная колика. Сопровождается болью в спине в области лопаток и правого плеча, которая резко усиливается при постукивании по правой части ребер. Дополнительные признаки — вздутие живота и чувство напряжения.
Диагностика болей в спине при гастрите
Важно исследовать слизистую эндоскопом, чтобы исключить начало онкологического процесса в желудке
Для врача появление у пациента жалоб на боли в спине после еды — важный сигнал, говорящий о переходе заболевания на новую, более тяжелую стадию. Медицинская статистика утверждает, что подобными явлениями сопровождается начало развития язвенной болезни желудка либо сопутствующих заболеваний печени, поджелудочной железы или желчного пузыря.
- ультразвуковое исследование;
- анализы крови и кала;
- фиброгастроскопия – зондальное исследование пищевода, желудка и двенадцатиперстной кишки.
Диета при гастрите
Диету при заболеваниях ЖКТ следует соблюдать до исчезновения симптомов
Обязательным условием избавления от симптомов гастрита является пересмотр режима питания и корректировка рациона. Если причиной раздражения слизистой желудка является повышенная кислотность желудочного сока, необходимо:
- готовить на пару или методом варки;
- отказаться от фастфуда и газированных напитков;
- во время обострения исключить алкоголь и крепкий кофе;
- не употреблять жареную, острую и жирную пищу.
Если кислотность желудочного сока понижена, следует:
- исключить блюда, которые перевариваются достаточно долго и усиливают брожение в желудке;
- не употреблять жареную, жирную и острую пищу, фастфуд и газировку;
- отдавать предпочтение кашам и супам, приготовленным на нежирном мясном бульоне;
- исключить переедание.

Очень часто при различных заболеваниях боль не имеет четкой локализации, например, одновременно могут болеть желудок и спина. Боль в желудке, которая отдает в спину, часто воспринимается людьми как проявление остеохондроза или заболеваний сердца, инфарктом.
Но это может свидетельствовать и патологиях или заболеваниях желудочно-кишечного тракта, таких как холицистит, язва и др. В любом случае, боль является тревожным сигналом и следует обратиться к врачу.
Болит спина, болит желудок виды и причины боли
Боль в желудке и спине бывает различного характера, что может свидетельствовать о совершенно разных заболеваниях. Боль может быть острой, опоясывающей или тупой.

Основные причины боли в желудке и спине:
- язва желудка, прободная язва;
- острый панкреатит;
- холецистит;
- печеночная колика;
- инфаркт миокарда;
- онкологические заболевания.
Язвенная болезнь
При язве желудка возникает острая боль в области живота, отдает в спину и чаще локализуется слева в области лопатки или поясницы, похожая на боль в почках. Боль в основном появляется натощак, после чрезмерных физических нагрузок либо после еды, острой или жирной.
Важно: боль значительно ослабевает, если принять позу лежа и подтянуть ноги к животу, согнув в коленях. Другими симптомами обострения язвенной болезни являются изжога, тошнота. В этом случае нужно немедленно обращаться к врачу, чтобы он назначил комплексное лечение – противовоспалительные препараты и диету.
При прободной язве желудка появляется резкая острая нестерпимая боль в желудке, переходящая во всю брюшную полость и лопатки, больному тяжело двигаться, он старается дышать поверхностно, чтобы не усиливать боль. Возникает как натощак, так и после приема пищи. При этих симптомах нужна срочная госпитализация, лечение требует зачастую хирургического вмешательства.
До приезда скорой помощи больному нельзя есть, пить, самостоятельно двигаться, необходим покой. Основными факторами риска для развития язвенной болезни желудка являются:
- курение, злоупотребление спиртными напитками;
- наследственная предрасположенность к возникновению язвы желудка, генетически обусловленная повышенная кислотность желудочного сока;
- неврозы, депрессивные состояния, дистрессы, синдром хронической усталости, эмоциональное выгорание и другие психологически обусловленные факторы;
- хронический гастрит, который при несвоевременном лечении может трансформироваться в язву;
- неправильный режим питания: голод, переедание, регулярное употребление чрезмерно острой, жирной и сладкой пищи;
- прием медицинских препаратов, агрессивно действующих на слизистую желудка.
 Первая помощь при обострении язвы:
Первая помощь при обострении язвы:
- постельный режим,
- покой;
- не пить воду,
- не есть;
- при сильной боли допустимо употребление преорально до 0.5% раствора новокаина;
- на область желудка положить холодный компресс.
Основные методы диагностики язвы желудка:
- гастроскопия (исследование желудка при помощи эндоскопа);
- рентген;
- бакпосев (выявление патогенных бактерий и микроорганизмов);
- ПЦР (полимеразная цепная реакция) и ИФА (иммуноферментный анализ) – анализы для выявления хеликобактер;
- анализ крови (общий и биохимический);
- анализ кала (для выявления скрытого кровотечения).
Лечение язвенной болезни желудка заключается прежде всего в соблюдении строгой диеты, назначенной лечащим врачом; медикаментозное лечение – терапия с помощью ингибиторов протонной помпы для подавления выделения желудком секрета; хирургическое вмешательство при помощи метода ваготомии (в тяжелых запущенных формах).
Диета при язве желудка это прежде всего:
- отказ от употребления алкогольных напитков,
- табакокурения и любых веществ, вызывающих интоксикацию;
- не употреблять жирные, острые, жареные, копченые и соленые блюда;
- исключить овощи и фрукты в сыром виде (избыток клетчатки травмирует стенки желудка);
- отказаться от грибов, газировки, бобовых, чая и кофе;
- стараться есть пищу в виде пюре, бульонов, суфле и любые продукты в жидком виде.
Острый панкреатит
Острый панкреатит характеризует опоясывающая боль в желудке и спине, чаще в лопатках и пояснице, значительно реже может отдавать в сердце, что можно спутать с инфарктом. Боль появляется резко, внезапно и достаточно сильно, ее сопровождают тошнота, вздутие живота, диарея, отрыжка и рвота.
Внимание! Появляется после употребления жирной, жареной пищи, алкоголя. В отличие от язвенной болезни боль возникает не сразу, а по прошествии нескольких часов. При своевременно начатом лечении возможно значительно снизить симптомы болезни.
Факторы риска возникновения панкреатита:
- долгое злоупотребление алкоголем;
- заболевания желчного пузыря (наличие камней в желчном);
- язва желудка;
- неправильный режим питания;
- генетическая предрасположенность;
- инфекционные заболевания;
- долгий прием медицинских препаратов, оказывающих токсическое влияние.
Первая помощь при приступе язвы: покой и постельный режим; наклонить по возможности немного вперед корпус больного; дышать поверхностно, не делать слишком глубоких вдохов; отказаться от приема пищи; пить воду маленькими порциями каждые полчаса; до приезда врача не давать обезболивающие средства; возможно принятие спазмолитиков.
 Диагностика язвы желудка: общий анализ крови, биохимический анализ; анализ мочи; УЗИ органов брюшной полости; ЭГДС (гастроскопия); рентген; эндоскопия; холецистохолангиография; анализ кала.
Диагностика язвы желудка: общий анализ крови, биохимический анализ; анализ мочи; УЗИ органов брюшной полости; ЭГДС (гастроскопия); рентген; эндоскопия; холецистохолангиография; анализ кала.
Лечение: несколько дней желателен отказ от еды; введение анальгетиков; инъекции витаминов; антиферментные препараты; антибиотики широкого спектра действия.
Основные правила диеты при язве желудка: первые дни голодание, минеральные воды; употреблять термически обработанные продукты, отварные, запеченные или приготовленные на пару; отказ от мучного, жирного, жареного, свежих кислых овощей и фруктов; молоко употреблять умеренно; употреблять в пищу блюда в жидком виде – пюре, супы, суфле.
Холецистит
Холецистит проявляется резкой болью в правом подреберье и между лопатками, при надавливании на область желчного пузыря значительно усиливается. Временно может прекращаться самостоятельно или вследствие приема обезболивающих. Так же холецистит сопровождают такие симптомы, как тошнота, рвота, повышение базальной температуры тела, глазные склеры и кожа больного становятся желтушного цвета. Это объясняется возможным наличием камней в желчном пузыре. При хроническом течении заболевания боли могут быть нерегулярными. В любом случае, нужно обращаться за медицинской помощью.
Факторы риска развития холецистита:
- перенесенные печеночные и кишечные заболевания;
- паразитарные заболевания (гельминты кишечника);
- нарушение снабжения кровью желчного пузыря.
Первая помощь при острой боли: покой, постельный режим; вызвать врача; принять обезболивающее или спазмолитик; умеренное питье воды (не горячей и не холодной).
Диагностика холецистита включает в себя: фракционное дуоденальное зондирование; УЗИ желчного пузыря; холецистохолангиография; анализ крови (общий и биохимический).
Основное лечение: антибиотики; желчегонные препараты; удаление желчного пузыря (холецистэктомия).
Диета: во время приступа – только теплая вода в малых количествах (литр – полтора в сутки); каши, омлет, белый хлеб, нежирное мясо или рыба, желательно измельченные в блендере; ужин должен быть за 5 часов до сна; полностью запрещены: алкоголь, соленья, кислые овощи – помидоры, щавель, цитрусы, бобовые, жирные и копченые продукты.
Печеночная колика
Печеночную колику сопровождает резкая боль в области печени и иррадиирует в спину (крестец, ключица, в основании шеи). Боль проходит в виде приступов, продолжительность которых длится от нескольких часов до нескольких суток, повышается температура, возникает тошнота, рвота. До обращения к врачу не следует принимать пищу, обезболивающие препараты и пить воду.
Факторы риска:
- мочекаменная болезнь, заболевания почек;
- наследственность, генетическая предрасположенность;
- чрезмерные физические нагрузки и переутомления;
- длительное пребывание на солнце, перегревания и тепловые удары;
- длительный прием токсичных лекарственных средств.
Первая помощь при обострении: постельный режим; теплые грелки на брюшную полость и поясницу или теплая ванна; прием спазмолитиков.
Диагностика печеночной колики:
- исследование мочи больного;
- пальпация околопочечной зоны (усиление боли);
- рентгенография почек;
- урография;
- хромоцистоскопия;
- УЗИ мочевого пузыря и почек;
- брюшной полости; МРТ.
 Лечение:
Лечение:
- теплая грелка на область поясницы и живота;
- новокаиновая блокада;
- физиопроцедуры – диадинамотерапия и УЗ-терапия;
- стентирование мочеточника;
- пункционное наложение нефростомы;
- введение обезболивающих и спазмолитиков (при консультации с врачом);
- хирургическое вмешательство.
Диета:
- исключить соленые продукты, соленое, сладости (особенно шоколад), крепкий чай и кофе, копчености;
- употреблять в большом количестве фрукты и овощи;
- обильное питье;
- исключить все субпродукты из внутренностей животных;
- делать акцент на кашах, овощных супах, овощей, приготовленных при помощи паровой обработки.
Инфаркт миокарда
При инфаркте миокарда возникает опоясывающая боль в мышцах спины, любом из отделов позвоночника, области желудка. Другие симптомы: тахикардия, понижение артериального давления, сильные головокружения, дезориентация в пространстве.
Важно: необходимо срочно вызвать скорую помощь, т.к. самостоятельное лечение этих симптомов может закончиться летальным исходом.
Факторы риска развития инфаркта миокарда:
- курение;
- повышенное кровяное давление;
- повышение уровня холестерина;
- ожирение и избыточная масса тела;
- неправильное питание и нарушения в режиме приема пищи;
- «сидячая» работа и малоподвижный образ жизни;
- диабет, повышенный уровень сахара в крови.
Первая помощь при инфаркте: разжевать или подложить под язык таблетку аспирина; открыть окна, обеспечить приток свежего воздуха в помещение; выпить капсулу нитроглицирина; принять лежачее положение, покой (верхняя часть корпуса обязательно должна находиться выше нижней).
Диагностика: общий и биохимический анализ крови; электрокардиография (ЭКГ); УЗИ сердца (эхокардиография); рентгенография.
Лечение: прием медикаментов; интервенционные процедуры; хирургическое вмешательство (шунтирование коронарных артерий).
Диета: сократить употребление продуктов, содержащих жиры в большом количестве; есть больше клетчатки; не употреблять соль; исключить крепкий чай, кофе, алкоголь.
Онкологические заболевания
 Онкологические заболевания желудка могут сопровождаться болью разной интенсивности, быть четко локализованными или отдавать в спину. Боль при раке желудка не связана с приемом пищи, что отличает его проявления от язвы и гастрита.
Онкологические заболевания желудка могут сопровождаться болью разной интенсивности, быть четко локализованными или отдавать в спину. Боль при раке желудка не связана с приемом пищи, что отличает его проявления от язвы и гастрита.
Сопровождается такими симптомами:
- тошнота,
- рвота,
- постоянная тяжесть в желудке,
- непереносимость вкуса и запаха определенных продуктов,
- слабость,
- повышенная температура.
Факторы риска развития рака желудка:
- курение;
- неправильное питание;
- перенесенные ранее инфекционные заболевания;
- гастриты и язвы желудка;
- генетическая предрасположенность;
- хирургические операции на желудке;
- стрессы, депривация сна, депрессии, хроническая усталость.
Первая помощь при обострении рака желудка – вызвать скорую помощь, успокоить больного.
Методы диагностики: общий и биохимический анализ крови; КТ (компьютерная томография); ПЭТ (позитронно-эмиссионная томография); эзофагогастроскопия; эндоскопическое УЗИ; лапароскопия; биопсия; молекулярно-генетическое тестирование.
Способы лечения рака желудка: эндоскопическое хирургическое вмешательство (эндоскопическая слизистая резекция); хирургическое иссечение (субтотальная или тотальная гастрэктомия); химиотерапия.
Диета при раке желудка: дробное питание – есть мало, но часто; употреблять в пищу больше фруктов и овощей; сократить или исключить сладкое и мучное; не употреблять жирную пищу; исключить по максимуму соль из рациона; отказаться от табакокурения, чая, кофе и алкоголя.
Внимание! Заболевания желудка сопровождаются различными болями. Это обусловлено множеством нервных окончаний в органах желудочно-кишечного тракта. Нервы берут идут от позвоночника, поэтому при болях в желудке, неприятные ощущения отдают в спину, лопатки. Вследствие этого пациент ошибочно предполагает, что у него проблема с позвоночником. По видам болей можно установить предварительный диагноз.
Виды
При болезнях ЖКТ человек испытывает разные виды болей: опоясывающие, тупые, режущие, тянущие. Также негативные симптомы могут иметь постоянный и приступообразный характер.
Опоясывающая
Опоясывающая боль обычно сопровождает панкреатит и панкреонекроз. Это опасное заболевание поджелудочной железы, при котором сначала воспаляется, а затем разрушается ткань органа. Острая стадия панкреатита характеризуется режущими опоясывающими болями, вздутием живота, повышением температуры. Боли не проходят от смены положения тела. При хронической стадии больной испытывает тупую боль периодически, особенно после приема пищи.
Еще одна причина опоясывающей боли — желчнокаменная болезнь. Конкременты застревают в желчных протоках, это вызывает приступ печеночной колики. У пациента возникает режущая опоясывающая боль, при которой тяжело шевелиться и даже дышать. Данное состояние очень опасно и требует экстренной хирургической помощи.
Острая
 Острая боль возникает при острой стадии болезни. Причинами острого болевого синдрома являются:
Острая боль возникает при острой стадии болезни. Причинами острого болевого синдрома являются:
- язва желудка в стадии обострения;
- острый холецистит;
- панкреатит;
- обостренный гастрит;
- онкология 4 стадии.
Дифференцировать заболевания можно по сопутствующим симптомам. Например, при язве и гастрите боль отдает в спину между лопаток. Также у больного присутствуют: изжога, отрыжка, неприятный привкус во рту, тошнота. Симптомы несколько ослабевают после приема пищи. Если язва прободная, то у больного сильно напряжены мышцы живота (острый живот), падает давление и может начаться кровотечение из горла.
При холецистите и панкреатите наблюдается вздутие живота, повышение температуры, учащение сердцебиения, повышенная потливость.
Тупая
Тупая боль — признак хронического процесса. Она появляется при хроническом холецистите, гастрите, панкреатите. При этом у пациента появляется незначительный дискомфорт в желудке, изжога, если он съел грубую или жирную пищу.
Тупая боль по всему животу может быть признаком начинающегося аппендицита. Постепенно симптомы нарастают, состояние больного ухудшается. Также подобные ощущения сохраняются после отравлений, когда бактерии нарушают нормальную микрофлору ЖКТ.
Тянущая
Тянущие боли возникают при холецистите. Когда желчный пузырь воспален, нарушается нормальный отток желчи. Человек чувствует тяжесть в подреберье, ощущения напоминают растягивание связок.
Справка. Нередко тянущая боль в подреберье появляется после занятий спортом, например, после быстрого бега. Это является нормой и обусловлено усилением кровотока в печени. Через некоторое время все восстанавливается и неприятные ощущения исчезают.
Постоянная
Постоянная боль — тревожный симптом. Самая безобидная ее причина — это остеохондроз грудного отдела. При этом болевой синдром от позвоночника отдает в область желудка. Во всех остальных случаях требуется срочная консультация врача. Обычно подобные ощущения свидетельствуют о нарастающем воспалительном или гнойном процессе в органах пищеварения. Его может спровоцировать застрявший в протоке камень, развивающийся пенкреонекроз, колит.
У больных раком 4 стадии боль также носит постоянный характер. При этом пациент резко теряет вес, аппетит, у него происходит общее истощение организма.
Первая помощь при острой боли
Поскольку большинство состояний, сопровождаемых острым болевым синдромом, требуют немедленной хирургической помощи, то нельзя пытаться самостоятельно избавиться от боли. Запрещено принимать анальгетики, так как это приглушает симптомы, а процесс не останавливает. При прободной язве или панкреонекрозе это чревато развитием перитонита и сепсиса. По этой же причине не следует давать пациенту пищу или напитки.
 Алгоритм помощи пациенту до приезда скорой:
Алгоритм помощи пациенту до приезда скорой:
- Уложить больного на кровать.
- Обеспечить приток воздуха в помещение: открыть окна, снять с больного верхнюю одежду.
- По возможности измерить температуру, пульс и давление.
- При рвоте или кровотечении из горла, повернуть пациента на бок, чтобы он не захлебнулся.
- Следить за тем, чтобы больной находился в сознании, при необходимости дать понюхать нашатырь.
Диагностика
Все заболевания ЖКТ имеют схожую симптоматику, поэтому требуется всестороннее обследование пациента.
Диагностика включает следующие этапы:
- Опрос больного. Врач выясняет, как давно появились симптомы, какова интенсивность и продолжительность болей, есть ли у человека хронические заболевания.
- Анализ крови и мочи. Проводят как общее, так и биохимическое исследование. Повышение лейкоцитов и СОЭ свидетельствует об остром воспалительном процессе. Печеночные пробы делают для исследования работы печени, желчного, поджелудочной.
- Анализ кала на скрытую кровь. Обязательно назначают при язве желудка, так как может быть внутренне кровотечение. Данное исследование выявляет патологии кишечника: болезнь Крона, дивертикулит.
- Рентген. Это информативный метод для диагностики язвы желудка, онкологии, панкреатита. Также рентгенографию назначают при подозрении на желчнокаменную болезнь.
- КТ, МРТ Данные исследования позволяют о