Функциональные заболевания желчного пузыря и желчевыводящих путей
Дискинезии желчевыводящих путей (ДЖП) – расстройство тонуса и сократительной способности желчного пузыря и стенок желчных протоков, проявляющееся нарушением оттока желчи в ДПК.
Классификация дискинезий желчевыводящих путей:
1) по этиологии: первичные и вторичные
2) по характеру нарушения моторики желчного пузыря и желчных протоков:
а) гипертонически-гиперкинетическая форма
– вариант с гипертонией желчного пузыри и/или пузырного протока
– вариант со спазмом сфинктера Одди
б) гипотонико-гипокинетическая форма:
– вариант с гипотонией желчного пузыря
– вариант с недостаточностью сфинктера Одди
Этиология дискинезий желчевыводящих путей:
А) первичных – вызваны расстройством нейрогуморальных регуляторных механизмов: лица с выраженной ваготонией или симпатикотонией; лица, допускающие погрешности в диете; гиподинамия; ожирение
Б) вторичных – возникают при заболеваниях других органов, связанных с желчными путями рефлекторными и гумморальными путями: общий невроз и различные диэнцефальные расстройства; эндокринная патология щитовидной железы, надпочечников, яичников; заболевания желудка и ДПК (хронический гастродуоденит, язвенная болезнь), тонкой кишки (энтериты), печени и желчного пузыря (гепатиты, холециститы).
Клинические варианты ДЖП:
А) дискинезия по гипертонически-гиперкинетическому типу:
– периодически возникающие приступообразные боли в правом подреберье и правой половине живота – возникают после погрешностей в диете (употребление жирных, острых, холодных блюд), психоэмоционального напряжения, обычно через 1 час и более после еды, могут иррадиировать в правую лопатку и плечо
Пальпаторно может быть болезненность в области желчного пузыря, однако она резко не выражена, а болевые симптомы, характерные для холецистита, не определяются.
– диспепсические явления (тошнота, рвота, запоры и др.) – сопровождают у некоторых больных приступы болей
– нейровегетативный синдром (повышенная раздражительность, нарушение сна, потливость, головные боли)
– вазомоторный синдром (гипотензия, сердцебиение, боли в сердце и др.)
– возможны функциональные изменения других органов пищеварения (пилороспазм, гипокинезия желудка, дуоденостаз, гипо – и гиперкинезии толстой кишки)
В межприступный период сохраняется чувство тяжести в правом подреберье, пальпаторно – незначительная болезненность в области желчного пузыря и в подложечной области.
Б) дискинезия по гипотонически-гипокинетическому типу:
– постоянная тупая ноющая боль, чувство распирания в правом подреберье без четкой иррадиации, усиливающаяся при приеме пищи и психоэмоциональных стрессах
Пальпаторно в области желчного пузыря – умеренная болезненность.
– диспепсические явления (снижение аппетита, отрыжка воздухом, тошнота, горечь во рту, вздутие живота, запоры)
Диагностика ДЖП (диагноз устанавливается на основании клиники при отсутствии органического поражения желчного пузыря и желчевыводящих путей):
1. УЗИ желчного пузыря – основной метод диагностики нарушения моторики желчевыводящих путей; проводится не ранее 12 ч после еды, при этом определяют объем желчного пузыря до и через 30 мин после желчегонного завтрака (2 сырых яичных желтка), в норме его объем должен сократиться на 40%; при гипокинетической форме опорожнение желчного пузыря замедленное (больше 30 мин) и недостаточное (меньше, чем на 40%); при гиперкинетической форме желчный пузырь округлой формы (в норме – грушевидной), тонус его повышен, опорожнение ускоренное (быстрее 30 мин)
2. Пероральная холецистография – для оценки моторики желчевыводящих путей
3. Внутривенная холангиография – для определения состояния желчных протоков
4. Фракционное дуоденальное зондирование – при гипокинетической форме после введения стимулятора боль в правом подреберье уменьшается или исчезает, пузырный рефлекс ослаблен (желчь выделяется медленно, с большими промежутками), количество пузырной желчи (порция В) увеличено (до 100-150 мл при норме 30-70 мл), остальные порции – не изменены; при гиперкинетической форме после введения стимулятора боль в правом подреберье может появиться или усилиться, количество желчи в порциях В (пузырной) и С (печеночной) уменьшено, а в порции А (холедоходуоденальная) – не изменено, время желчеотделения сокращено.
Лечение ДЖП:
1. Дробное питание до 4-5 раз в день, исключение острых, соленых, копченых и жареных блюд; при гипертонической дискенезии ограничивают употребления продуктов, вызывающих сокращение желчного пузыря (жирные, мясные продукты, растительное масло, изделия из жирного теста, газированные напитки), при гипотонической дискинезии рекомендуют пищу, стимулирующую сокращение желчного пузыря (фрукты, овощи, растительные и животные жиры, пищу, богатую магнием и др.)
2. Лекарственная терапия:
А) при гипертонической дискинезии: спазмолитики (устраняют спазм желчевыводящих путей, облегчают отток желчи) – холиноблокаторы (пирензепин 25 мг 2 раза/сут перорально или 10 мг 2 раза/сут в/м, метацин 4-6 мг 2 раза/сут внутрь), миотропные спазмолитики (но-шпа 2 мл в/м или п/к или 40 мг 2 раза/сут внутрь), холеретики (увеличивают желчеобразование, усиливают движение желчи по протокам) – аллохол (по 1 таб 3 раза/сут п/е еды), холензим, лиобил, никодин, оксафенамид 0,25 г 3 раза/сут, отвар цветков бессмертника (6-12 г на 200 мл воды) по ½ стакана в теплом виде 3 раза/сут за 15 мин до еды, фламин (сухой концентрат бессмертника), отвар кукурузных рыльцев, настой мяты перечной, отвар плодов шиповника, минеральные воды низкой минерализации (нарзан, ессентуки № 4, 20 в теплом виде по ½ стакана 3-4 раза/сут)
Б) при гипотонической дискинезии: препараты, стимулирующие тонус и сократимость желчного пузыря (сульпирид по 50 мг 2-3 раза/сут за 30 мин до еды внутрь, настойка лимонника по 20-25 капель 2-3 раза/сут за 30 мин до еды, метоклопрамид, домперидон по 10 мг 3 раза/сут за 30 мин до еды), холекинетики, вызывающие сокращение желчного пузыря и расслабление сфинктеров Люткенса и Одди (ксилит или сорбит 10% р-р по 50-100 мл 3 раза/сут за 30 мин до еды 1-3 мес., магния сульфат 20-25% р-р по 1 столовой ложке натощак в течение 10 дней, масло подсолнечное, оливковое, облепиховое по 1 столовой ложке 3 раза/сут перед едой), минеральные воды высокой минерализации (ессентуки № 17, моршинская в холодном виде по ½ стакана 3-4 раза/сут)
3. Тюбажи с ксилитом, сорбитом, магния сульфатом – показаны при гипотонической дискинезии 1 раз/неделю; больного укладывают на кушетку на правый бок с полусогнутыми коленями, дают выпить в течение 30 мин одно из желчегонных средств, на область правого подреберья кладут грелку (длительность процедуры 1,5-2 ч)
4. Физиотерапия: при гипертонической форме – индуктотермия, СВЧ-терапия, ультразвук высокой интенсивности, электрофорез спазмолитиков, аппликации парафина и озокерита, при гипотонической форме – ультразвук низкой интенсивности, синусоидально-модулированные токи, электрофорез с кальция хлоридом или прозерином.
МСЭ: в большинстве случаев трудоспособность не нарушена, в случае тяжелого течения дискинезии ВН 12-22 дня. Реабилитация: соблюдение диеты, устранение расстройств психоэмоциональной сферы и вегетативной нервной системы, общеукрепляющие мероприятия.
 Маленький бунтарь
Маленький бунтарь
Заболевания желчевыделительной системы являются самыми распространёнными среди заболеваний органов брюшной полости. В настоящее время ими страдают до 20 процентов взрослого населения развитых стран, и эти заболевания имеют тенденцию к дальнейшему росту. Рассказывает профессор кафедры терапии ФУВ Красноярского медицинского университета, гастроэнтеролог Елена ГРИЩЕНКО.
Среди заболеваний желчевыделительной системы выделяют функциональные расстройства желчного пузыря и сфинктера Одди, бескаменный воспалительный холецистит и желчекаменную болезнь. Эти состояния являются растянувшимся во времени одним патологическим процессом: вначале возникает нарушение моторики желчного пузыря — дискинезия, затем присоединяется воспалительный процесс — формируется бескаменный холецистит, который со временем трансформируется в желчекаменную болезнь
Функциональные расстройства желчного пузыря — это нарушения тонуса и моторики билиарной системы. Нет органических изменений в билиарной системе, а функционирует она неправильно: или отток желчи слишком быстрый, или, наоборот, желчь вовремя не эвакуируется и застаивается в желчном пузыре.
Причин расстройства много. Чаще всего нарушена регулирующая система оттока желчи: симпатическая и парасимпатическая нервная системы расбалансированы, проще сказать — это невроз. Нарушения в эндокринной системе тоже приводят к дисфункции. Известно, что при ожирении, сахарном диабете, у женщин, принимающих пероральные контрацептивы, часто развивается гипофункция билиарной системы. На моторику желчного пузыря могут влиять профессиональные вредности, приём препаратов, различные диеты, алкоголь и табак.
При повышенном оттоке желчи отмечаются достаточно интенсивные приступообразные боли в правом подреберье, напоминающие колику. Желчи много, она усиливает перистальтику кишечника — начинаются диспептические нарушения, проще — поносы.
Для застоя желчи характерно ощущение тяжести, распирания в области правого подреберья, выраженный кишечный дискомфорт и частые запоры.
Боли могут быть постоянными, умеренными или интенсивными. Они нарушают физическую активность пациента, заставляют обращаться к врачу. Особенно если мешают спать или сопровождаются тошнотой, а порой и рвотой.
Диагноз “Функциональное расстройство желчного пузыря” выставляется, когда имеются характерные боли и данные лабораторно-инструментального обследования, исключающие наличие органической патологии в билиарной системе, например, камни или воспаление желчного пузыря. А также отсутствуют функциональные нарушения других органов желудочно-кишечного тракта, способных имитировать подобные боли. Для этого берут клинический и биохимический анализ крови, делают УЗИ органов брюшной полости и забрюшинного пространства, проводят микроскопическое исследование желчи, полученной во время дуоденального зондирования или ретроградной холангиопанкреатографии.
Дуодена́льное зонди́рование. Сначала в организм вводят различные раздражители (например тёплый раствор магнезии) для стимуляции сокращений желчного пузыря и расслабления сфинктера общего жёлчного протока, что приводит к выходу жёлчи в двенадцатиперстную кишку. Выделившуюся желчь собирают через введённый в ДПК зонд и исследуют в лаборатории.
Ретроградная холангиопанкреатография — метод, комбинирующий эндоскопию с одновременным рентгеноскопическим обследованием.
Золотым стандартом диагностики дисфункции желчного пузыря является динамическая холесцинтиграфия — метод исследования движения желчи в организме.
О функциональном расстройстве желчного пузыря говорят, если
— уровень печеночных ферментов, билирубина, амилазы/липазы в биохимическом анализе крови в норме;
— воспалительной реакции в исследуемой желчи не обнаружено;
— камней в желчном пузыре не обнаружили;
— фракция изгнания при холесцинтиграфии меньше 40 процентов, то есть норма.
Застой желчи, даже временный, приводит к развитию воспалительных изменений стенки желчного пузыря, а в дальнейшем — желчекаменной болезни, поэтому необходима коррекция функциональных расстройств билиарной системы.
Холецистит — воспаление желчного пузыря. Бывает острый и хронический.
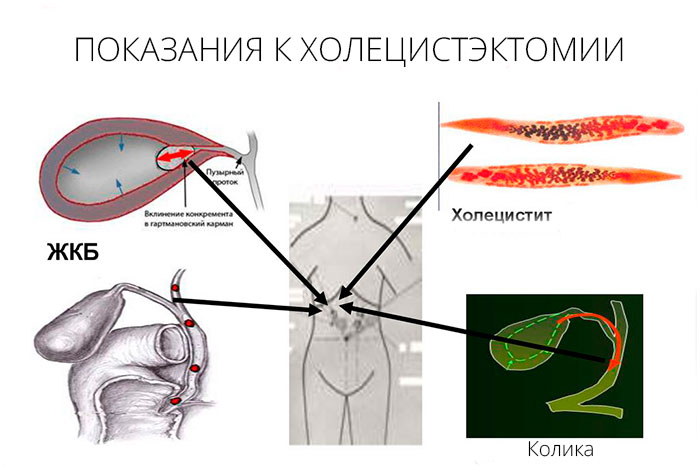
Острый холецистит является наиболее опасной формой данного заболевания. В большинстве случаев он сопровождается образованием конкрементов (камней) в самом желчном пузыре или его протоков. Такая болезнь еще называется желчекаменной болезнью или калькулезным холециститом.
Опасность калькулезного холецистита заключается в чрезмерном накоплении в полости желчного пузыря холестерина, кальциевых солей и билирубина. Эти составляющие сначала откладываются на стенках пузыря в виде кальцинатов — небольших похожих на хлопья отложений. Но со временем отложения увеличиваются в размерах, мешая нормальной работе органа. Нередки случаи попадания камней в желчные протоки, где они создают серьёзное препятствие для оттока желчи из пузыря. Все это приводит сначала к определённому дискомфорту и тяжести в области живота, а потом появляется острая интенсивная боль в правом подреберье, тошнота, рвота, температура повышается до 38 градусов, может появиться озноб. Часто воспаление желчного пузыря переходит на окружающие ткани, что приводит к перитониту. Течение калькулезного холецистита носит острый характер, поэтому требует срочного медицинского лечения, часто оперативного вмешательства
Острый бескаменный холецистит встречается редко, протекает обычно без осложнений и заканчивается выздоровлением, иногда может перейти в хроническую форму.
Хронический бескаменный холецистит. Это хроническое рецидивирующее воспаление стенки желчного пузыря, сопровождающееся нарушением его моторно-тонической функции.
Хронический холецистит рассматривают как физико-химическую стадию желчнокаменной болезни, при которой необходимо назначать превентивную терапию с целью предотвращения образования истинных камней.
Факторы, приводящие к развитию хронического холецистита, можно разделить на основные и дополнительные.
Основные факторы:
— инфекция: кишечная палочка, кокки, иногда другие микробные факторы;
— хронические заболевания печени, поджелудочной железы, которые часто приводят к несостоятельности или повышенному тонусу сфинктера Одди;
— нарушения микрофлоры кишечника.
Дополнительные факторы включают:
— функциональные нарушения нервно-мышечного аппарата билиарной системы, как правило, развиваются при хроническом холецистите, приводят к нарушению оттока и застою желчи;
— врождённые аномалии желчного пузыря;
— всевозможные стрессовые ситуации;
— малоподвижный образ жизни;
— нерегулярный приём пищи и несбалансированное питание, избыточное употребление богатой животными жирами пищи: жирного мяса, яиц, масла — что нарушается нормальный состав желчи;
— наследственные факторы;
— паразитарные заболевания: лямблиоз, описторхоз, аскаридоз;
— атеросклероз, гипертоническая болезнь приводят к нарушению кровоснабжения билиарной системы;
— эндокринные расстройства: ожирение, сахарный диабет, нарушения менструальной функции, нерегулярная половая жизнь;
— аллергические и иммунологические реакции.
Все дополнительные факторы создают условия для развития воспаления и готовят благоприятную почву для внедрения микробной флоры.
Справка:
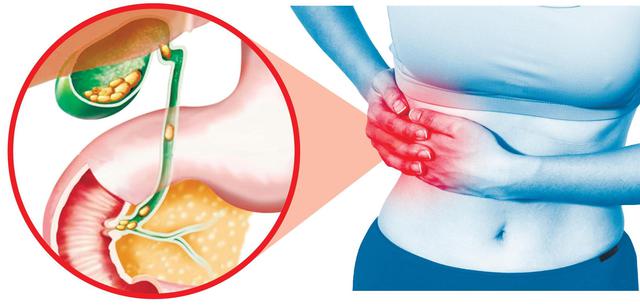
Печень — самая большая и очень важная железа нашего организма. Клетки печени непрерывно день и ночь вырабатывают желчь до одного литра в сутки. Желчь необходима для переваривания пищи, в основном жиров. Из печени желчь попадает в общий желчный проток и выделяется в двенадцатиперстную кишку (ДПК). Поступление желчи из этого протока в ДПК регулируется мышцей — сфинктером Одди , которая расположена на выходе протока в ДПК. Когда пищи в ДПК нет, сфинктер закрыт и желчь не может поступать в ДПК. Она из главного протока поступает в желчный пузырь. Это резервуар желчи. Он вмещает около 50 миллилитров желчи, которая может храниться в нём длительное время и тогда становится более концентрированной, поскольку часть воды всасывается из желчи. Когда после еды пищевая масса из желудка попадает в ДПК, сфинктер Одди расширяется и желчь из общего желчного протока попадает в ДПК. Желчный пузырь при этом сокращается и выталкивает накопившуюся желчь в общий желчный проток и далее в ДПК. С этой системой тесно сотрудничает поджелудочная железа, которая выделяет собственный панкреатический сок – полтора-два литра в сутки. Этот сок богат мощнейшими пищеварительными ферментами и играет ведущую роль в переваривании пищи. Сок поступает в ДПК через проток поджелудочной железы, который соединяется с общим желчным протоком у самой ДПК. Таким образом, сфинктер Одди регулирует поступление в ДПК как желчи, так и панкреатического сока. Общая регуляция согласованной работы указанных органов осуществляется нервной и эндокринной системами организма.
Надо понимать, что эта модель упрощена и лишена деталей. У каждого конкретного человека она имеет свои особенности — свои размеры печени и желчного пузыря, различные формы, длину, ширину пузырного и других протоков. Желчный пузырь и желчные протоки объединяют в билиарную систему.
Нюанс
В западных клиниках рекомендуют для больных с гипомоторной дисфункцией желчного пузыря холецистэктомию — удаление желчного пузыря — как наиболее приемлемый метод лечения. В России этот метод воспринимают настороженно, и широко применяют медикаментозную коррекцию этих расстройств. В лечении гипермоторной дисфункции используются спазмолитики, холиноблокаторы, седативные препараты. С целью коррекции гипокинетической дисфункции назначаются желчегонные препараты, ферменты, содержащие желчные кислоты.
***
Холециститы делятся на две большие группы: калькулёзные (лат. Calculus — камень) и некалькулёзные (бескаменные). О проявлениях и лечении некалькулёзного холецистита рассказывает профессор кафедры терапии ФУВ Красноярского медицинского университета, гастроэнтеролог Елена Грищенко.
Заболевание начинается постепенно, нередко в юношеском возрасте. Жалобы возникают под влиянием нарушения диеты, психоэмоционального перенапряжения. Проявления хронического холецистита многообразны и не имеют специфических черт. Классическим считается “симптом правого подреберья”: тупая, ноющая боль в области правого подреберья постоянного характера или возникающая через один-три часа после приёма обильной и особенно жирной и жареной пищи. Боль отдаёт вверх, в область правого плеча и шеи, правой лопатки. Периодически может возникать резкая боль, напоминающая желчную колику.
При длительном течении заболевания в воспалительный процесс вовлекается солнечное сплетение, и тогда появляется жгучая боль в области пупка, отдающая в спину.
Нередки диспепсические явления: ощущение горечи и металлического вкуса во рту, отрыжка воздухом, тошнота, метеоризм, нарушение дефекации: нередко чередование запора и поноса. Раздражительность, бессонница часто возникает из-за кожного зуда. Он появляется, когда желчные пигменты, скопившиеся в крови, начинают раздражать кожные рецепторы. А если человек страдает аллергией, может развиться аллергическая реакция, вплоть до отёка Квинке. Болевые приступы могут сопровождаться слабостью, потливостью, серцебиением, головной болью, ознобом, повышением температуры.
Течение холецистита в большинстве случаев длительное, с чередованием периодов ремиссии и обострений; последние часто возникают в результате нарушений питания, приёма алкогольных напитков, тяжёлой физической работы, присоединения острых кишечных инфекций, переохлаждения.
Для подтверждения диагноза обострение хронического некалькулёзного холецистита врач-гастроэнтеролог назначит лабораторные и инструментальные исследования.
1. Общий анализ крови — выявляет воспаление.
2. Биохимический анализ крови — количественные изменения билирубина, щелочной фосфатазы и других показателей укажут на нарушения функционирования билиарной системы.
3. Основным диагностическим критерием хронического холецистита является УЗИ желчного пузыря. Прежде всего исключается наличие камней в желчном пузыре и в протоках. О степени выраженности воспалительного процесса свидетельствует толщина и плотность стенки желчного пузыря . А также так называемый “сладж” — застой и сгущение желчи и деформация желчного пузыря.
4. В некоторых случаях проводят УЗИ с желчегонным завтраком — возможность определить, как функционирует желчный пузырь в динамике. В качестве завтрака используют желтки от яйца, жирную сметану или сливки.
5. Дуоденальное зондирование — проводится только при отсутствии камней в желчном пузыре. Забор желчи через зонт, введенный в ДПК, проводится каждые десять минут. Это позволяет определить тип моторики пузыря (гипер- или гипо-), тонус сфинктера Одди. При исследовании желчи выявляют воспалительные элементы — слизь, лейкоциты, а также наличие бактериальной флоры, например яица сибирской двуустки.
6. Медикаментозные тесты с желчегонными препаратами.
7. ЭКГ — для исключения заболеваний сердечно-сосудистой системы.
8. Компьютерная томография и ядерно-магнитный резонанс — исследования проводят в сложных для диагностики случаях.
Под маской холецистита часто “выступают” дисфункции желчных путей. Поэтому для постановки диагноза хронического холецистита требуется тщательное сопоставление и скрупулезный анализ всех исследований. Этим будет заниматься врач-гастроэнтеролог. При необходимости он проконсультирует пациента с другими специалистами — хирургом, кардиологом, гинекологом, психотерапевтом.
Когда обострение хронического некалькулёзного холецистита подтверждено лабораторными исследованиями, назначают антибактериальное лечение. Выбор антибиотиков осуществляет врач, учитывая способности данного препарата концентрироваться в желчи.
Для нормализации функции желчевыводящих путей и устранения боли назначают миоспазмолитики, холинолитики, анальгетики.
В фазе затухающего обострения и в фазе ремиссии, при выявленной гипомоторики желчного пузыря назначают желчегонные препараты — холеретики. Они, повышая секрецию желчи, усиливают ток её по желчным ходам, что уменьшает интенсивность воспалительного процесса и предупреждает распространение восходящей инфекции. Холеретики нельзя применять в разгар воспаления и при сопутствующей патологии печени, поджелудочной железы; после удаления желчного пузыря.
Для коррекции кишечных расстройств желчегонные препараты применяют вместе с ферментами.
В качестве желчегонного средства в период ремиссии используют минеральную воду. Она стимулирует сокращение желчного пузыря. Обладает противовоспалительным действием. Какую минеральную воду пить, в тёплом или горячем виде, до еды или после, подбирает врач индивидуально каждому пациенту.
Физиотерапия и санаторно-курортное лечение является важным компонентом комплексной реабилитации пациентов. Курсы физиопроцедур подбирает врач-физиотерапевт индивидуально каждому больному Санаторно-курортное лечение показано не раньше, чем через два — четыре месяца после обострения холецистита. Пациенты направляются на бальнеогрязевые курорты: Ессентуки, Железноводск, Трускавец, Моршин.
Адекватная терапия хронического холецистита и коррекция моторно-эвакуаторных нарушений желчного пузыря дают хорошие результаты и предупреждают развитие желчнокаменной болезни.
Питание
В период обострения, в первые два дня, назначаются только приём тёплой жидкости: некрепкий сладкий чай, соки из фруктов и овощей, разведённые водой, минеральная вода без газа небольшими порциями до 1,5 литра в день и несколько сухариков. По мере стихания боли и улучшения общего состояния расширяется диетический стол. Рекомендуют:
— протертые супы из овощей и круп,
— каши: овсяная, рисовая, манная, гречневая,
— кисели, муссы, желе, нежирный творог,
— нежирная отварная рыба,
— протёртое и отварное мясо, паровые котлеты: телятина, курица, индейка, кролик,
— белые сухари.
После купирования обострения холецистита пациентам рекомендуют следующую диету:
— супы молочные, фруктовые, на овощном отваре с крупами, лапшой;
— отварное мясо, паровые котлеты, фрикадельки: говядина, кролик, курица, индейка;
— нежирные сорта рыбы морской или речной в отварном или запечённом виде, без корки;
— яйца, до одного-двух в день — всмятку, в виде паровых омлетов;
— молочные продукты: нежирное молоко, творог, кефир, йогурт, простокваша;
— овощи в отварном, запечённом виде, частично — сырые.
— фрукты и ягоды;
— каши — гречневая, овсяная, рисовая, манная, с добавлением молока, при переносимости;
— сладкие блюда — пастила, мармелад, м д, джемы, варенье, желе;
— мучные изделия — пшеничный и ржаной хлеб, вчерашний, сухари из белого хлеба, сухое несдобное печенье.
Принимать пищу необходимо небольшими порциями, не спеша, пять-шесть раз в день. Не рекомендуются длительные перерывы между приёмами пищи, голодание. Завтрак обязателен, ужин за два-три часа до сна, необильный.
Не рекомендуются продукты:
— с высоким содержанием жиров животного происхождения: жареные блюда, жирная рыба, свинина, баранина, утка, колбасы, копчёности, майонез, кремы, торты, пирожные;
— сырой лук, чеснок, редис, щавель, шпинат, грибы, горох, фасоль;
— холодные и газированные напитки, концентрированные соки, кофе, какао, алкогольные напитки.
В тему
Если не лечиться, то заболевание прогрессирует, начинаются осложнения.
1. Перихолецистит возникает при вовлечении в патологический процесс всех стенок желчного пузыря и серозной оболочки (брюшины). При этом состоянии болевой синдром носит постоянный и интенсивный характер, распространяется на правый бок, усиливается при повороте и наклоне туловища.
2. Холангит — воспалительный процесс в желчных протоках. Основным симптомом является повышение температуры до 40 градусов с потрясающими повторными ознобами, тошнота, рвота, схваткообразные боли в правом подреберье.
3. Когда в патологический процесс вовлекаются другие органы пищеварительной систем, наряду с болью в правом подреберье появляются болевые ощущения “опоясывающего” характера, послабление стула — возможно вовлечение в патологический процесс поджелудочной железы. Если боль распространяется на всю область печени и сопровождается её увеличением — присоединение реактивного гепатита. Возникновение поздних, голодных болей в верхней половине живота свидетельствует о наличии дуоденита воспаления двенадцатиперстной кишки.
Осложнения не только обуславливают утрату трудоспособности, но и представляют угрозу жизни пациента, поэтому при появлении первых симптомов заболевания нужно сразу обратиться к врачу — терапевту или гастроэнтерологу.