Функциональные нарушения желчного пузыря застойные явления
 Маленький бунтарь
Маленький бунтарь
Заболевания желчевыделительной системы являются самыми распространёнными среди заболеваний органов брюшной полости. В настоящее время ими страдают до 20 процентов взрослого населения развитых стран, и эти заболевания имеют тенденцию к дальнейшему росту. Рассказывает профессор кафедры терапии ФУВ Красноярского медицинского университета, гастроэнтеролог Елена ГРИЩЕНКО.
Среди заболеваний желчевыделительной системы выделяют функциональные расстройства желчного пузыря и сфинктера Одди, бескаменный воспалительный холецистит и желчекаменную болезнь. Эти состояния являются растянувшимся во времени одним патологическим процессом: вначале возникает нарушение моторики желчного пузыря — дискинезия, затем присоединяется воспалительный процесс — формируется бескаменный холецистит, который со временем трансформируется в желчекаменную болезнь
Функциональные расстройства желчного пузыря — это нарушения тонуса и моторики билиарной системы. Нет органических изменений в билиарной системе, а функционирует она неправильно: или отток желчи слишком быстрый, или, наоборот, желчь вовремя не эвакуируется и застаивается в желчном пузыре.
Причин расстройства много. Чаще всего нарушена регулирующая система оттока желчи: симпатическая и парасимпатическая нервная системы расбалансированы, проще сказать — это невроз. Нарушения в эндокринной системе тоже приводят к дисфункции. Известно, что при ожирении, сахарном диабете, у женщин, принимающих пероральные контрацептивы, часто развивается гипофункция билиарной системы. На моторику желчного пузыря могут влиять профессиональные вредности, приём препаратов, различные диеты, алкоголь и табак.
При повышенном оттоке желчи отмечаются достаточно интенсивные приступообразные боли в правом подреберье, напоминающие колику. Желчи много, она усиливает перистальтику кишечника — начинаются диспептические нарушения, проще — поносы.
Для застоя желчи характерно ощущение тяжести, распирания в области правого подреберья, выраженный кишечный дискомфорт и частые запоры.
Боли могут быть постоянными, умеренными или интенсивными. Они нарушают физическую активность пациента, заставляют обращаться к врачу. Особенно если мешают спать или сопровождаются тошнотой, а порой и рвотой.
Диагноз “Функциональное расстройство желчного пузыря” выставляется, когда имеются характерные боли и данные лабораторно-инструментального обследования, исключающие наличие органической патологии в билиарной системе, например, камни или воспаление желчного пузыря. А также отсутствуют функциональные нарушения других органов желудочно-кишечного тракта, способных имитировать подобные боли. Для этого берут клинический и биохимический анализ крови, делают УЗИ органов брюшной полости и забрюшинного пространства, проводят микроскопическое исследование желчи, полученной во время дуоденального зондирования или ретроградной холангиопанкреатографии.
Дуодена́льное зонди́рование. Сначала в организм вводят различные раздражители (например тёплый раствор магнезии) для стимуляции сокращений желчного пузыря и расслабления сфинктера общего жёлчного протока, что приводит к выходу жёлчи в двенадцатиперстную кишку. Выделившуюся желчь собирают через введённый в ДПК зонд и исследуют в лаборатории.
Ретроградная холангиопанкреатография — метод, комбинирующий эндоскопию с одновременным рентгеноскопическим обследованием.
Золотым стандартом диагностики дисфункции желчного пузыря является динамическая холесцинтиграфия — метод исследования движения желчи в организме.
О функциональном расстройстве желчного пузыря говорят, если
— уровень печеночных ферментов, билирубина, амилазы/липазы в биохимическом анализе крови в норме;
— воспалительной реакции в исследуемой желчи не обнаружено;
— камней в желчном пузыре не обнаружили;
— фракция изгнания при холесцинтиграфии меньше 40 процентов, то есть норма.
Застой желчи, даже временный, приводит к развитию воспалительных изменений стенки желчного пузыря, а в дальнейшем — желчекаменной болезни, поэтому необходима коррекция функциональных расстройств билиарной системы.
Холецистит — воспаление желчного пузыря. Бывает острый и хронический.
Острый холецистит является наиболее опасной формой данного заболевания. В большинстве случаев он сопровождается образованием конкрементов (камней) в самом желчном пузыре или его протоков. Такая болезнь еще называется желчекаменной болезнью или калькулезным холециститом.
Опасность калькулезного холецистита заключается в чрезмерном накоплении в полости желчного пузыря холестерина, кальциевых солей и билирубина. Эти составляющие сначала откладываются на стенках пузыря в виде кальцинатов — небольших похожих на хлопья отложений. Но со временем отложения увеличиваются в размерах, мешая нормальной работе органа. Нередки случаи попадания камней в желчные протоки, где они создают серьёзное препятствие для оттока желчи из пузыря. Все это приводит сначала к определённому дискомфорту и тяжести в области живота, а потом появляется острая интенсивная боль в правом подреберье, тошнота, рвота, температура повышается до 38 градусов, может появиться озноб. Часто воспаление желчного пузыря переходит на окружающие ткани, что приводит к перитониту. Течение калькулезного холецистита носит острый характер, поэтому требует срочного медицинского лечения, часто оперативного вмешательства
Острый бескаменный холецистит встречается редко, протекает обычно без осложнений и заканчивается выздоровлением, иногда может перейти в хроническую форму.
Хронический бескаменный холецистит. Это хроническое рецидивирующее воспаление стенки желчного пузыря, сопровождающееся нарушением его моторно-тонической функции.
Хронический холецистит рассматривают как физико-химическую стадию желчнокаменной болезни, при которой необходимо назначать превентивную терапию с целью предотвращения образования истинных камней.
Факторы, приводящие к развитию хронического холецистита, можно разделить на основные и дополнительные.
Основные факторы:
— инфекция: кишечная палочка, кокки, иногда другие микробные факторы;
— хронические заболевания печени, поджелудочной железы, которые часто приводят к несостоятельности или повышенному тонусу сфинктера Одди;
— нарушения микрофлоры кишечника.
Дополнительные факторы включают:
— функциональные нарушения нервно-мышечного аппарата билиарной системы, как правило, развиваются при хроническом холецистите, приводят к нарушению оттока и застою желчи;
— врождённые аномалии желчного пузыря;
— всевозможные стрессовые ситуации;
— малоподвижный образ жизни;
— нерегулярный приём пищи и несбалансированное питание, избыточное употребление богатой животными жирами пищи: жирного мяса, яиц, масла — что нарушается нормальный состав желчи;
— наследственные факторы;
— паразитарные заболевания: лямблиоз, описторхоз, аскаридоз;
— атеросклероз, гипертоническая болезнь приводят к нарушению кровоснабжения билиарной системы;
— эндокринные расстройства: ожирение, сахарный диабет, нарушения менструальной функции, нерегулярная половая жизнь;
— аллергические и иммунологические реакции.
Все дополнительные факторы создают условия для развития воспаления и готовят благоприятную почву для внедрения микробной флоры.
Справка:
Печень — самая большая и очень важная железа нашего организма. Клетки печени непрерывно день и ночь вырабатывают желчь до одного литра в сутки. Желчь необходима для переваривания пищи, в основном жиров. Из печени желчь попадает в общий желчный проток и выделяется в двенадцатиперстную кишку (ДПК). Поступление желчи из этого протока в ДПК регулируется мышцей — сфинктером Одди , которая расположена на выходе протока в ДПК. Когда пищи в ДПК нет, сфинктер закрыт и желчь не может поступать в ДПК. Она из главного протока поступает в желчный пузырь. Это резервуар желчи. Он вмещает около 50 миллилитров желчи, которая может храниться в нём длительное время и тогда становится более концентрированной, поскольку часть воды всасывается из желчи. Когда после еды пищевая масса из желудка попадает в ДПК, сфинктер Одди расширяется и желчь из общего желчного протока попадает в ДПК. Желчный пузырь при этом сокращается и выталкивает накопившуюся желчь в общий желчный проток и далее в ДПК. С этой системой тесно сотрудничает поджелудочная железа, которая выделяет собственный панкреатический сок – полтора-два литра в сутки. Этот сок богат мощнейшими пищеварительными ферментами и играет ведущую роль в переваривании пищи. Сок поступает в ДПК через проток поджелудочной железы, который соединяется с общим желчным протоком у самой ДПК. Таким образом, сфинктер Одди регулирует поступление в ДПК как желчи, так и панкреатического сока. Общая регуляция согласованной работы указанных органов осуществляется нервной и эндокринной системами организма.
Надо понимать, что эта модель упрощена и лишена деталей. У каждого конкретного человека она имеет свои особенности — свои размеры печени и желчного пузыря, различные формы, длину, ширину пузырного и других протоков. Желчный пузырь и желчные протоки объединяют в билиарную систему.
Нюанс
В западных клиниках рекомендуют для больных с гипомоторной дисфункцией желчного пузыря холецистэктомию — удаление желчного пузыря — как наиболее приемлемый метод лечения. В России этот метод воспринимают настороженно, и широко применяют медикаментозную коррекцию этих расстройств. В лечении гипермоторной дисфункции используются спазмолитики, холиноблокаторы, седативные препараты. С целью коррекции гипокинетической дисфункции назначаются желчегонные препараты, ферменты, содержащие желчные кислоты.
***
Холециститы делятся на две большие группы: калькулёзные (лат. Calculus — камень) и некалькулёзные (бескаменные). О проявлениях и лечении некалькулёзного холецистита рассказывает профессор кафедры терапии ФУВ Красноярского медицинского университета, гастроэнтеролог Елена Грищенко.
Заболевание начинается постепенно, нередко в юношеском возрасте. Жалобы возникают под влиянием нарушения диеты, психоэмоционального перенапряжения. Проявления хронического холецистита многообразны и не имеют специфических черт. Классическим считается “симптом правого подреберья”: тупая, ноющая боль в области правого подреберья постоянного характера или возникающая через один-три часа после приёма обильной и особенно жирной и жареной пищи. Боль отдаёт вверх, в область правого плеча и шеи, правой лопатки. Периодически может возникать резкая боль, напоминающая желчную колику.
При длительном течении заболевания в воспалительный процесс вовлекается солнечное сплетение, и тогда появляется жгучая боль в области пупка, отдающая в спину.
Нередки диспепсические явления: ощущение горечи и металлического вкуса во рту, отрыжка воздухом, тошнота, метеоризм, нарушение дефекации: нередко чередование запора и поноса. Раздражительность, бессонница часто возникает из-за кожного зуда. Он появляется, когда желчные пигменты, скопившиеся в крови, начинают раздражать кожные рецепторы. А если человек страдает аллергией, может развиться аллергическая реакция, вплоть до отёка Квинке. Болевые приступы могут сопровождаться слабостью, потливостью, серцебиением, головной болью, ознобом, повышением температуры.
Течение холецистита в большинстве случаев длительное, с чередованием периодов ремиссии и обострений; последние часто возникают в результате нарушений питания, приёма алкогольных напитков, тяжёлой физической работы, присоединения острых кишечных инфекций, переохлаждения.
Для подтверждения диагноза обострение хронического некалькулёзного холецистита врач-гастроэнтеролог назначит лабораторные и инструментальные исследования.
1. Общий анализ крови — выявляет воспаление.
2. Биохимический анализ крови — количественные изменения билирубина, щелочной фосфатазы и других показателей укажут на нарушения функционирования билиарной системы.
3. Основным диагностическим критерием хронического холецистита является УЗИ желчного пузыря. Прежде всего исключается наличие камней в желчном пузыре и в протоках. О степени выраженности воспалительного процесса свидетельствует толщина и плотность стенки желчного пузыря . А также так называемый “сладж” — застой и сгущение желчи и деформация желчного пузыря.
4. В некоторых случаях проводят УЗИ с желчегонным завтраком — возможность определить, как функционирует желчный пузырь в динамике. В качестве завтрака используют желтки от яйца, жирную сметану или сливки.
5. Дуоденальное зондирование — проводится только при отсутствии камней в желчном пузыре. Забор желчи через зонт, введенный в ДПК, проводится каждые десять минут. Это позволяет определить тип моторики пузыря (гипер- или гипо-), тонус сфинктера Одди. При исследовании желчи выявляют воспалительные элементы — слизь, лейкоциты, а также наличие бактериальной флоры, например яица сибирской двуустки.
6. Медикаментозные тесты с желчегонными препаратами.
7. ЭКГ — для исключения заболеваний сердечно-сосудистой системы.
8. Компьютерная томография и ядерно-магнитный резонанс — исследования проводят в сложных для диагностики случаях.
Под маской холецистита часто “выступают” дисфункции желчных путей. Поэтому для постановки диагноза хронического холецистита требуется тщательное сопоставление и скрупулезный анализ всех исследований. Этим будет заниматься врач-гастроэнтеролог. При необходимости он проконсультирует пациента с другими специалистами — хирургом, кардиологом, гинекологом, психотерапевтом.
Когда обострение хронического некалькулёзного холецистита подтверждено лабораторными исследованиями, назначают антибактериальное лечение. Выбор антибиотиков осуществляет врач, учитывая способности данного препарата концентрироваться в желчи.
Для нормализации функции желчевыводящих путей и устранения боли назначают миоспазмолитики, холинолитики, анальгетики.
В фазе затухающего обострения и в фазе ремиссии, при выявленной гипомоторики желчного пузыря назначают желчегонные препараты — холеретики. Они, повышая секрецию желчи, усиливают ток её по желчным ходам, что уменьшает интенсивность воспалительного процесса и предупреждает распространение восходящей инфекции. Холеретики нельзя применять в разгар воспаления и при сопутствующей патологии печени, поджелудочной железы; после удаления желчного пузыря.
Для коррекции кишечных расстройств желчегонные препараты применяют вместе с ферментами.
В качестве желчегонного средства в период ремиссии используют минеральную воду. Она стимулирует сокращение желчного пузыря. Обладает противовоспалительным действием. Какую минеральную воду пить, в тёплом или горячем виде, до еды или после, подбирает врач индивидуально каждому пациенту.
Физиотерапия и санаторно-курортное лечение является важным компонентом комплексной реабилитации пациентов. Курсы физиопроцедур подбирает врач-физиотерапевт индивидуально каждому больному Санаторно-курортное лечение показано не раньше, чем через два — четыре месяца после обострения холецистита. Пациенты направляются на бальнеогрязевые курорты: Ессентуки, Железноводск, Трускавец, Моршин.
Адекватная терапия хронического холецистита и коррекция моторно-эвакуаторных нарушений желчного пузыря дают хорошие результаты и предупреждают развитие желчнокаменной болезни.
Питание
В период обострения, в первые два дня, назначаются только приём тёплой жидкости: некрепкий сладкий чай, соки из фруктов и овощей, разведённые водой, минеральная вода без газа небольшими порциями до 1,5 литра в день и несколько сухариков. По мере стихания боли и улучшения общего состояния расширяется диетический стол. Рекомендуют:
— протертые супы из овощей и круп,
— каши: овсяная, рисовая, манная, гречневая,
— кисели, муссы, желе, нежирный творог,
— нежирная отварная рыба,
— протёртое и отварное мясо, паровые котлеты: телятина, курица, индейка, кролик,
— белые сухари.
После купирования обострения холецистита пациентам рекомендуют следующую диету:
— супы молочные, фруктовые, на овощном отваре с крупами, лапшой;
— отварное мясо, паровые котлеты, фрикадельки: говядина, кролик, курица, индейка;
— нежирные сорта рыбы морской или речной в отварном или запечённом виде, без корки;
— яйца, до одного-двух в день — всмятку, в виде паровых омлетов;
— молочные продукты: нежирное молоко, творог, кефир, йогурт, простокваша;
— овощи в отварном, запечённом виде, частично — сырые.
— фрукты и ягоды;
— каши — гречневая, овсяная, рисовая, манная, с добавлением молока, при переносимости;
— сладкие блюда — пастила, мармелад, м д, джемы, варенье, желе;
— мучные изделия — пшеничный и ржаной хлеб, вчерашний, сухари из белого хлеба, сухое несдобное печенье.
Принимать пищу необходимо небольшими порциями, не спеша, пять-шесть раз в день. Не рекомендуются длительные перерывы между приёмами пищи, голодание. Завтрак обязателен, ужин за два-три часа до сна, необильный.
Не рекомендуются продукты:
— с высоким содержанием жиров животного происхождения: жареные блюда, жирная рыба, свинина, баранина, утка, колбасы, копчёности, майонез, кремы, торты, пирожные;
— сырой лук, чеснок, редис, щавель, шпинат, грибы, горох, фасоль;
— холодные и газированные напитки, концентрированные соки, кофе, какао, алкогольные напитки.
В тему
Если не лечиться, то заболевание прогрессирует, начинаются осложнения.
1. Перихолецистит возникает при вовлечении в патологический процесс всех стенок желчного пузыря и серозной оболочки (брюшины). При этом состоянии болевой синдром носит постоянный и интенсивный характер, распространяется на правый бок, усиливается при повороте и наклоне туловища.
2. Холангит — воспалительный процесс в желчных протоках. Основным симптомом является повышение температуры до 40 градусов с потрясающими повторными ознобами, тошнота, рвота, схваткообразные боли в правом подреберье.
3. Когда в патологический процесс вовлекаются другие органы пищеварительной систем, наряду с болью в правом подреберье появляются болевые ощущения “опоясывающего” характера, послабление стула — возможно вовлечение в патологический процесс поджелудочной железы. Если боль распространяется на всю область печени и сопровождается её увеличением — присоединение реактивного гепатита. Возникновение поздних, голодных болей в верхней половине живота свидетельствует о наличии дуоденита воспаления двенадцатиперстной кишки.
Осложнения не только обуславливают утрату трудоспособности, но и представляют угрозу жизни пациента, поэтому при появлении первых симптомов заболевания нужно сразу обратиться к врачу — терапевту или гастроэнтерологу.
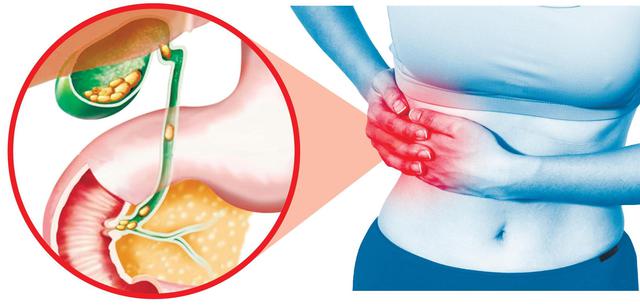
Застой желчи (холестаз) возникает по многим причинам. Препятствием на пути секрета могут стать опухоли, камни, а также функциональные расстройства. Застойные процессы не являются нормой. Длительная задержка желчи приводит к необратимым изменениям в составе секрета и структуре желчного пузыря, а спустя несколько лет к желчнокаменной болезни, циррозу или фиброзу печени. Именно поэтому важно прислушиваться к своему организму, и при появлении признаков застоя желчи обращаться к врачу.
Чем опасен застой
Образование желчи начинается в гепатоцитах, где из крови происходит «захват» желчных кислот, билирубина, холестерина. Далее секрет поступает по протокам в желчный пузырь, где он разжижается и накапливается. После сигнала о продвижении в 12-перстную кишку пищевого кома, пузырь выбрасывает желчь порционно в дуоденальное пространство. Именно в кишечнике происходят завершающие метаморфозы.
Желчь может задержаться в разных областях билиарного тракта – в гепатоцитах, желчных протоках, в паренхиме печени в виде «желчных озер». Если холестатический синдром кратковременный, длится в течение нескольких дней, патологические изменения появляются, но они обратимы.
Большую опасность представляет длительное нарушение оттока, тогда холестаз грозит:
- развитием необратимого застоя желчи, который со временем приведет к развитию ряда серьезных патологий – холециститу, гепатиту, циррозу;
- перерождение соединительной ткани приводит к фиброзу, гепатозу;
- нарушается биохимия желчи, вследствие чего появляется билиарный сладж, из которого постепенно формируются желчные камни;
- на уровне гепатоцитов происходит обратное всасывание в кровь токсичных веществ, что приводит к интоксикации организма.
Патологические процессы ухудшают иммунную защиту организма. Человек начинает больше болеть простудными и вирусными заболеваниями, становится чувствителен к аллергенам. Если холестаз случается в желчном пузыре при полной закупорке протока, это может привести к разрыву органа и оттока желчи в брюшную полость с последующим развитием перитонита.
Причины возникновения
Застой желчи может быть вызван механическим препятствием:
- камнями, перекрывающими протоки;
- увеличенными лимфатическими узлами, которые расположены в воротах печени;
- опухолью, локализованной в поджелудочной железе или около дуоденального сосочка;
- кистой холедоха;
- отеком стенок протоков при воспалении;
- скоплениями гельминтов при паразитарных инфекциях.
Самой распространенной причиной холестаза является алкогольное поражение печени и медикаментозная интоксикация, вызванная длительным применением токсичных лекарственных средств. Застойные явления сопровождают болезни, нарушающие моторику билиарного тракта:
- вирусные гепатиты;
- дискинезия желчных путей;
- дивертикулы двенадцатиперстной кишки;
- холангит, ЖКБ;
- аневризма печеночной артерии;
- синдром Кароли;
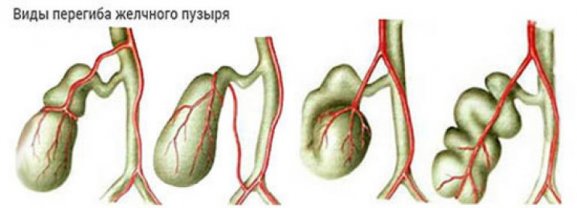
- загиб желчного пузыря;
- цирроз печени;
- синдром Мириззи;
- сепсис;
- болезнь Байлера.
Большой риск возникновения холестаза появляется при заражении бактериальными инфекциями, вызванными эндотоксинами.
Факторы риска
У женщин застой желчи провоцирует беременность. На поздних сроках желчный пузырь опорожняется не полностью, вследствие чего желчь застаивается. Негативное влияние оказывают и контрацептивные препараты.
Другими предрасполагающими факторами являются:
- переход на парентеральное питание;
- состояние после операции по пересадке печени;
- сердечная недостаточность с поражением правого желудочка;
- иммунодефицит при ВИЧ-инфекции;
- заболевания крови;
- нарушения микрофлоры кишечника.
В группу риска попадают люди, которые нарушают принципы правильного питания и ведут малоподвижный образ жизни.
Классификация патологии
Застой желчи бывает острым (внезапно появляется и проходит спустя несколько дней) и хроническим (присутствует постоянно). По области локализации выделяют:
- Внепеченочный холестаз – желчь скапливается в любой части билиарного тракта. Состояние обусловлено обструкцией желчных путей и развитием механической желтухи.
- Внутрипеченочный застой желчи– секрет плохо выводится из внутрипеченочных протоков при поражении клеток печени или протоковой системы.
Учитывая патогенез заболевания, застой бывает парциальный, когда уменьшается образование желчи. При нарушении состава секрета – диссоцианный, тотальным застоем называют состояние, при котором желчь в 12-перстную кишку не поступает.
Внутрипеченочный холестаз дополнительно подразделяется на несколько подтипов:
- интралобулярный – при поражении печеночных клеток;
- каналикулярный – если изменения локализуются в канальцах.
Если источником застоя желчи становится нарушение функционирования внутрипеченочных желчевыводящих путей, такой холестаз называют экстралобулярным.
Симптомы застоя
Клиническая картина при застойных процессах однотипная и не зависит от причин заболевания. Симптоматика обусловлена следующими факторами:
- недостаточным количеством желчного секрета в кишечнике;
- поступлением составляющих желчи в кровяное русло;
- негативным влиянием компонентов секрета на гепатоциты и канальцы.
Самым распространенным проявлением является кожный зуд, который усиливается в ночное время или при контакте с горячей водой. Другими признаками застоя желчи в желчном пузыре являются:
- боль в правом боку под ребрами;
- пожелтение кожи и склер при присоединении желтухи;
- темная моча, светлый кал;
- сухость и усиленная пигментация кожи;
- диарея и зловонный кал при длительном застое желчи.
Зуд часто становится причиной бессонницы, ухудшения общего эмоционального состояния. Вследствие недостатка при переваривании пищи жирных кислот, витамины не усваиваются, что грозит:
- нарушением свертываемости крови;
- снижением остроты зрения;
- развиваем «куриная слепота»;
- нарушением минерального состава костной ткани.
При стойком повышении холестерина в течение нескольких месяцев, на веках, под грудью или на ладонях появляются желтоватые бляшки – ксантомы.
Особенности у беременных
Холестатический синдром при беременности появляется после 28 недели. Его причиной может стать отягощенная наследственность, неправильная пища, значительный набор веса. Регулярному выведению желчи может мешать увеличенная в размерах матка.
Основными проявлениями является зуд кожи и неприятные ощущения в правом подреберье. Если желчные кислоты проникают через плацентарный барьер, у плода наблюдается нарушение сердечного ритма. Риск преждевременных родов возникает при дефиците витамина К, отсутствие которого может спровоцировать маточное кровотечение.
От чего бывает застой желчи у ребенка
В большинстве случаев первым признаком холестаза в детском возрасте является желтуха. Основными маркерами холестатического синдрома являются расчесы на теле вследствие кожного зуда, желтый окрас кожи. При длительном течении состояния кал малыша, как и у взрослых, светлеет, а моча приобретает темный оттенок.
У малышей до 1 года холестатический синдром появляется при перенесенном вирусном гепатите, который вызвали возбудители герпеса, туберкулеза, сифилиса, токсоплазмоза, листериоза. Они попадают в организм малыша во время родов, с грудным молоком.
У детей старше 1 года холестатический синдром появляется под воздействием следующих факторов:
- нарушение моторики желчевыводящих путей – дискинезия;
- нарушение режима питания;
- врожденный перегиб желчного пузыря;
- лекарственные препараты;
- переживания, стрессы;
- глистные инвазии;
- воспаление печени, вызванное вирусом.
В школьном возрасте холестаз провоцируют конкременты в желчных протоках, кисты, гиподинамия, голодание, психоэмоциональные нагрузки.
Проблема после удаления желчного пузыря
Холецистэктомия не гарантирует отсутствие рецидива желчнокаменной болезни. Камни могут сформироваться в желчных протоках. Конкременты уменьшают просвет желчевыводящих путей и препятствуют свободному току желчи.
Частым последствием операции является дисфункция сфинктера Одди – постхолецистэктомический синдром. Он проявляется горечью во рту, болью в правом подреберье, тошнотой, реже рвотой. Функциональное расстройство сопровождается застоем в желчных путях.
Диагностика заболевания
Постановка диагноза начинается с консультации гастроэнтеролога. Врач выслушивает жалобы больного, уточняет давность их появления. При физикальном обследовании выявляет увеличенные размеры печени, болезненность при пальпации. Чтобы оценить состояние гепатобилиарной системы, нужно сделать биохимический анализ крови.
Из инструментальных методов назначают:
- УЗИ печени и желчного пузыря;
- ретроградная холангиопанкреатография;
- чрескожная чреспеченочная холангиография;
- магнитно-резонансная томография.
При недостаточной информативности проводят биопсию печени. Окончательный диагноз выставляется после получения результатов всех исследований.
Методы лечения
Терапия начинается с устранения причины застоя желчи– консервативного лечения сопутствующих заболеваний или хирургическое устранение препятствий для оттока секрета. При любом выбранном способе показана диета. Это 6-ти разовое питание с ограничением жиров до 40 г в сутки. Оно должно быть сбалансированным, содержать не менее 120 г белка. Животные жиры нужно заменить растительными, так как они усваиваются в кишечнике и без желчных кислот.
Еда должна быть отварной, запеченной, приготовленной на пару и обязательно теплой. Из меню следует исключить острые, жирные, жареные продукты, алкоголь. Перед едой можно пить отвары из желчегонных трав и минеральную воду, но в небольшом количестве. Для некоторых больных врач может назначить тюбаж. Его можно проводить дома, используя сорбит или минеральную воду.
Операция
Застой желчи в желчном пузыре или протоках в результате закупорки – опасное состояние, которого может привести к тяжелым последствиям. При невозможности быстро избавиться от застоя без операции, выведение желчи восстанавливается хирургическим методом. Выбор способа зависит от причины:
- папиллэктомия – иссечение разрастаний в области дуоденального сосочка;
- рассечение желчного протока при его стенозе (стриктуре) устраняет непроходимость;
- удаление конкрементов, клубков паразитов;
- расширение протока саморасправляющимися стентами;
- холедохотомия – вскрытие общего желчного протока с наложением свища;
- дренирование кисты или абсцесса.
При поражении желчного пузыря практикуется его вскрытие или полное удаление – холецистэктомия. Такая операция проводится полостным методом и методом лапароскопии. Они отличаются по сроку восстановления пациента и по стоимости.
Медикаменты
Лекарственные средства при холестазе назначают, чтобы убрать застой желчи, и избавиться от неприятных симптомов:
- Гепатопротекторы (Карсил, Адеметионин) – улучшают работу печени и восстанавливают ее клетки.
- Препараты урсодезоксихолевой кислоты (Урсосан, Урсодез), желчегонные средства (Аллохол) – стимулируют выработку и выведение желчи.
- Цитостатические средства (Метотрексат) – предотвращают деление опухолевых клеток.
- Антигистаминные (Тавегил, Супрастин) – снимают зуд.
- Спазмолитики (Но-Шпа, Папаверин) – убирают боль.
Длительность применения и дозировку подбирает лечащий врач. Применение лекарств без врачебного контроля запрещено.
Народные средства
В домашних условиях можно приготовить целебные отвары и настои из лекарственных трав по народным рецептам. Они помогут устранить холестатический синдром и снять воспаление. Спорыш, кукурузные рыльца, тысячелистник, донник и другие травы можно купить в аптеке и заваривать, как чай. Но злоупотреблять ими не стоит, они могут принести не только пользу, но и вред. На разные организмы одно средство может действовать по-разному, поэтому употреблять их без согласования с врачом не стоит.
Хороший эффект оказывают соки из яблока, моркови, свеклы. Они должны быть свежевыжатыми. Напиток может содержать один компонент, но чаще пьют смесь соков – их можно смешивать в равных количествах. Чтобы сок принес пользу, пить его нужно через час после еды, но не более 150 мл. Хороший эффект оказывает отвар овса. Готовить его просто: 1 ст. л. залить 2 ст. кипятка, варить 30 минут. Принимать за 20 минут до еды в течение всего дня.
Профилактика
Мероприятия по предупреждению застоя желчи заключаются в соблюдении правил здорового питания и активного образа жизни. Пешие прогулки по 40 минут в день снизят риск застойных явлений в несколько раз. С целью профилактики необходимо ежегодно посещать гастроэнтеролога. Ранняя диагностика отклонений позволит своевременно начать лечение и не запустить болезнь.
Диета и питание
За основу ежедневного рациона можно взять диету №5. Это полноценное и сбалансированное питание, исключающее большое количество жиров, соли, жареных блюд, алкогольные напитки. Продукты, используемые в рамках диеты, полезны для печени, легко усваиваются и не вызывают спазма стенок пузыря и протоков.
Это диетическое мясо, нежирная рыба, сладкие фрукты, обезжиренные кисломолочные продукты. Несмотря на пользу свежих овощей, употреблять их в большом количестве нельзя. Это может вызвать задержку стула и создать дополнительную нагрузку на печень. Из напитков рекомендуется некрепкий чай, отвар шиповника.
Упражнения при застое желчи
При отсутствии двигательной активности все процессы в организме замедляются, в том числе и выведение желчи. В целях предупреждения застоя желчи нужно выполнять простые упражнения:
- повороты туловища в разные стороны;
- поочередное сгибание ног в коленях и подъем к локтю противоположной руки;
- в положении лежа, подтягивание согнутых ног к груди.
Наклоны делать нежелательно, резкие движения могут деформировать желчный пузырь. Движения нужно выполнять плавно, в медленном темпе.
Массаж от застоя желчи
Специализированную лечебную процедуру назначает врач после детального обследования пациента. Самостоятельно можно пользоваться приемами самомассажа. Своеобразный внутренний массаж проводится с помощью упражнения.
Для этого нужно лечь на спину, ноги согнуть в коленях. Руки положить на живот, при этом выпячивать (вдох) и втягивать переднюю брюшную стенку (выдох). Регулярное выполнение этого упражнения и других рекомендаций улучшает отток желчи по билиарному тракту и предупреждает застой в желчном пузыре.