Фгдс перед лапароскопией желчного пузыря

Сегодня медицина не стоит на месте. Совсем недавно оперативное вмешательство проводилось только полостным путем, тогда как в настоящее время существует множество способов избавить пациента от страданий, не прибегая к вскрытию органов. Одним из таких методов является лапароскопический, который позволяет устранить патологический процесс, а также удалить какой-то орган, не оставляя на теле больного глубоких шрамов и порезов. Данная статья поможет разобраться, как проходит подготовка к операции по удалению желчного пузыря, лапароскопия и какие показания существуют для проведения этой процедуры.

Показания и противопоказания
Подготовка к лапароскопии желчного пузыря начинается сразу после того, как врач определит необходимость назначения операции, проведет все клинические анализы и диагностику, устранит риск возникновения побочных действий.
Лапароскопия желчного пузыря – это хирургическая процедура, имеющая множество преимуществ перед полостной операцией – начиная от малого числа побочных действий, быстрого восстановления пациента и заканчивая малым повреждением тканей и органов, благодаря которым больным не надо терпеть недели боли. Однако, как и все процедуры, эта манипуляция имеет ряд показаний и противопоказаний, определяющих категорию лиц, которым возможно сделать данный вид вмешательства.
Основными показаниями для проведения лапароскопии являются такие заболевания внутренних органов, как:
- Хроническое воспаление желчного пузыря калькулезного типа.
- Желчнокаменная болезнь, с нарушением проводимости и оттока желчи.
- Острый холецистит в первые двое суток после начала болезни.
- Полипы и кисты на желчном пузыре.
- Новообразования желчного пузыря доброкачественного генеза.
- Неэффективность лечения с помощью консервативных способов.
- Появление желтухи механического генеза.
Кроме явных показаний, данная патология имеет множество противопоказаний для проведения операции. Осложнения возможны после лапароскопических операций при этих ситуациях, поэтому стоит полностью отказаться от процедуры или дождаться устранения противопоказания и нормализации состояния, когда симптомы пройдут.
Основные противопоказания к лапароскопическим вмешательствам:

- Патологии сердечной и дыхательной системы, несущие опасность для проведения оперативного вмешательства.
- Последний триместр вынашивания ребёнка.
- Острые воспаления желудка и поджелудочной железы.
- Абсцессы в брюшной полости.
- Нарушения эндокринной системы – ожирение, сахарный диабет.
- Перитонит.
- Нарушения свертываемости крови.
- Наличие в организме кардиостимулятора.
- Злокачественные опухоли.
- Свищи в ЖВП.
Как видно, лапароскопическое вмешательство, наряду с высокими преимуществами, ограничивает круг лиц, способных подвергаться данной процедуре. Только врач, после полного обследования, сможет определить, какой вид вмешательства необходим человеку и возможно ли его проведение на данном этапе болезни, симптомы которой запрещают холецистэктомию.
Подготовка
В настоящее время самым распространённым способом холецистэктомии является лапароскопическое. Лапароскопия желчного пузыря – хоть и малоинвазивная, но достаточно сложная процедура, имеющая множество подвохов и требующая специальных навыков и классификации врача.
Подготовка к лапароскопии желчного пузыря является обязательным действием, обеспечивающим безопасное проведение и хороший исход процедуры. Правильно проведенная подготовка к удалению органа – залог благоприятного течения и быстрого восстановления организма человека.
Прежде чем назначить холецистэктомию, как подготовиться к операции, должен рассказать специалист, чтобы подготовить пациента морально и физически. Кроме того, к операции лапароскопия допускаются только после полной диагностики организма больного и выявления приоритетных проблем.
Основу подготовки к лапароскопии имеет полноценное обследование организма больного, включающее инструментальные и лабораторные методы. Кроме того, подготовка должна начинаться задолго до самой операции, ещё на этапе нахождения пациента вне стационарных условий.
Если у пациента обнаружены камни в желчном пузыре, специалист должен выявить, не возникли ли вследствие этого побочные эффекты, такие как острые патологии, являющиеся ограничением к процедуре. Это является крайне необходимым, поскольку в ряде случаев хирургу приходится прерывать операцию, что не только негативно сказывается на желчевыводящих путях, но и откладывает процедуру на неопределённое время.
Диагностика и сдача анализов при подготовке
Диагностика является основным методом подготовки к операции, а также решающей в постановке показаний для вмешательства. Диагностические процедуры должны проводиться заранее, исследование необходимо предоперационное. Сдать анализы, провести ряд обследований – это основная часть подготовки.
Первичная диагностика заключается в осмотре пациента, сборе анамнеза и выявления критериев для необходимости процедуры удаления органа. На данном этапе врач может оценить состояние пациента, а также выяснить, какие сопутствующие нарушения имеет пациент. Кроме того, осмотр пациента позволит выявить некоторые отклонения от нормы в размерах печени, селезенки, а также определить нарушение дыхания и сердцебиения у пациента – это позволит доктору полноценно оценить ситуацию и назначить ряд дополнительных методов исследования.
Для диагностики ЖП, обследование проводится при помощи специального оборудования, которое врач назначает перед операцией:

- Ультразвуковое обследование органов брюшины – это самый информативный метод, определяющий состояние желчных путей, желчного пузыря и других органов. На данном исследовании возможно выявить состояние внешней стенки органов и наличие воспалительных процессов в них.
- ЭКГ – важная составляющая процедуры, играющая немаловажную роль в определении показаний и противопоказаний к операции. Так, при наличии тяжёлых сердечных патологий, вмешательство должно быть отложено или исключено полностью.
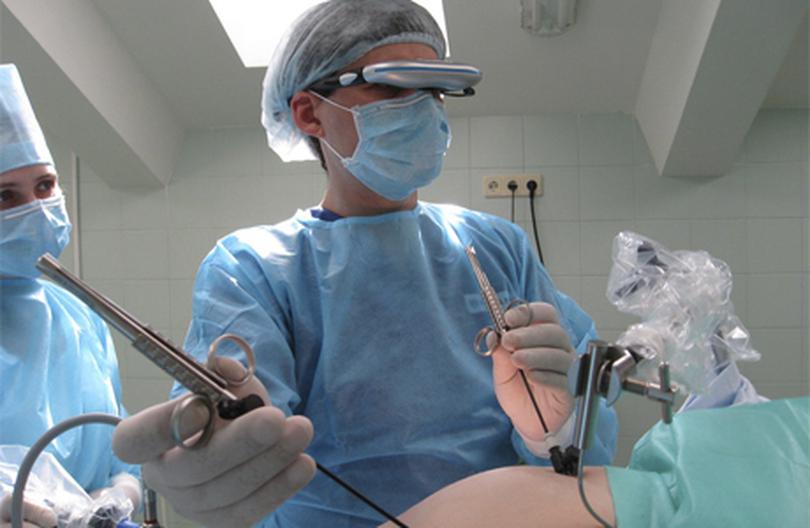
- ФГДС – данный метод помогает обнаружить воспаления стенок ЖКТ и поджелудочной железы.
- Ретроградная холангиография – рентгенологическое обследование, позволяющее оценить состояние работы не только желчного пузыря, но и поджелудочной железы. Этот вид осмотра органов помогает определить, на какой стадии находится у пациента желчнокаменная болезнь – основное показание для холецистэктомии.
Кроме того, холецистэктомия требует проведения лабораторных исследований, таких как общий и биохимический анализ крови (важным критерием является общий белок и фракции), анализы крови на инфекции, передающиеся половым путём, общий анализ мочи и коагулограмма.
Анализ крови берётся не только до начала лапароскопии, но и сразу после, чтобы оценить работу внутренних органов после процедуры. Анализ крови после удаления желчного пузыря в норме должен иметь уменьшенное количество билирубина и общего белка.
Подготовка в амбулаторных условиях
Подготовку к лапароскопии больной проводит не только в стационарных условиях, но и находясь под контролем амбулаторного врача терапевта.
Данный метод заключается в том, что некоторые пациенты, имеющие противопоказания для проведения операции, должны некоторое время пройти курс мероприятий для устранения этой ситуации. В таком случае пациент может в домашних условиях принимать лекарственные препараты для улучшения работы дыхательной, сердечной деятельности, проходить терапию по устранению воспалений в брюшной полости.
Подготовка пациента в таком случае, может проводиться в течение нескольких месяцев. Кроме того, за несколько недель до операции, пациенту следует соблюдать строгий режим, а также некоторые правила:

- За две недели до холецистэктомии больному следует исключить приём препаратов, ухудшающих свертываемость крови.
- Устранить физические нагрузки.
- Организовать рациональное питание.
- За два дня до проведения хирургического вмешательства следует ограничить прием пищи до минимально нормы, а за 12 часов до процедуры полностью отказаться от воды.
- Перед осуществлением манипуляции следует очистить кишечник при помощи слабительных средств или очистительной клизмы.
Кроме того, некоторым больным в качестве подготовки назначаются специальные лекарства.
Необходимые для приёма по назначению хирурга – они позволяют устранить ряд побочных действий и снизить риск осложнений в ходе холецистэктомии.
Подготовка к удалению желчного пузыря на стационаре
Кроме амбулаторной подготовки врачи советуют, за несколько дней перед операцией по удалению желчного пузыря лечь в стационар, чтобы провести полный комплекс необходимых диагностических мер. Для этого врач поможет составить список, что понадобится в стационаре, что взять с собой в больницу на операцию.
При нахождении больного в стационарных условиях проводится полный комплекс диагностики, включающий в себя лабораторные, инструментальные методы, а также физикальный осмотр больного врачами разной специальности. Врач может сделать дополнительные снимки желчного пузыря рентгеном, осмотреть брюшную полость и назначить дополнительные анализы:
- Коагулограмму.
- Общий анализ мочи.
- Биохимию и общий анализ крови.
- Мазок из влагалища у женщин.
- ЭКГ.
- Определение группы крови и резус-фактора человека.
Непосредственно в день операции проводится дополнительный осмотр пациента и повторные сдачи анализов. Осуществляется гигиеническая очистка пациента и выбривание волосков в местах будущего прокола кожи. Важным этапом подготовки в стационарных условиях является подготовка человека к наркозу, для чего анестезиолог тоже осматривает и готовит больного.
Диета при подготовке
Важной частью амбулаторной подготовки пациента к операции является диета, назначаемая за несколько недель до холецистоэктомии. Врач должен следить за тем, что пациенты едят, можно при холецистите ли данные продукты. Кроме того, он обозначит, какие продукты необходимо устранить из рациона задолго и непосредственно перед процедурой. Непосредственно перед операцией пациенту запрещается пить и есть любую пищу.
Перед удалением желчного пузыря назначается диета №5, показанная при болезнях ЖВП. Основу этого стола составляют продукты, содержащие малое количество холестерина, благоприятно влияющие на органы ЖКТ и печени, а также способствующие устранению застоя желчи в организме.
К ограничению перед операцией относятся такие блюда, как жирные, соленые, кислые продукты, усиливающие секрецию желчи и негативно влияющие на печень. За неделю до операции пациенту рекомендуется употреблять легкую пищу, богатую витаминами и минералами. Пища должна быть оптимально обработана термически и употребляться в тёплом виде, дабы избежать воспалений слизистой оболочки.
Подводя итоги, можно прийти к выводу, что подготовка к лапароскопии – очень важное и необходимое мероприятие, от результатов которой может сложиться исход самой процедуры и риск возникновения осложнений. Важно всё время находиться под контролем доктора и соблюдать все необходимые назначения.
Видео
Загрузка…
Лапароскопия желчного пузыря, или лапароскопическая холецистэктомия – самый малоинвазивный (нетравматичный) способ резекции. Как известно, желчный расположен в брюшной полости. Это важное звено в пищеварительной цепи организма. Его основная задача заключается в сборе секрета (желчи), вырабатываемого печенью, для дальнейшей транспортировки в двенадцатиперстную кишку. Желчь туда поступает сразу после появления еды в желудке.
Этот орган очень важен для человека: он сохраняет ферментативную функцию желудочно-кишечного тракта, обеспечивая нормальный пищеварительный процесс. При ряде патологий, не поддающихся консервативному лечению, он удаляется. Организм способен функционировать и без ЖП: он важен, но не является жизненно необходимым для человека. Когда встает необходимость извлечения больного органа, медицинские специалисты рекомендуют использовать самую современную и безопасную методику удаления.
Что такое лапароскопия желчного пузыря?
Эта процедура отличается высокой эффективностью и одновременно невысокой травматичностью тканей малого таза и брюшины. За последние годы данный вид хирургического вмешательства в полость брюшины стал самым востребованным и часто используемым, а цена стала доступнее. Процедура показана при желчнокаменной болезни, поскольку имеет минимум осложнений и позволяет восстанавливаться в короткие сроки.
Хирургическая операция осуществляется с применением специального оборудования (лапароскопа) и инструментов (троакаров). Лапароскоп — это трубка с камерой на конце, оснащенная небольшим фонариком. Оборудование внедряется в полость живота через небольшое отверстие на передней стенке брюшины. Камера транслирует изображение на монитор для врача, проводящего манипуляцию. Благодаря микроскопическому оборудованию специалист видит происходящее внутри тела человека, не делая большой полостной разрез скальпелем.
После операции остается незаметный рубец, поскольку для введения лапароскопа необходим прокол до 2 см длиной.
Кроме транслирующего оборудования, в брюшную полость через проколы вводятся трубки-манипуляторы. С их помощью хирург управляет инструментами. Эти трубок три штуки, они полые. Через них к месту манипуляции доставляются принадлежности, которыми медик иссекает и удаляет сам орган или полипы/камни из него.
Когда требуется проведение лапароскопии?
Желчнокаменная болезнь — главное показание к оперативному вмешательству с использованием методики лапароскопии. На фоне данной патологии нередко развиваются осложнения:
- острый болевой синдром, сопутствующий желчнокаменной болезни. Это показание к срочной операции, потому что при возникновении второго болевого приступа могут развиться серьезные осложнения, при которых методика противопоказана;
- бессимптомное течение ЖКБ. Операция делается при выявлении камней большого размера, поскольку они могут стать причиной формирования пролежней на одной из стенок пузыря;
- при прохождении курса терапии от ожирения у пациентов с большим лишним весом также удаляется желчный, так как при резком снижении жировой прослойки камнеобразование увеличивается;
- холедохолитиаз, при котором наряду с желчнокаменной болезнью происходит закупорка и последующее воспаление протоков. Лапароскопическая холецистэктомия в этом случае сопровождается санацией путей. Необходимо установить дренаж по окончании процедуры;
- холецистит в острой фазе. Патология требует срочной операции, поскольку чревата грозными осложнениями – сепсис, разрыв стенки органа, перитонит;
- холестероз. При данном заболевании на стенках откладывается холестерин. Этот процесс серьезно нарушает работу органа;
- полипоз ЖП. Если размеры новообразований превышают 1 см или они похожи на злокачественные разрастания (с сосудистой ножкой), требуется удаление.
Где и кем проводится лапароскопическое удаление ЖП?
Процедура хирургического удаления из брюшной полости проводится в отделении гастроэнтерологии или общей хирургии городской или районной больницы. Помимо этого, операцию на желчном пузыре можно сделать в одном из научно-исследовательских институтов или частных клиник, специализирующихся по пищеварительной системе.
Проводит процедуру оперирующий хирург, который иначе называется лапароскопическим хирургом. Манипуляция с малоинвазивным проникновением в брюшную полость занимает 45–90 минут. Среднее время проведения составляет один час.
Противопоказания к проведению резекции желчного пузыря
Для данной процедуры существует ряд противопоказаний. К ним относятся абсолютные:
- серьезные нарушения работы мочевыводящей и сердечно-сосудистой систем;
- плохая свертываемость крови.
Существуют и относительные противопоказания к проведению процедуры лапароскопическим методом:
- перитонит;
- заболевания инфекционного характера;
- острая форма холецестита, приступ при которой не проходит несколько дней;
- атрофический желчный пузырь;
- полостные операции в прошлом;
- грыжа больших размеров на передней стенке брюшной полости;
- абсцесс ЖП;
- беременность (последний триместр);
- аномальное расположение органов в животе;
- панкреатит в острой фазе;
- желтуха, вызванная закупориванием желчевыводящих протоков;
- подозрение на онкологию;
- наличие свищей между двенадцатиперстной кишкой и желчевыводящими путями;
- встроенный кардиостимулятор.
Во время пребывания в стационаре и в послеоперационный период пациенту должен быть предоставлен больничный лист. При наличии тяжелой физической работы человеку положены более легкие условия труда в течение всего восстановительного периода (до полугода).
Анестезия или наркоз?
Операция по удалению с использованием лапароскопа подразумевает использование общего наркоза. Другие варианты анестезии не рассматриваются, поскольку не позволяют полностью расслабить брюшные мышцы и полноценно обезболить.
Преимущества лапароскопии перед лапаротомией
Лапароскопическое удаление желчного пузыря имеет много положительных сторон в сравнении с лапаротомией (открытой полостной операцией):
- минимальная кровопотеря (30-40 мл) за счет сохранения большого числа кровеносных сосудов брюшной полости;
- малоинвазивность. Доступ к внутренностям осуществляется через несколько небольших проколов в животе, а не посредством разреза брюшной стенки;
- короткий восстановительный период: при отсутствии осложнений пациента выписывают через 1-3 суток;
- спустя всего 7 дней он имеет среднюю работоспособность;
- после операции присутствует незначительная боль, которая быстро купируется анестетиками из домашней аптечки;
- низкий риск возникновения осложнений: спайки практически не появляются после оперативного вмешательства, поскольку отсутствует прямой контакт рук хирурга и салфеток с внутренностями.
Подготовка к лапароскопии желчного пузыря
Перед резекцией необходимо провести правильную подготовку. Она включает в себя необходимые диагностические и лабораторные исследования с целью определения точного состояния организма больного. Во время подготовки обнаруживаются особенности строения оперируемого органа, протоков и пограничных тканей, выявляются возможные осложнения.
Перед хирургическим вмешательством требуется сдать крови на выявление:
- ВИЧ;
- сифилиса;
- гепатитов;
- свертываемости крови.
Также необходимы клинические анализы крови и мочи, биохимия, ультразвуковое исследование малого таза и брюшины, рентгенография грудной клетки, электрокардиограмма, ЭФГДС.
Дополнительно по рекомендации хирурга проводятся эндоскопическая холангиопанкреатография или МР-холангиография, позволяющие увидеть состояние желчных протоков.
Пациент накануне хирургической манипуляции должен тщательно вымыться и удалить волосяной покров в нижней части живота и на лобке. Медик, который будет проводить процедуру, в обязательном порядке доводит до пациента общие сведения: этапы проведения, время, возможные риски и осложнения.
Что можно есть накануне процедуры?
За несколько дней до процедуры следует изменить режим питания. Новый принцип употребления пищи заключается в следующих правилах:
- прием легкой и низкокалорийной еды накануне;
- последний раз можно поесть за 18 часов до хирургической манипуляции;
- кишечник вечером и утром в назначенный день очищается при помощи клизмы;
- употребление лекарств перед процедурой разрешается только под строгим контролем лечащего специалиста.
Как проходит лапароскопическое удаление желчного пузыря?
Мероприятие проводится под общей анестезией. Основные этапы заключаются в следующем:
- пациент вводится в сон при помощи общего наркоза. Это задача врача-анестезиолога;
- интеграция зонда в полость желудка для отвода газов и выведения лишней жидкости. Эта манипуляция позволяет исключить риск возникновения рвоты и последующей асфиксии из-за попадания переваренной пищи в дыхательные пути. Желудочный зонд остается в пищеводе вплоть до окончания работы специалиста;
- наложение маски на нос и рот пациента, которая соединена с оборудованием для искусственной вентиляции легких. ИВЛ обеспечивает под наркозом полноценное дыхание во время оперативного вмешательства. Работа аппарата жизненно необходима для оперируемого, потому что стерильный углекислый газ, нагнетаемый в брюшину, оказывает сильное давление на диафрагму. По причине сдавливания легкие не способны работать в полной мере, и без ИВЛ человек может задохнуться;
- введение троакара с осветительным прибором и камерой через небольшой разрез в пупочной складке. Врач внимательно осматривает брюшину, обращая особое внимание на оперируемый пузырь. Соседние органы в брюшной полости практически не задеваются троакарами за счет нагнетания газа;
- в районе правого подреберья делается еще 3 небольших надреза, через них интегрируются полые трубки для последующих хирургических манипуляций внутри живота;
Если специалист замечает образовавшиеся спайки, возникшие в результате хронического воспалительного процесса, он сначала рассекает их, после чего извлекает пузырь; - добравшись до конечной точки, врач производит оценку желчного. Если он излишне наполнен и перенапряжен, перед удалением необходимо убрать часть жидкости;
- орган зажимается специальным приспособлением, после чего медицинский специалист выделяет из желчнопузырных тканей проток, при помощи которого он соединен с ДК. Его требуется иссечь и выделить пузырную артерию из находящихся вокруг тканей;
- просвет артерии зашивается;
- когда ЖП полностью освобожден, врач приступает к его извлечению из печеночного ложа. Манипуляция проводится очень аккуратно и медленно. В ходе процесса каждый кровоточащий сосуд коагулируется;
- после полного удаления из ложа ЖП очень аккуратно извлекают наружу через прокол в складке пупка;
- на этом работа хирурга не закончена. После извлечения больного органа специалист производит осмотр брюшины. Он должен определить, не осталось ли в полости желчи, кровоточащих сосудов, видоизмененных тканей;
- после осмотра все сосуды прижигаются током, чтобы они не кровоточили. Подозрительно измененные ткани убираются, внутренность промывается антисептическим раствором. После этой манипуляции остатки раствора отсасываются из полости живота;
- как только все манипуляции закончены, троакары убираются, а проколы заклеиваются или зашиваются.
Иногда в случае необходимости в одном из проколов врач может оставить дренаж. Через специальную трубку наружу должен вытечь оставшийся антисептический раствор. Дренаж не ставится, если у пациента не выходила желчь во время хирургического вмешательства и не обнаружилось сильного воспалительного процесса в ЖП.
Как производится лапароскопия камней желчного пузыря?
При извлечении камней в ЖП соблюдаются те же правила погружения человека в искусственный сон, введения в желудок специального зонда, подключения к аппарату ИВЛ, проколов в животе и введения через них зондов для хирургических действий. Когда стерильный углекислый газ запущен в брюшину и туда же внедрены троакары, хирург осматривает брюшину. При обнаружении спаек он производит их отсечение. Далее разрезается стенка и через надрез посредством отсоса выводится наружу содержимое с камнями или полипами.
Как только ЖП опорожнен, разрез зашивается, изнутри брюшины все промывается введенным антисептическим раствором, троакары удаляются, проколы заклеиваются или зашиваются.
В случае возникновения осложнений во время проведения лапароскопического удаления камней из ЖП хирург переходит на лапаротомию.
На какой день после хирургического вмешательства снимаются швы?
Швы накладываются с использованием специального саморассасывающегося материала. Такие шовные нити не нужно снимать, они рассасываются самостоятельно на 5-7-е сутки после оперативного вмешательства. При использовании съемного материала нити необходимо удалить, как только рана затянется.
Хирург решает, когда снимать швы после лапароскопии, в каждом случае индивидуально. Многое зависит от состояния организма пациента, его возраста и других факторов. В среднем, швы при отсутствии осложнений принято снимать на 5-7-й день после возвращения из операционной. В отдельных случаях рана затягивается медленно, поэтому хирург может ждать несколько недель. Тогда рекомендуется нанесение специальных заживляющих мазей.
Послеоперационный период
По окончании хирургических манипуляций по удалению наступает послеоперационный период. Он включает в себя пребывание в реанимационном отделении в течение 3-4 часов. Сотрудники реанимации внимательно следят за состоянием поступившего пациента, в частности, как он выходит из наркоза. После перехода в удовлетворительное состояние врачи отделения интенсивной терапии переводят прооперированного человека в палату. Здесь ему предстоит провести несколько следующих дней.
Первые 4-5 часов больной должен лежать в абсолютном покое, желательно не двигаясь. Пить, есть и пытаться подняться запрещено. Примерно через 6 часов пациенту разрешается пить обычную воду без газа и добавок. Жидкость должна поступать в организм небольшими порциями, то есть можно пить маленькими глотками. Интервал между питьем составляет 7-10 минут. Приступать к приему пищи разрешается только спустя сутки после оперативного вмешательства.
На вторые сутки после процедуры пациенту разрешается встать. Это следует делать только под контролем медицинского персонала больницы. Через 2 дня разрешается принимать жидкую пищу и ходить самому.
В чем заключается реабилитация и восстановление после лапароскопии ЖП?
Восстановительный период не занимает много времени и протекает без осложнений. Примерно через полгода наступает полная реабилитация (психологическое и физическое восстановление организма). На протяжении этого времени пациент не ощущает себя плохо или неполноценно — он может вести привычный образ жизни, работать. Ему требуется отказаться лишь от чрезмерных физических нагрузок и пересмотреть режим питания.
Уже через пару недель можно выходить на работу и включаться в социальную жизнь. Но спорт и тяжелую работу необходимо на время исключить.
После выхода из клиники, где проводилась лапароскопия ЖП, требуется соблюдать ряд правил:
- в течение 14-30 дней исключается половая жизнь;
- во избежание запоров пересматривается принцип питания;
- возобновлять спортивные тренировки разрешается не раньше чем через месяц после лапароскопической холецистэктомии. На первых порах допустимы только минимальные нагрузки на организм;
- тяжелый физический труд противопоказан как минимум месяц после процедуры;
- поднимать тяжести запрещено! Первые 3 месяца — максимум 3 кг, далее в течение следующих 3 месяцев — максимум 5 кг;
- последующие 3-5 месяцев после хирургической манипуляции необходимо питаться по диете №5.
Кроме этих требований, восстановительный процесс реабилитации не требует дополнительных мер. Если соблюдать все правила, то уже через полгода можно вернуться к полноценной жизни. Скорейшему заживлению швов способствуют физиотерапевтические процедуры. Лечащий врач прописывает курс физиотерапии спустя 30-40 дней после удаления. Ускоряет реабилитацию прием витаминных комплексов, таких как Мульти-Табс, Витрум, Супрадин, Центрум и другие.
Отзывы после операции
Алевтина:
У нас методом лапароскопии оперировали бабушку 75 лет. У нее все началось банально: резкая боль под ребрами справа, далее рвота желчью, появление желтизны глаз и кожи. Вызванный по скорой помощи врач быстро поставил предварительный диагноз и бабушку срочно госпитализировали. В больнице после очищения при помощи капельницы было сделано УЗИ брюшной полости, которое показало наличие камней в ЖП. Хирург велел готовиться к операции.
За день до ее проведения бабушке запретили есть, только утренний прием пищи. Удаление органа было проведено методом лапароскопической холецистэктомии, то есть ей убрали пузырь вместе с камнями при помощи нескольких небольших разрезиков в животе. У бабушки это были отверстия величиной не больше полутора сантиметров.
Во время операции оказалось, что камень один, но крупный, поэтому его дробили внутри, чтобы вывести. Когда нам отдали этот «камушек», мы удивились — внутри у бабули помещалась фракция размером с целое перепелиное яйцо. Все манипуляции длили около 1,1 часа.
Хоть пациентка была престарелая, врач сказал, что она перенесла операционный процесс хорошо и восстановление происходит по стандартной схеме. Уже через сутки было разрешено пить воду, пытаться вставать и чуть позже ходить. Первые несколько месяцев она старалась строго придерживаться рекомендуемой хирургом диеты. Сегодня по прошествии времени она питается практически, как обычный человек, за исключением некоторых продуктов. Хорошо, что мы вовремя успели госпитализировать бабушку и удаление ей провели лапароскопическим методом.
Татьяна:
Проблемы у меня обнаружились при прохождении гастроскопии. Узист, когда я глотнула кишку, обнаружил приличное количество желчи в ЖКТ. Это показалось ему очень подозрительным, и он направил меня на УЗИ, которое и показало камушки внутри. После анализов и дополнительных обследований врач принял решение удалять больной орган. Мне была сделана операция с использованием лапароскопа, когда в живот вводятся несколько трубок и делается только 3-4 мини-прокола вместо большого разреза брюшной полости.
Все сделали под общим наркозом, вышла я из него легко, уже через пару дней ходила по больнице, расхаживалась. Ввиду того, что я еще достаточно молода и процедура прошла без осложнений, меня выписали уже на 4-е сутки, чему я была очень рада. Еще через несколько дней я поехала к оперировавшему меня медику на снятие швов.
Я очень боялась ложиться на хирургический стол, но оказалось, что зря: мероприятие совсем не страшное, а реабилитация проходит довольно быстро. Я даже не сидела долго на больничном, очень скоро вышла на работу. Немного сложно было придерживаться несколько месяцев специальной диеты, но я привыкла. Ведь это все ради собственного здоровья.