Дифференциальный диагноз рака желудка таблица

Рак желудка занимает не последнее место среди опухолевых заболеваний. Он достаточно распространен. Но как большинство опухолевых образований он очень поздно диагностируется.
Причины, которые способствуют его развитию:
В первую очередь большое внимание уделяют правильному питанию. Если человек кушает слишком горячую пищу с большим количеством соли и приправ, а также еду с добавлением вредных веществ, то это все ведет к раздражению слизистой оболочки, нарушению секреции соляной кислоты, что в свою очередь приводит к раку желудка. Также негативное влияние на слизистую оболочку оказывают никотин и алкогольные вещества. Также уже не один год рассматривают взаимосвязь и влияние Хеликобактера (бактерия, которая поражает желудок и двенадцатиперстную кишку и вызывает образование язв) на развитие онкопатологии желудка.
Давно выяснено, что рак желудка не развивается просто так. Его развитию всегда предшествуют какие-либо изменения на слизистой оболочке. Их принято называть предраковыми изменениями. Это могут быть признаки гастрита, язв, полипов. А также могут быть признаки дисплазии (нарушение дифференцировки и структуры) клеток эпителия.
Если человек имеет эти заболевания, это не говорит о том, что он обязательно заболеет раком желудка. Это говорит о том, что с некоторыми видами и проявлениями этих заболеваний человек должен постоянно наблюдаться у врача, сдавать анализы, проходить инструментальное обследование. Так как некоторые проявления этих заболеваний имеют наиболее большой риск к развитию онкологической патологии. Например, не все язвы перерождаются в рак, но язва большой кривизны перерождается практически во всех случаях. Также, не все гастриты опасны. Но гастрит с пониженной кислотностью наиболее опасен, требует лечения, чтобы не произошел переход в злокачественный процесс.
Клиника рака желудка
Клиника может включать в себя боли и неприятные ощущения в эпигастральной области, чувство тяжести и дискомфорта в верхней части живота, потеря аппетита, а также частую тошноту и даже рвоту. Все эти симптомы не связаны с приемом пищи, в отличии от заболеваний язвенного характера. Также в скором времени присоединяется чувство отвращения от еды, снижение работоспособности, ослабление организма, значительное исхудание человека.
Также есть клиника, которая связана с местом расположения опухоли.
Клиника опухоли в антральном отделе желудка на первое место выходят признаки пилоростеноза (постоянные срыгивания непереваренной пищей после еды).
Клиника опухоли тела желудка очень длительное время никак не проявляется. Потом появляются признаки интоксикации. Человек просто потихоньку становиться вялым, слабым, теряет массу тела, снижается работоспособность.
Клиника опухоли кардиального отдела включает в себя признаки дисфагии. Потихоньку еда начинает как-бы плохо проходить, человек начинает ее запивать огромным количеством воды. Затем переходит на жидкую пищу, но в последующем и она начинает плохо проходить. Человек вынужден голодать и истощаться.
Также клиника рака зависит от того куда метастазирует опухоль или механически прорастает.
Если опухоль сдавливает рядом расположеную поперечно-ободочную кишку, тогда появляется клиника острой кишечной непроходимости. Если происходит поражение печени, проявляется клиника механической желтухи. При поражении брюшины – клиника асцита.
Методы диагностики
Ранняя диагностика производиться рентгеновским методом. Человеку делают либо рентгеноскопию, либо рентгенографию органов брюшной полости, но обязательно с контрастом. На ранних стадиях этим методом можно пропустить опухоль из-за либо плохой аппаратуры, либо недостаточной квалификации врача. На ранних стадиях наиболее информативный метод это эндоскопическая фиброгастроскопия. Она позволяет увидеть слизистую оболочку, также образования, которые на ней находятся. Эндоскопическая фиброгастроскопия также информативна и поздних стадиях. Для достоверного выявления эндоскопическая фиброгастроскопия сочетает с собой взятие биопсии из опухолевого процесса. По данным биопсии определяют степень, форму процесса.
Последнее время хорошо развиты онкомаркеры и диагностика при помощи них. Онкомаркеры – это определенные белки, которые обладают чувствительностью к различным опухолям. Наиболее чувствительный СА-72-4 к онкопатологии желудка. Но он определяет помимо рака желудка, рак яичников, легких и других органов. Поэтому берут все чувствительные онкомаркеры, не диагностируют лишь одним. Используют сочетания: онкомаркеры СА-72-4 вместе с РЭА, либо онкомаркеры СА-72-4 вместе с СА-19-9. Данные онкомаркеры обладают наибольшей чувствительностью к раку желудка. Однако, одни онкомаркеры не являются достоверной диагностикой опухоли желудка.
Видео по теме
Дифференциальная диагностика рака желудка
Дифференциальный диагноз проводят между раком желудка и гастритами, язвами и полипами.
Гастрит характеризуется своей длительностью, чередованием обострений и ремиссий. При данной патологии стоит периодически наблюдаться у гастроэнтеролога, чтобы не пропустить переход в опухолевый процесс, так как симптомы рака и гастрита бывают схожими. А некоторые вида гастрита опасными и могут перерождаться в онкологическую патологию.
Язва желудка характеризуется длительным течением, чередованием обострений и ремиссий. Боли, которые возникают, они связаны с приемом пищи, наблюдается хороший аппетит. Если у человека снижается аппетит, появляется отвращение от еды, боли перестают быть связаны с приемом пищи, человек худеет и истощается необходимо заподозритьонкологию желудка. Такого человека необходимо дообследовать с целью подтверждения или снятия диагноза, связанного с онкологией.
Полипы желудка обычно никак себя не проявляют. Но может быть задержка в прохождении пищи, если полип расположен в антральном отделе. Эти симптомы напоминают рак желудка. В любом случае, что онкопатология желудка, что полипы являются плохими прогностическими признаками. Полипы должны быть удалены в любом случае, так как они практически всегда перерождаются в злокачественный процесс.
Лечение
Используют оперативное лечение. Лишь оно может радикально удалить опухоль. Самостоятельно лучевая и химиотерапия используются лишь в запущенных случаях, когда невозможно оперативное лечение.
Оперативное лечение подразумевает под собой удаление большей части желудка с прилегающими к нему связками и сальниками. После операции используют химиотерапию для улучшения прогноза.
Лучевая терапия используется также как лечение онкологического процесса желудка. Лучевая терапия бывает дистанционной и внутриполостной. Дистанционная лучевая терапия используется перед тем как будет проведено оперативное лечение. Внутриполостная лучевая терапия проводиться после операции. Она направлена на предупреждение рецидива опухолевого процесса. Данное лечение (лучевая терапия и оперативное лечение) наиболее эффективно в борьбе с раком желудка. Лучевая терапия подбирается индивидуально по дозе и длительности.
Лечение опухоли наиболее эффективно на ранних стадиях заболевания. Чем больше стадия, тем хуже прогноз, тем меньше лечение приносит эффективности.
Так как при онкологии желудка пятилетняя выживаемость не более половины случаев, а также высокий процент запущенных случаев, необходима особая настороженность при этой патологии. Поэтому люди, которые болеют гастроэнтерологическими заболеваниями должны периодически проходить осмотр гастроэнтеролога, состоять на диспансерном учете.
Все люди должны придерживаться здорового питания, избегать употребления перченных, острых с большим количеством приправ пищи. Еда, употребляемая человеком, должна быть не очень горячей. А также, необходимо постараться уменьшить прием алкогольных напитков, отказаться от курения. Если у человека обнаружен Хеликобактер, нужно провести его эрадикацию (уничтожение при помощи трехкомнонентной или четырехкомпонентной терапии). Данные рекомендации помогут уменьшить влияние причин, которые могут способствовать развитию злокачественного процесса, улучшить прогноз жизни человека, избежать развития предраковых заболеваний.
Видео по теме
Source: rak03.ru
При дифференциальной диагностике рака желудка должны быть исключены предраковые заболевания. К ним относятся хронический атрофический гастрит, полип желудка, язва желудка. Симптомы рака желудка в ранних стадиях болезни очень напоминают проявления перечисленных заболеваний. Из других болезней, с которыми следует проводить дифференциальную диагностику рака желудка, следует указать туберкулез, сифилис. Для правильного распознавания большое значение имеет правильно собранный анамнез болезни, обследование не только ЖКТ, но и других органов.
Туберкулез желудка возникает при наличии туберкулезного процесса в легких при постоянном заглатывании мокроты с туберкулезными микобактериями, при гематогенной или лимфогенной диссеминации процесса. Проявляется туберкулез желудка в виде язвенной формы, солитарной распадающейся гранулемы и гиперпластического процесса, склонного к стенозированию. При локализации в области привратника наблюдается соответствующая клиническая картина. Симптомов, патогномоничных для туберкулеза желудка, не существует. Активный туберкулезный процесс в легких, лихорадка, наличие микобактерий туберкулеза в мокроте и промывных водах, положительные кожные аллергические реакции могут вызвать у врача подозрение на туберкулезный процесс, но только при полной уверенности в отсутствии ракового поражения желудка. Сочетание туберкулеза легких и рака желудка — довольно частое явление. Дифференциальную диагностику рака желудка в большинстве случаев только после операции и гистологического исследования удаленного препарата. Последующее лечение больного обязан проводить врач-фтизиатр.
Сифилис желудка среди других висцеральных форм заболевания встречается относительно редко. В желудке встречается в виде хронического сифилитического гастрита и одиночных или множественных гумм. Гуммы бывают различной величины и формы — от горошины до занимающих почти весь желудок, иногда имеют вид инфильтрата. В ряде случаев с изъязвлением наблюдается и фиброзно-склеротическая форма, называемая иногда сифилитическим пластическим гастритом, аналогичным раковому по своим клиническим проявлениям. Желудок в этом случае превращается в узкую короткую и ригидную трубку. Сифилитическое поражение желудка с одновременным гуммозным поражением печени может симулировать рак желудка с метастазами в печень.
Несмотря на общность клинических проявлений рака желудка и сифилитического поражения его, последнее имеет ряд характерных особенностей: преобладание у лиц мужского пола, развитие заболевания в более молодом возрасте, специфические особенности анамнеза, медленное нарастание желудочных расстройств (в среднем в течение 2 лет). Специфические серологические реакции на сифилис, детальное обследование, несоответствие между рентгенологической картиной обширного поражения желудка и общим удовлетворительным состоянием больного и, наконец, данные гастроскопии с биопсией в ряде случаев позволяют провести дифференциальную диагностику с раком желудка и установить правильный диагноз. В таких случаях целесообразно проводить специфическое противосифилитическое лечение. Дальнейшая тактика лечения строго индивидуальна. Если же у больного, страдающего сифилисом, появляются симптомы, указывающие на поражение желудка, он должен быть немедленно обследован. При наличии язвы или рака желудка показано оперативное лечение.
Пернициозная анемия сопровождается ахлоргидрией и желудочными расстройствами, что служит поводом для подозрения на рак желудка. Тщательное рентгенологическое и эндоскопическое обследование с биопсией позволяет отвергнуть подозрение и провести дифференциальную диагностику с раком желудка. Подтверждением диагноза служит тщательный анализ крови.
Дифференциальную диагностику рака желудка в кардиальном отделе следует проводить с кардиоспазмом (ахалазия). В основе ахалазии лежит нарушение координации нормального рефлекса раскрытия кардии — сфинктер кардии не расслабляется при подходе к нему перистальтической волны, продвигающей пищевой комок. Для кардиоспазма характерен более молодой возраст больных (20—40 лет), признаки непроходимости возникают внезапно — «парадоксальная дисфагия» (одинаково плохо проходит как твердая, так и жидкая пища). Отмечается связь и зависимость обострений заболевания с психическими и нервными переживаниями. Острое начало отмечено у 32% больных, у остальных — перемежающееся течение: периоды обострения чередуются с периодами улучшения. Регургитация появляется сразу или спустя 1— 24 часа независимо от положения больного. Как правило, боль выражена нерезко, но иногда проявляется в виде кризов. Довольно часты тошнота, рвота. Больные резко худеют. Рак сопровождается ахалазией у 3—7% больных.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Рак желудка. Дифференциальная диагностика рака и язвы желудка.
Диагностика рака особенно трудна при злокачественном превращении язвы желудка. На рисунке мы уже схематически представляли те отделы желудка, которые, согласно эмпирическим данным, особенно предрасположены к развитию рака из язвы. В качестве типичной рентгенологической картины лимфосаркомы желудка описано диффузное утолщение всей его стенки.
Большинство лимфосарком диагностируется как рак желудка.
Подозрительным на злокачественное новообразование рентгенологическим признаком является также так называемый открытый угол желудка у больного в положении стоя. В норме угол, образуемый желудком, острый; если этот угол открыт, т. е. имеется прямой угол, возникает сильное подозрение на рак, даже если еще не выявлены другие типичные признаки. Этот простой симптом поможет раннему распознаванию многих случаев рака желудка.
Некоторые указания дает также локализация. Из 157 собственных наблюдений рака желудка он распределялся следующим образом: препилоричеекий отдел — у 70 больных, антральный — у 17, малая кривизна—у 23, большая кривизна — у 10, кардия —у 18, диффузный рак — у 9 больных.
Таким образом, изменения в препилорическом отделе наиболее подозрительны.
Париетография (томограмма после наложения пневмоперитонеума и раздувания желудка с помощью шипучего порошка) позволяет получить безупречное изображение карциноматозного утолщения стенки желудка и способствует прежде всего Определению распространенности процесса (Porcher, Stoessel).

Дифференциация между язвой и раком желудка имеет настолько важное значение, что целесообразно подытожить все соображения, которые должен учитывать врач у каждого больного.
Анамнез: периодичность говорит в пользу язвы, но не исключает возможность рака (язва—рак!). Первичное возникновение язвы у больного старше 50 лет подозрительно на злокачественное новообразование.
Данные физического исследования и общие симптомы (анемия, похудание, ускоренная РОЭ) в ранних стадиях не имеют решающего значения.
Важнейшие, но не всегда решающие указания дает рентгенологическое исследование.
Локализация: язвы большой кривизны подозрительны скорее на злокачественное новообразование, а на малой кривизне чаще бывают доброкачественные язвы. Множественные язвы обычно доброкачественны.
Анацидность весьма подозрительна на рак.
Гастроскопия и цитологическое исследования желудочного содержимого ценны лишь в руках опытного исследователя.
Доброкачественная язва после строгого консервативного лечения (покой, питание через каждые 2 часа, щелочи и седативные средства) рентгенологически обнаруживает через 2—3 недели тенденцию к обратному развитию, злокачественное новообразование почти всегда остается без. изменений.
При рентгенологическом выявлении язвы двенадцатиперстной кишки стараются получить изображение язвенной ниши, что лучше всего удается при исследовании в первом косом положении, так как дуоденальные язвы наблюдаются почти исключительно на передней и задней стенках.
Для выявления ниши необходимо обеспечить достаточное заполнение луковицы контрастной массой. Иногда приходится довольствоваться выявлением остаточного пятна. Рентгенологически при язве двенадцатиперстной кишки рубцовые изменения лучше выявляются, чем в желудке. Они выражаются в деформациях луковицы, которые в зависимости от степени лучше выступают или при более тугом или при более слабом заполнении. Деформации луковицы в зависимости от их вида при просвечивании в первом косом положении обозначают как формы трилистника или бабочки.
В зависимости от расположения язвы и степени рубцового сморщивания наблюдаются различные характерные рентгенологические картины язвы двенадцатиперстной кишки (Hafter). Если рубцовые изменения наступают на высоте изъязвления, перед сужением в области рецессуса происходит образование так называемого кармана. Язвы, расположенные ниже луковицы, встречаются редко, их клиническая симптоматика соответствует классической дуоденальной язве, однако эти язвы в 2 раза чаще осложняются кровотечениями(Ramsdell и сотрудники).
— Также рекомендуем «Стеноз привратника. Саркома и полипоз желудка.»
Оглавление темы «Диагностика боли в животе.»:
1. Боли в животе. Причины болей в животе.
2. Болезни желудка. Острый гастрит. Характер болей при гастрите.
3. Признаки рака желудка. Диагностика рака желудка.
4. Проба Уффельмана. Проба Пальмера. Мелена. Кровавая рвота.
5. Лабораторные методы диагностики язвы. Рентгенологические признаки язвы желудка.
6. Рак желудка. Дифференциальная диагностика рака и язвы желудка.
7. Стеноз привратника. Саркома и полипоз желудка.
8. Вторичные формы гастрита. Болезни оперированного желудка.
9. Желчная колика. Причины и диагностика желчной колики.
10. Холецистит. Причины и диагностика холецистита.
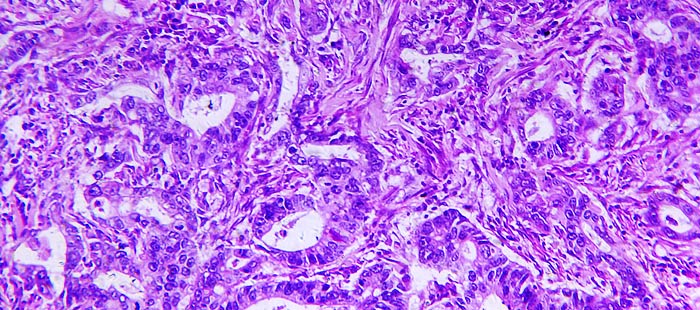
Рак желудка необходимо дифференцировать с язвенной болезнью желудка и доброкачественными опухолями желудка (полипы и др.). Во всех случаях только прицельная гастробиопсия позволяет окончательно подтвердить диагноз рака желудка.
Язвенная болезнь желудка.
Следующие признаки позволяют заподозрить рак желудка:
• Неровность краёв язвы с подрытостью одного и возвышением и «напол-занием» другого края.
• Неправильная форма (амебоподобная).
• Зернистость слизистой оболочки вокруг язвы, утолщения слизистой оболочки.
• Края язвы иногда ярко-красного цвета, напоминают по виду свежие грануляции.
• Слизистая оболочка вокруг раковой язвы вялая, бледная, рыхлая, кровоточит.
• Дно сравнительно плоское, неглубокое, серого цвета, зернистое.
• Изъязвления краёв язвы.
• Основание злокачественного изъязвления ригидно, а складки слизистой оболочки конвергируют к одному из краёв.
Показана множественная прицельная гастробиопсия, причём образцы ткани следует брать как из края такой язвы, так и из её дна.
Дифференциальная диагностика доброкачественных и злокачественных язв
Доброкачественная Злокачественная
| Форма | Округлая или овальная | Неправильная |
| Контуры | Округлые «выраженные» | Неправильно волнообразные или изломанные |
| Края | На уровне окружающих тканей или приподнятые | Всегда приподнятые более темной окраски |
| Дно | Желтый фибрин или засохшая кровь | Некротическая ткань |
| Кровоточивость | Редко, из дна | Часто, из краев |
| Петехии в окружающих тканях | Иногда | Редко |
| Изъязвление в окружности | Никогда | Часто |
| Радиальные складки | Часто | Редко |
| Слизистые вал, перекрещивающий большую кривизну | Иногда | никогда |
Полипы желудка.
Полипозный рак желудка имеет значительные размеры (не менее 2 см), широкое основание, переходящее в окружающую слизистую оболочку. На верхушке такого образования могут быть эрозии, кровоизлияния, отёк, некроз, т. е. признаки его разрушения. Маленькие размеры полипа, узкое основание, сочность ненарушенной слизистой оболочки обычно говорят о доброкачественном характере опухоли. Большинство из них — гиперпластические полипы. Однако следует учитывать высокую частоту малигнизации аденоматозных полипов (до 40%). Поэтому полипы на широком основании и размером более 2 см подлежат удалению с последующим исследованием их морфологии.
Другие доброкачественные опухоли.
Другие доброкачественной опухоли (лейомиома, ксантома) встречаются редко. Основные признаки доброкачественной опухоли — ненарушенная слизистая оболочка, перистальтика желудка сохранена, складчатость выражена, цвет слизистой оболочки не изменён (исключение ксантома — имеет выраженный жёлтый цвет).
Методы лечения
Хирургическое лечение.
Хирургический метод остается ведущим в лечении рака желудка. При определении показаний к хирургическому лечению врач должен руководствоваться объективными данными клинического и физикального обследования пациента, на основании которых производится предоперационное клиническое сталирование заболевания, а также определяется функциональная операбельность.
Прежде всего, следует отметить разницу в пятилетней выживаемости больных раком желудка, оперированных в хирургическом стационаре и онкологическом. В последнем случае пятилетняя выживаемость в 2—3 раза выше.
В настоящее время существует различная хирургическая тактика при раке желудка. Она зависит от степени распространения опухолевого процесса.
Достижения в диагностике и лечении ранних форм рака желудка определили тенденцию к минимально инвазивной хирургии, примером которой могут быть эндоскопическая резекция слизистой оболочки и лапароскопическая хирургия. В Японии при карциноме in situ использование эндоскопической резекции слизистой оболочки стало стандартным лечением и все с большим успехом применяется в клинической практике. Учитывая опыт зарубежных специалистов, наши он-кологи пришли к заключению, что эндоскопическая резекция слизистой оболочки показана при поражении эпителия (карциноме in situ) как самостоятельный метод лечения, а при опухолях Т1 — как вид расширенной биопсии в сложных для морфологов случаях дифференциальной диагностики.
Кроме того, эндоскопическая резекция слизистой оболочки оправдана: при высоком операционном риске, у больных преклонного возраста, при отказе от операции.
После выполнения эндоскопической резекции слизистой оболочки желудка в зависимости от результатов морфологического исследования удаленного препарата следует придерживаться следующей тактики в отношении каждого больного.
При выявлении высокодифференцированной аденокарциномы в пределах эпителия слизистой оболочки за пролеченным больным устанавливается динамическое наблюдение. При диагностировании низкой формы дифференцировки опухоли или ее распространения за пределы собственной мышечной пластинки слизистой оболочки может быть рекомендовано традиционное хирургическое лечение.
К сожалению, частота обнаружения ранних форм рака желудка не превышает 10—20%. В большинстве западных стран и в нашей стране в более чем 80% случаев первично диагностируются распространенные формы заболевания, требующие хирургического вмешательства большего объема.
При хирургическом лечении рака желудка по характеру выполненного оперативного вмешательства различают:
1) радикальные операции (тип А) — отсутствие резидуальной опухоли с высокой вероятностью полного излечения;
2) условно-радикальные операции (тип В) — отсутствие резидуальной опухоли, но при вероятности наличия субклинических опухолевых очагов;
3) паллиативные операции (тип С) — наличие резидуальной опухоли.
При хирургическом лечении рака желудка необходимо удаление не только пораженного органа, но и зон регионарного метастазирования. Следует акцентировать внимание, что термин «лимфодиссекция» обозначает моноблочное удаление не только лимфатических узлов, но и всего лимфатического аппарата (лимфатических сосудов с окружающей жировой клетчаткой) в пределах фасциальных футляров. При этом определяется истинная распространенность опухолевого процесса.
На современном этапе развития онкохирургии рака желудка при расширенных операциях японскими хирургами удаляется до 35 узлов первого (N1) и 25 узлов второго (N2) этапов метастазирования.
Состояние регионарных лимфатических узлов имеет прогностическое значение, причем важно отношение числа метастатически пораженных лимфатических узлов к числу удаленных.
Различные варианты лимфодиссекции нашли свое отражение в классификации объема вмешательства. Согласно этой классификации, вариант лимфодиссекции классифицируется на основании последнего удаляемого этапа метастазирования.
По решению IV Международного конгресса по раку желудка лимфодиссекция D2 является достаточно безопасной процедурой и должна стать обязательным элементом хирургического лечения рака желудка.
Показаниями к выполнению расширенной радикальной гастрэктомии D3 являются:
1) инвазия серозной оболочки;
2) метастазы в лимфатические коллекторы 2 порядка. Увеличение объема хирургического вмешательства за счет расширения границ выполняемой диссекции позволяет улучшить отдаленные результаты, преимущественно за счет локализованных стадий заболевания.
Более половины больных раком желудка в ЗБ и 4 стадиях имеют осложнения, непосредственно угрожающие их жизни, которые могут быть ликвидированы только хирургическим путем. Это диктует необходимость выполнения паллиативных оперативных вмешательств и циторедуктивных.
При циторедуктивных операциях нужно стремиться к максимально полной циторедукции, которую можно выполнить у больных. Например, при наличии резектабельных метастазов в печени производятся атипичные резекции одной или обеих долей. Нерезектабельным считается такое метастатическое поражение печени, когда объем визуально неизмененной печеночной ткани составляет 50% объема всей печени.
Целесообразность различных вариантов расширенных и расширенно-комбинированных вариантов оперативного лечения распространенного рака желудка не определена. Данный вопрос требует дальнейшего исследования.
Химиотерапия рака желудка
Успехи химиотерапии рака желудка скромны. Но в настоящее время считается неэтичным отказывать больному диссиминированным раком желудка в проведении химиотерапии, так как выборочные исследования убедительно доказывают, что химиотерапия увеличивает продолжительность жизни у больных с метастатическим процессом с 3—5 месяцев до 10—12 месяцев.
До недавнего времени основным препаратом для лечения рака желудка был 5-фторурацил. Сейчас все большую популярность завоевывают цисплатин, таксаны, иринотекан. Тем не менее до сих пор не существует убедительных доказательств того, что монотерапия 5-фторурацилом менее эффективна, чем комбинированная химиотерапия с включением или без включения 5-фторурацила. В результате исследований было показано, что при проведении комбинированной химиотерапии чаще отмечается объективный противоопухолевый эффект, что однако не приводит к увеличению продолжительности жизни по сравнению с использованием монотерапии 5-фторурацилом. Поэтому в большинстве стран мира возможность достижения большего противоопухолевого эффекта склонила чашу весов в пользу назначения комбинированной химиотерапии.
В 80-е годы наибольшей популярностью пользовалась комбинация FAM (5-фторурацил, доксорубицин, митомицин С), эффективность которой в первых исследованиях составила более 40%. В начале 90-х годов на смену данной схеме пришла комбинация FAMTX (5-фторурацил, доксорубицин, метотрек-сат). Данная комбинация считалась стандартной для проведения химиотерапии диссиминированного рака желудка. В конце 90-х годов все чаще стали использоваться комбинации с включением платины. Одним из таких режимов является комбинация PF, в которой после введения цисплатина предусмотрена пролонгированная инфузия 5-фторурацила в течение 5 суток.
Ни одна из изученных комбинаций не может считаться стандартной для проведения у больных раком желудка, до настоящего времени разрабатываются новые комбинации.
Согласно «Минимальным клиническим рекомендациям Европейского общества медицинской онкологии (ESMO)» (2004 г.) при лечении рака желудка изначально должен рассматриваться мультидисциплинарный лечебный подход.
Оперативное лечение является единственным потенциально курабельным методом лечения для стадий Tis-T3N0-N2M0 или T4N0M0. Оптимальный объем регионарной лимфаденэктомии до сих пор не установлен. В известных на сегодняшний день выборочных исследованиях пока не было показано преимущества D2 над D1 резекцией, но не менее 25 лимфоузлов должно быть удалено.

Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте: