Дифференциальный диагноз рака желудка гастрит

3) диагностика на
Нр (цитологический и уреазный тест), а также определения Нр в кале
(иммуноферментный метод).
4) рентгенография
желудка для исключения рака желудка, язвы желудка;
5) УЗИ печени,
желчных путей и поджелудочной железы.
В лечении ХГ важную роль играет диета. В фазе
обострения ХГ назначается стол 1а, обеспечивающий механическое, термическое и
химическое щажение органа.
По мере ликвидации острых симптомов переводят на диету
№1б и №1, исключающие продукты раздражения СОЖ(соленья, копчёности и т.д.).
При атрофическом гастрите по мере ликвидации обострения –
диета №2 и даже №15, стимулирующая СОЖ.
Этиотропная терапия показана при сочетании Нр
ассоциированного гастрита с активным дуоденитом, а также при появлении
эрозивных поражений СО антрального отдела желудка.
Этиотропная терапия не показана при малосимптомном ХГ и
когда его связь с Нр не доказана.
Схема эридикационной терапии ХГ.
7-дневная
тройная терапия.
1) Омепрозол (лосек,
омез и др.) 20 мг.х2 р/день;
2) Кларитромицин
(250 мг.х 2 р с едой);
или амоксициллин (500 мг.х4 р/день);
или тетрациклин (500 мг.х4 р/день или 1000 мг.х2 р/день с
едой);
или сумамед (1000 мг.х1 р/день – 3 суток);
3) Метранидазол 400
– 500 мг.х2 р/день с едой.
10 дневная
квадротерапия
1) Омепрозол
(ромесек) 20 мг.х2 р/день;
или фамотидин (квамтел) 20
мг.х2 р/день с едой;
или ульфамид 20 мг.х2 р/день;
или гистак 150 мг.х2 р/день;
2) Препараты
висмута (де-нол или бисмофальк 120 мг.х 4 р с едой);
3) тетрациклин (500
мг.х3 р/день);
или амоксициллин (500 мг.х4
р/день);
4) метронидазол
(250 мг.х4 р/день или 500 мг.х 2 р с едой).
После эрадикационной
терапии блокаторы Н2 рецепторов гистамина или ингибиторы протонового
насоса назначать на 4-6 недель в половинной дозе.
Симптоматическая
терапия ХГ с синдромом диспенсии и рефлюкс-гастрите – прокинетики: мотилиум 10
мг.х 3-4 р/день, координакс 5 мг.х 3-4 р/день, антациды (альмогель, смекта и
др.) 15-30 мг.х 3 р/день на 2 недели.
При эрозивных
гастритах, связанных с приёмом НПВП – Н2 – гистамин блокаторы,
вентер 1,0 мг.х 4 р/день.
При атрофическом
гастрите с ахлоргидрией назначают лимонтар 1 таб. в 15 мл. воды 2-3 р/день,
ацидин-пепсин, плантоглюцид, ферменты поджелудочной железы во время еды.
Для стимуляции
секреции – эуфиллин 0,15 мг.х 3-4 р/день, для репарации СОЖ – никотиновая
кислота, витамины С, гр. В, при болях – спазмолитики (но-шпа, голидор и др.).
При В12 –
дефицитной анемии – витамин В12.
В период ремисси
настой трав: подорожник, ромашка, мята и др.
Все больные ХГ подлежат
диспансеризации: ФГС 1 р/год с биопсией СОЖ.
Онкологическая
настороженность ХГ:
С атрофией СОЖ,
антральном гастрите, при ассоциации ХГ с Нр, с кишечной метаплазией СОЖ, с
дисплазией, слизистой оболочки желудка.
ХГ следует
дифференцировать с раком желудка (РЖ).
Рак желудка в 50-60%
случаев располагается в пилоронтальном отделе, в 25-27% по малой кривизне (А.С.
Белоусов).
Частыми клиническими
признаками РЖ являются – общая слабость, быстрая утомляемость, психическая
депрессия, апатия, отсутствие или извращение аппетита, похудание, постоянные
ноющие боли в подложечной области, усиливающиеся после еды, чувство быстрого
насыщения, рвота желудочным содержимым иногда с примесью крови, часто черный
кал и лихорадка, ускорение СОЭ, анемия.
Положительная
наследственность.
Выделяют 4 стадии РЖ,
клиническая картина зависит от стадий.
В поздних стадиях
опухоль пальпируется в эпигастральной области, Варховская лимфатическая железа,
метастазы в печень, поджелудочную железу и другие органы.
Диагностика РЖ
основывается, кроме клиники – анализ желудочного сока – снижение секреции
вплоть до ахилии, рентгенологически (дефект наполнения);
ФГС с биопсией СОЖ.
Лечение хирургическое, в запущенных случаях – химиотерапия, симптоматическое
лечение.
ХГ следует также
дифференцировать с рефлюкс-эзофагитом (РЭ).
РЭ возникает
вследствие систематического заброса кислого содержимого желудка в пищевод.
Основная причина –
нарушение функции кардиального жома.
Клиника:
изжога, чувство жжения в эпигастральной области, за грудиной или по всему животу.
Нередко возникает
боль, связанная со спастическим сокращением пищевода.
Второй наиболее частый
признак – регургитация.
Срыгивание возникает
при кашле, переедании, наклоне туловища. При рентгенологическом исследовании –
рефлекторный спазм в кардинальной части пищевода, наблюдается регургитация
бария из желудка в пищевод, контуры пищевода неровные, складки сглажены,
деформированы.
При эзофагоскопии –
очаговое или диффузное воспаление пищевода, иногда выявляются эрозии.
Лечение: М –
холинолитики, гастроцепин, реглан, щелочи, Н2 – гистаминовые
блокаторы, обволакивающие, вяжущие средства.
При тяжелом течении –
хирургическое лечение.
Приложение №2.
Ситуационные
задачи.
1. Больной, 24 лет, жалуется на боли в эпигастрии после
приёма острой пищи, изжогу, запоры.
При осмотре: астенической конституции, язык обложен белым
налётом, живот болезненный в эпигастрии. Дополнительные данные: дебит НСL (простой гистаминный тест) = 18,4 мэк в час. Рентгеноскопия
желудка: желудок натощак содержит жидкость, складки грубые, перистальтика
ускорена.
Ваш диагноз?
Дифференциальный диагноз?
План обследования?
2. Больной, 38 лет, доставлен машиной скорой помощи в
больницу с жалобами на рвоту «кофейной гущей», боли в эпигастрии, изжогу. Болен
в течение 2 лет. Отмечает сезонность обострений. При осмотре: язык обложен
белым налётом, болезненность в эпигастрии. Положительный симптом Менделя.
Ваш предварительный диагноз?
Тактика?
3. Назовите
ведущий фактор в возникновении гастрита А:
А – Нр;
Б – Курение;
В – Аутоиммунный;
Г – Алкоголь.
4. Больная, 29 лет, жалуется на ноющие боли в животе после
приёма пищи, тошноту, слабость, утомляемость. В анамнезе гастрит. При осмотре:
кожные покровы бледные, при пальпации болезненность в эпигастрии. Выраженное
снижение секреторной функции. В анализе крови: гемоглобин – 90 г/л, эр. 2,2 1012/л, ц.п. –
1,2, — 6,2 109/л, тр. 200 109/л, ретикул. 0,5%, билирубин крови 16,0 ммоль/л. Анализ кала на скрытую кровь отрицательный.
Ваш диагноз?
А – Гемолитическая анемия;
Б – Железодефицитная анемия;
В – Болезнь Верльгофа;
Г – В12-дефицитная анемия.
5. Назовите наиболее достоверный метод диагностики
хронического гастрита:
А – Рентгеноскопия желудка;
Б – Эндоскопия;
В – Гастробиопсия;
Г – Определение желудочной секреции.
6. На дуоденогастральный рефлюкс при рефлюкс – гастрите
лучше всего действует:
А – Н2 – блокаторы гистамина;
Б – Антациды;
В – Препараты метоклопрамида;
Г – Ферменты.
7. Назовите осложнения чаще встречающиеся при хроническом
гастрите с пониженной секрецией:
А – Язвенная болезнь;
Б – Развитие эрозивного гастрита;
В – Кровотечения;
Г – Малигнизация.
8. Какой группе препаратов отдается предпочтение при лечении
НР – ассоциированного гастрита?
А – Холинолитики;
Б – Антациды;
В – Репаратнты;
Г – Антибактериальные препараты.
9. Скудной клинической симптоматикой сопровождается рак:
А – Субкардии;
Б – Кардии с переходом на пищевод;
В – Тела желудка;
Г – Антрального отдела желудка.
10. У больного с атрофическим гастритом и алхоргидрией
выявлено снижение гемоглобина до 70 г/л, эритроцитов до
1,9 1012/л, ц.п. – 1%. Какова причина
анемии?
А – Синдром мальабсорбции;
Б – Диарея;
В – Хронический гастрит атрофический;
Г – Кишечное кровотечение.
Ответы к ситуационным задачам.
1. Хр.
гастрит с повышенной секрецией, Дифференциальный диагноз с язвенной болезнью;
ФГС с биопсией;
2. Язвенная
болезнь ДПК или желудка, осложнённая кровотечением. ФГС, гемостатические
препараты;
3. В;
4. В12-дефицитная
анемия;
5. В
6. В
7. Г
8. Г
9. В
10.
А
Литература.
1. Руководство
по гастроэнтерологии под ред. Ф.И. Комарова. т.1. М., 1995;
2. Григорьев
П.Я. Яковенко Э.П. «Диагностика и лечение хронических болезней органов
пищеварения» С. Петербург 1997;
3. Белоусов
А.С. «Дифференциальная диагностика болезней органов пищеварения» М. «Медицина»
1984;
4. Аруин
Л.И.с соавт. «Морфологическая диагностика болезней желудка и кишечника» М., 1998;
5. Аруин Л.И.
«Новая классификация гастрита» Российский журнал гастроэнтерологии, гепатологии
№3 1997 стр. 82-85;
6. Аруин Л.И.
«Рак желудка» Российский журнал гастроэнтерологии, гепатологии №1 1999 стр.
72-78;
7. Грищенко
В. Г. с соавт. (методическое руководство) «Хронические гастриты». 2001.
Рак желудка. Дифференциальная диагностика рака и язвы желудка.
Диагностика рака особенно трудна при злокачественном превращении язвы желудка. На рисунке мы уже схематически представляли те отделы желудка, которые, согласно эмпирическим данным, особенно предрасположены к развитию рака из язвы. В качестве типичной рентгенологической картины лимфосаркомы желудка описано диффузное утолщение всей его стенки.
Большинство лимфосарком диагностируется как рак желудка.
Подозрительным на злокачественное новообразование рентгенологическим признаком является также так называемый открытый угол желудка у больного в положении стоя. В норме угол, образуемый желудком, острый; если этот угол открыт, т. е. имеется прямой угол, возникает сильное подозрение на рак, даже если еще не выявлены другие типичные признаки. Этот простой симптом поможет раннему распознаванию многих случаев рака желудка.
Некоторые указания дает также локализация. Из 157 собственных наблюдений рака желудка он распределялся следующим образом: препилоричеекий отдел — у 70 больных, антральный — у 17, малая кривизна—у 23, большая кривизна — у 10, кардия —у 18, диффузный рак — у 9 больных.
Таким образом, изменения в препилорическом отделе наиболее подозрительны.
Париетография (томограмма после наложения пневмоперитонеума и раздувания желудка с помощью шипучего порошка) позволяет получить безупречное изображение карциноматозного утолщения стенки желудка и способствует прежде всего Определению распространенности процесса (Porcher, Stoessel).

Дифференциация между язвой и раком желудка имеет настолько важное значение, что целесообразно подытожить все соображения, которые должен учитывать врач у каждого больного.
Анамнез: периодичность говорит в пользу язвы, но не исключает возможность рака (язва—рак!). Первичное возникновение язвы у больного старше 50 лет подозрительно на злокачественное новообразование.
Данные физического исследования и общие симптомы (анемия, похудание, ускоренная РОЭ) в ранних стадиях не имеют решающего значения.
Важнейшие, но не всегда решающие указания дает рентгенологическое исследование.
Локализация: язвы большой кривизны подозрительны скорее на злокачественное новообразование, а на малой кривизне чаще бывают доброкачественные язвы. Множественные язвы обычно доброкачественны.
Анацидность весьма подозрительна на рак.
Гастроскопия и цитологическое исследования желудочного содержимого ценны лишь в руках опытного исследователя.
Доброкачественная язва после строгого консервативного лечения (покой, питание через каждые 2 часа, щелочи и седативные средства) рентгенологически обнаруживает через 2—3 недели тенденцию к обратному развитию, злокачественное новообразование почти всегда остается без. изменений.
При рентгенологическом выявлении язвы двенадцатиперстной кишки стараются получить изображение язвенной ниши, что лучше всего удается при исследовании в первом косом положении, так как дуоденальные язвы наблюдаются почти исключительно на передней и задней стенках.
Для выявления ниши необходимо обеспечить достаточное заполнение луковицы контрастной массой. Иногда приходится довольствоваться выявлением остаточного пятна. Рентгенологически при язве двенадцатиперстной кишки рубцовые изменения лучше выявляются, чем в желудке. Они выражаются в деформациях луковицы, которые в зависимости от степени лучше выступают или при более тугом или при более слабом заполнении. Деформации луковицы в зависимости от их вида при просвечивании в первом косом положении обозначают как формы трилистника или бабочки.
В зависимости от расположения язвы и степени рубцового сморщивания наблюдаются различные характерные рентгенологические картины язвы двенадцатиперстной кишки (Hafter). Если рубцовые изменения наступают на высоте изъязвления, перед сужением в области рецессуса происходит образование так называемого кармана. Язвы, расположенные ниже луковицы, встречаются редко, их клиническая симптоматика соответствует классической дуоденальной язве, однако эти язвы в 2 раза чаще осложняются кровотечениями(Ramsdell и сотрудники).
— Также рекомендуем «Стеноз привратника. Саркома и полипоз желудка.»
Оглавление темы «Диагностика боли в животе.»:
1. Боли в животе. Причины болей в животе.
2. Болезни желудка. Острый гастрит. Характер болей при гастрите.
3. Признаки рака желудка. Диагностика рака желудка.
4. Проба Уффельмана. Проба Пальмера. Мелена. Кровавая рвота.
5. Лабораторные методы диагностики язвы. Рентгенологические признаки язвы желудка.
6. Рак желудка. Дифференциальная диагностика рака и язвы желудка.
7. Стеноз привратника. Саркома и полипоз желудка.
8. Вторичные формы гастрита. Болезни оперированного желудка.
9. Желчная колика. Причины и диагностика желчной колики.
10. Холецистит. Причины и диагностика холецистита.
При дифференциальной диагностике рака желудка должны быть исключены предраковые заболевания. К ним относятся хронический атрофический гастрит, полип желудка, язва желудка. Симптомы рака желудка в ранних стадиях болезни очень напоминают проявления перечисленных заболеваний. Из других болезней, с которыми следует проводить дифференциальную диагностику рака желудка, следует указать туберкулез, сифилис. Для правильного распознавания большое значение имеет правильно собранный анамнез болезни, обследование не только ЖКТ, но и других органов.
Туберкулез желудка возникает при наличии туберкулезного процесса в легких при постоянном заглатывании мокроты с туберкулезными микобактериями, при гематогенной или лимфогенной диссеминации процесса. Проявляется туберкулез желудка в виде язвенной формы, солитарной распадающейся гранулемы и гиперпластического процесса, склонного к стенозированию. При локализации в области привратника наблюдается соответствующая клиническая картина. Симптомов, патогномоничных для туберкулеза желудка, не существует. Активный туберкулезный процесс в легких, лихорадка, наличие микобактерий туберкулеза в мокроте и промывных водах, положительные кожные аллергические реакции могут вызвать у врача подозрение на туберкулезный процесс, но только при полной уверенности в отсутствии ракового поражения желудка. Сочетание туберкулеза легких и рака желудка — довольно частое явление. Дифференциальную диагностику рака желудка в большинстве случаев только после операции и гистологического исследования удаленного препарата. Последующее лечение больного обязан проводить врач-фтизиатр.
Сифилис желудка среди других висцеральных форм заболевания встречается относительно редко. В желудке встречается в виде хронического сифилитического гастрита и одиночных или множественных гумм. Гуммы бывают различной величины и формы — от горошины до занимающих почти весь желудок, иногда имеют вид инфильтрата. В ряде случаев с изъязвлением наблюдается и фиброзно-склеротическая форма, называемая иногда сифилитическим пластическим гастритом, аналогичным раковому по своим клиническим проявлениям. Желудок в этом случае превращается в узкую короткую и ригидную трубку. Сифилитическое поражение желудка с одновременным гуммозным поражением печени может симулировать рак желудка с метастазами в печень.
Несмотря на общность клинических проявлений рака желудка и сифилитического поражения его, последнее имеет ряд характерных особенностей: преобладание у лиц мужского пола, развитие заболевания в более молодом возрасте, специфические особенности анамнеза, медленное нарастание желудочных расстройств (в среднем в течение 2 лет). Специфические серологические реакции на сифилис, детальное обследование, несоответствие между рентгенологической картиной обширного поражения желудка и общим удовлетворительным состоянием больного и, наконец, данные гастроскопии с биопсией в ряде случаев позволяют провести дифференциальную диагностику с раком желудка и установить правильный диагноз. В таких случаях целесообразно проводить специфическое противосифилитическое лечение. Дальнейшая тактика лечения строго индивидуальна. Если же у больного, страдающего сифилисом, появляются симптомы, указывающие на поражение желудка, он должен быть немедленно обследован. При наличии язвы или рака желудка показано оперативное лечение.
Пернициозная анемия сопровождается ахлоргидрией и желудочными расстройствами, что служит поводом для подозрения на рак желудка. Тщательное рентгенологическое и эндоскопическое обследование с биопсией позволяет отвергнуть подозрение и провести дифференциальную диагностику с раком желудка. Подтверждением диагноза служит тщательный анализ крови.
Дифференциальную диагностику рака желудка в кардиальном отделе следует проводить с кардиоспазмом (ахалазия). В основе ахалазии лежит нарушение координации нормального рефлекса раскрытия кардии — сфинктер кардии не расслабляется при подходе к нему перистальтической волны, продвигающей пищевой комок. Для кардиоспазма характерен более молодой возраст больных (20—40 лет), признаки непроходимости возникают внезапно — «парадоксальная дисфагия» (одинаково плохо проходит как твердая, так и жидкая пища). Отмечается связь и зависимость обострений заболевания с психическими и нервными переживаниями. Острое начало отмечено у 32% больных, у остальных — перемежающееся течение: периоды обострения чередуются с периодами улучшения. Регургитация появляется сразу или спустя 1— 24 часа независимо от положения больного. Как правило, боль выражена нерезко, но иногда проявляется в виде кризов. Довольно часты тошнота, рвота. Больные резко худеют. Рак сопровождается ахалазией у 3—7% больных.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Злокачественная опухоль желудка стоит на втором месте среди самых распространенных раковых заболеваний во всем мире. С помощью современных методов проводится ранняя диагностика рака желудка, что крайне важно для максимальной результативности лечебных мероприятий.
Как диагностировать рак желудка?
Прежде чем возникает злокачественная опухоль желудка, у пациента зачастую наблюдается так называемое предраковое состояние. Для него характерны дисплазия и метаплазия слизистого желудочного эпителия на фона язвенной болезни, атрофического или хронического гастритов.
Затем, после предраковой стадии, развитие раковых клеток происходит очень быстро.
Ранний рак увеличивается в размерах в два раза в течение двух-пяти лет! Разрастание злокачественного новообразования вдвое в его уже распространившейся форме происходит по времени от двух до двенадцати месяцев!
При такой ситуации ранняя диагностика рака желудка является жизненно необходимой, поскольку явно выраженные симптомы злокачественной опухоли проявляются весьма поздно.
Для своевременной и максимально точной постановки диагноза используют следующие методы диагностики рака желудка:
- Компьютерную томографию.
- Магнитно-резонансный метод исследования.
- Фиброгастроскопию.
- Рентген.
- УЗИ органов брюшной полости.
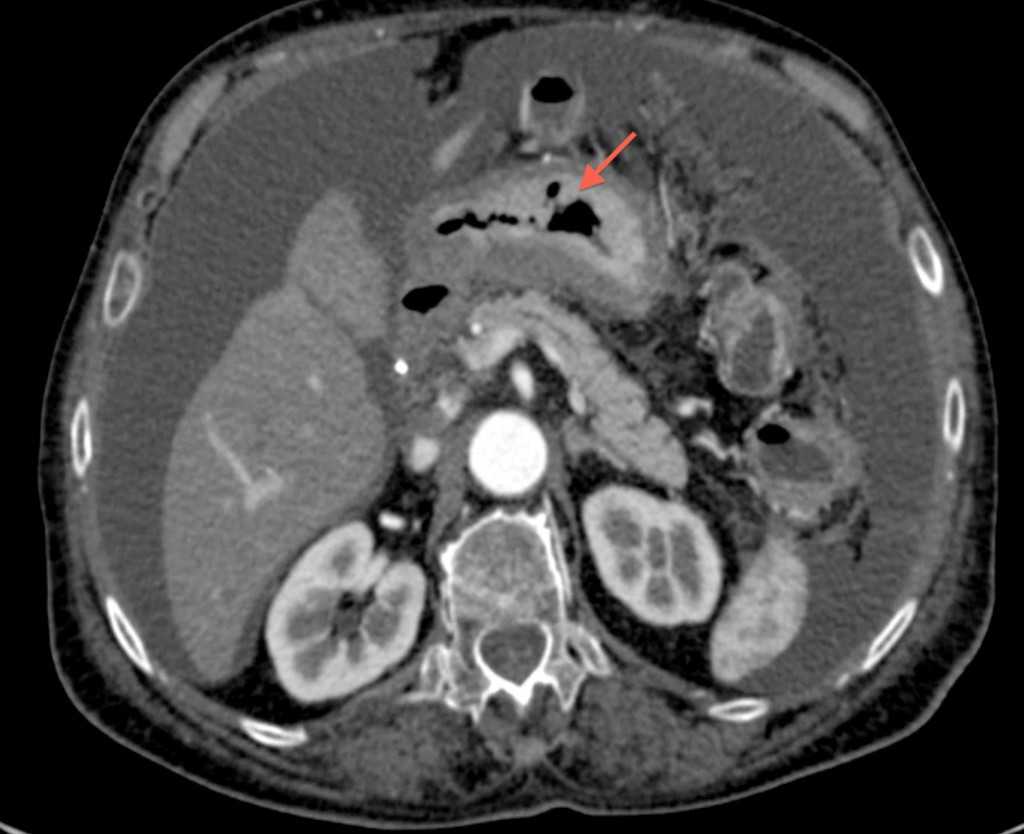
КТ-диагностика оценивает толщину стенки желудка. На её основании можно определить стадию опухолевого поражения, поскольку признаки существующих 4-х стадий рака желудка базируются, в том числе, на наличии и размере утолщения желудочной стенки.
Для более адекватной оценки данного показателя компьютерная томография желудка делается с внутривенным введением контрастного вещества. При этом в артериальной фазе исследование показывает зоны с низкой плотностью тканей, в которых есть некрозы или очаги ишемии. КТ-исследование позволяет распознать опухолевой инфильтрат и нарушенную эластичность желудочной стенки.
Так выглядит рак желудка на КТ:
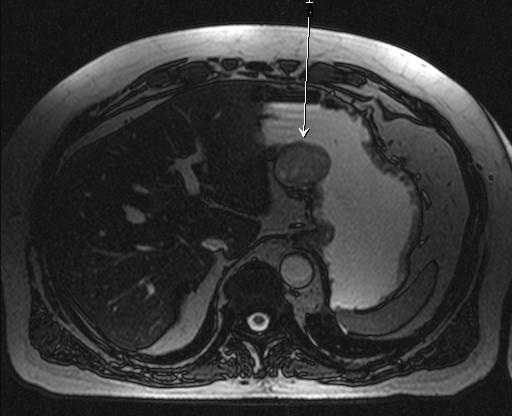
Благодаря МРТ-обследованию, можно выявить метастазирование желудочной опухоли в лимфатические узлы. Изображения, которые получают специалисты с помощью МРТ-диагностики, не показывают доброкачественные, не пораженные раком лимфоузлы, поскольку чувствительность метода не выделяет их из окружающих тканей. Тем более действенным оказывается данное обследование для выявления пораженных раком лимфоузлов.
Так выглядит рак желудка на МРТ:
Одним из наиболее достоверных исследований является фэгдс желудка.
Проводится фиброгастроскопия с помощью эндоскопа, представляющего собой тонкую, длинную трубку с объективом и лампочкой на конце. Эндоскоп вводится пациенту через рот и пищевод прямо в полость желудка. Благодаря гибкости трубки эндоскопа, желудок изнутри врач может осмотреть во всех направлениях.
Кроме досконального осмотра, эндоскопический инструмент позволяет взять для детального изучения на клеточном уровне образцы тканей.
Также аппаратура для эндоскопии желудка дает возможность увеличить изображение изучаемых тканей в несколько десятков раз, сохранить его в памяти компьютера, записать, при необходимости, на видео или зафиксировать в виде фотографии.
В результате фиброгастроскопического исследования врач может визуально оценить наличие и месторасположение опухолевого образования, его величину!
Само исследование представляет собой безопасную процедуру и не сопровождается для пациента болезненными ощущениями.
Рентгенография желудка является важным диагностическим методом, 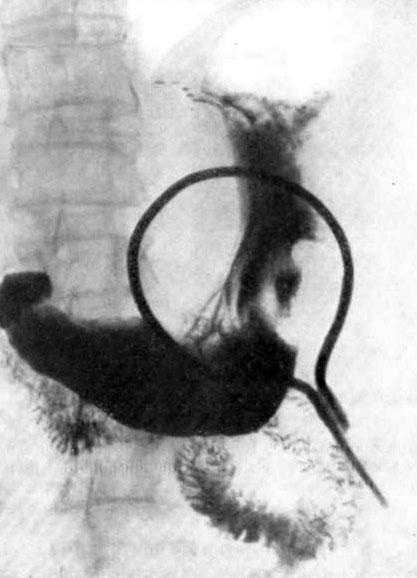 дополняющим эндоскопическое обследование.
дополняющим эндоскопическое обследование.
С помощью рентгена уточняются границы и размеры пораженного опухолью участка!
Также при раке желудка рентген позволяет оценить, затронула ли опухоль 12-ти перстную кишку и пищевод, сужается ли желудок под воздействием рака.
Проведение лучевой диагностики рака желудка с использованием контрастного вещества делает наглядным прохождение пищи через пищеварительную систему и помогает определить степень опухолевого поражения.
Диагностика рака желудка на аппарате УЗИ является также весьма эффективным методом. Ультразвуковое исследование забрюшинного пространства и органов брюшной полости показывает, в каком состоянии находятся у пациента лимфатические узлы, печень, почки, поджелудочная железа и селезёнка.
УЗИ дает возможность распознать, не затронуло ли раковое поражение эти органы,  перейдя на них из желудка.
перейдя на них из желудка.
Кроме вышеперечисленных обследований, при раке желудка диагностическая программа включает следующие мероприятия:
- Анализы на рак желудка – крови, мочи, кала.
- Забор анализа на биопсию.
- Пальпацию врачом области желудка.
- Консультацию хирурга-онколога.
Чтобы качественно и результативно пропальпировать пациента, необходимо несколько раз изменять положение его тела!
Развернутый анализ крови помогает понять, в каком состоянии в целом находится организм пациента. Также при раке желудка в крови обнаруживаются присущие заболеванию химические соединения – так называемые маркеры.
Читайте также: Первые признаки и симптомы рака желудка – как вовремя распознать рак желудка?
Дифференциальная диагностика рака желудка
Исследование дифференциальная диагностика рака желудка нацелено на то, чтобы исключить заболевания, относящиеся к категории предраковых, поскольку их основные симптомы очень схожи с симптоматикой развития злокачественной опухоли.
К таким болезням относятся:
- Язвенная болезнь желудка.
- Полипы желудка.
- Хронический гастрит атрофического характера.
В частности, для дифференциальной диагностики используется анализ кала на скрытую кровь. Если данный анализ показывает положительный результат, можно уверенно говорить об отсутствии язвенной болезни желудка, при которой элементов крови в кале наблюдаться не будет.
Также дифференциальную диагностику нужно проводить по поводу сифилиса и туберкулёза.
Сифилис желудка, если встречается (что бывает нечасто), проявляется, как хронический сифилитический гастрит, либо как характерные для сифилиса гуммы. Гуммы наблюдаются в виде инфильтратов, могут быть разных размеров и форм, одиночные или во множественном числе.
Для сифилитического гастрита типичны язвы, а также превращение желудка в узкий, короткий канал.
Если у пациента имеется туберкулез легких, он находится в группе риска по заболеванию туберкулезом желудка, поскольку, когда больной проглатывает собственную мокроту, туберкулезная палочка регулярно попадает в желудочную среду. Ярко выраженной клинической картины при туберкулёзе желудка не наблюдается. Иногда могут быть аллергические кожные реакции. Точную картину в этом случае даст только гистологический анализ.
Рак желудка довольно часто сочетается с туберкулёзом лёгких!
Применяемые современные диагностические методы позволяют диагностировать рак желудка на ранней стадии, а также удостовериться в отсутствии раковых новообразований следующих внутренних органов:
- Поджелудочной железы.
- Печени в левой её доле.
- Ободочной поперечной кишки.
- Селезёнки.
- Сальника.