Диета если нет желчного пузыря и камни в протоках

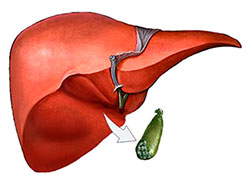
Удаление желчного пузыря или холецистэктомия — операция, которая существенно сказывается на особенностях пищеварения и требует корректировки образа питания. У здорового человека желчь синтезируется печенью и по протокам поступает в желчный пузырь. В нем происходит сгущение или концентрирование желчи. При принятии пищи желчный пузырь выделяет через протоки в двенадцатиперстную кишку количество желчи, требующееся для обеспечения нормального пищеварения.
Холецистэктомия существенно меняет процесс пищеварения. Пузырь удален, и желчь попадает в двенадцатиперстную кишку сразу из печени по внутри- и внепеченочным желчным протокам. В результате в просвет кишки попадает желчь другого состава. Это отрицательно сказывается на перистальтике и приводит к сбоям в пищеварительном процессе. Такая желчь является сравнительно жидкой, она не защищает в должной мере кишечник от микроорганизмов, что приводит к повышенному риску дисбактериоза.
Правила питания после удаления желчного пузыря
Главной целью правильного рациона после удаления желчного пузыря является нормализация желчевыделения и переваривания еды. Чтобы избежать неблагоприятных последствий операции, необходимо скорректировать режим приема пищи и сам рацион.

- Более частый прием пищи (4-5 раз в сутки) уменьшает нагрузку на пищеварительную систему.
- Значительное уменьшение приема жирной пищи после холецистэктомии призвано предотвратить спазм привратника желудка и сфинктера Одди и развитие симптомов: горечи в ротовой полости, подташнивания, дискомфорта в правом подреберье, боли в подреберьях.
- Люди с удаленным желчным пузырем должны есть преимущественно нежирные виды продуктов, приготовленные без жарки. Белковая и растительная пища, приготовленная на пару и при помощи отваривания или запекания, является основой рациона людей, перенесших холецистэктомию. На этих принципах лечебного питания основана реабилитация пациентов после холецистэктомии. Не пугайтесь: это здоровое питание, которого должны в целом придерживаться все люди!
Несоблюдение диеты — последствия
После удаления желчного пузыря выделяемой желчи хватает для переваривания существенно меньшего объема пищи, поэтому переедание может иметь неприятные последствия. Несоблюдение режима питания, предписанного врачом после проведения холецистэктомии, чревато присоединением других проблем желудочно-кишечного тракта (нарушение функции кишечника, желудка, пищевода, поджелудочной железы и пр.) разнообразными осложнениями: колитом, холангитом, эзофагитом, дуоденитом и другими заболеваниями. Лечебное питание особенно значимо для пациентов, перенесших холецистэктомию в связи с калькулезным холециститом.
Неправильное питание, значительное потребление жареной и богатой животными жирами пищи могут привести к повторному образованию желчных камней уже в протоках.
Диета в стационаре
Продолжительность пребывания в стационаре во многом определяется технологией выполнения холецистэктомии. Золотым стандартом в лечении холецистита является лапароскопическая холецистэктомия. Этот вид операции выгодно отличает минимальное травмирование и укороченное пребывание в стационаре (обычно 1-3 дня). После лапароскопии восстановление пациента происходит сравнительно быстро и безболезненно, а диета как в стационаре, так и в последующие недели является менее консервативной.

К сожалению, лапароскопическая холецистэктомия не всегда может быть проведена из-за особенностей течения заболевания и индивидуальных особенностей анатомического строения желчного пузыря и протоков. По этой причине врач вынужден прибегать к открытой (лапаротомической) холецистэктомии. В зависимости от степени инвазивности операции сроки пребывания в стационаре могут увеличиваться (5-10 суток и более). Повышенная инвазивность этого подхода к удалению желчного пузыря приводит к более значительным ограничениям в режиме питания в первые недели после операции.
После лапароскопической холецистэктомии пациент проводит 2 часа в отделении интенсивной терапии, восстанавливаюсь после наркоза. Затем его переводят в условия палаты, где проводится надлежащая послеоперационная терапия. Первые 5 часов пациенту запрещено подниматься с кровати и пить. Начиная с утра следующего дня разрешено пить простую воду маленькими порциями (до 2 глотков каждые 15 минут). Вставать можно примерно через 5 часов после операции. Это допустимо делать только при отсутствии слабости и головокружения. Первые попытки подъема необходимо предпринимать только в присутствии медсестры.
Начиная со следующего дня пациенту можно перемещаться по палате и начать принимать пищу. Допустимо употребление только жидкой пищи (овсянка, кефир, диетический суп). Постепенно пациент возвращается к обычному режиму приема жидкости — это важно для разбавления желчи. Первую неделю после операции важно полностью исключить употребление следующих продуктов и напитков:

- крепкий чай
- кофе
- алкоголь
- сладкие напитки
- сладости
- шоколад
- жареные блюда
- жирная пища
- копченое, острое, соленое, маринованное.
В питании пациента в стационаре присутствуют разнообразные маложирные кисломолочные продукты: йогурт, творог, кефир, простокваша. Также в рацион постепенно вводятся гречневая и овсяная каша на воде, пюре из картофеля, перетертая вареная нежирная говядина, измельченное белое мясо курицы, морковное суфле, блюда из свеклы, постные супы, бананы и запеченные яблоки.
Диета в первую неделю после выписки из стационара
Обычно после лапароскопической холецистэктомии пациент выписывается уже на 1-3 сутки. В домашних условиях необходимо организовать правильное питание с учетом рекомендаций, данных при выписке. Пища должна приниматься небольшими порциями, 6-7 раз в день. Приемы пищи желательно выстроить в определенный график, это снизит нагрузку на пищеварительный тракт. Последний прием пищи должен быть не менее, чем за 2 часа до отхода ко сну.

Для нормализации пищеварения необходимо обеспечить обильное питье на протяжении всего дня (общее потребление жидкости — 1,5 литра). Оптимальным питьем являются стерилизованные некислые соки с мякотью, отвар шиповника и минеральная вода, марку который лучше согласовать с врачом.
В первую неделю после выписки из стационара необходимо придерживаться лечебной диеты «Стол №1» и избегать свежих овощей и ягод, ржаного хлеба, так как эти продукты усиливают желчеотделение. Основной акцент в питании делается на протертых мясных, рыбных и овощных блюдах, приготовленных на пару. Еда не должна быть горячей или холодной.
Примеры блюд, которые можно употреблять в этот период:
- куриный рулет, приготовленный на пару
- молочный суп
- мясное суфле на пару
- творожная запеканка
- белковый паровой омлет
- маложирный йогурт или кефир
- гречневая или овсяная каша
- адыгейский сыр
Первые дни после операции по удалению желчного пузыря диета является максимально ограниченной и консервативной. На 5-7-е сутки — плавный переход между хирургическими диетами 1а и 1б (иногда называют 0б и 0в). Примерное меню на один день для хирургических диет 1а и 1б приведено ниже.
Примерное меню на один день для хирургической диеты 1а
- 1-й завтрак: белковый омлет из 2 яиц на пару, 200 г измельченной жидковатой овсянки с добавлением молока и 5 г сливочного масла и чай с лимонным соком.
- 2-й завтрак: творог с нулевой жирностью и 100 г шиповникового отвара.
- Обед: 50 г суфле из вареного мяса на пару, 200 г слизистого супа на манке, 100 г шиповникового отвара и 150 г молочного крема.
- Ужин: 200 г измельченной жидковатой гречневой каши с 5 г сливочного масла, паровое суфле из вареной рыбы и чай с лимонным соком.
- Завершающая еда: 100 г шиповникового отвара и 150 г фруктовое желе.
- Общая суточная доза: 40 г сахара, 20 г сливочного масла.
Примерное меню на один день для хирургической диеты 1б

- 1-й завтрак: 200 г молочной каши из риса с 5 г масла, паровой омлет из белков яиц, сладкий чай с лимонным соком.
- 2-й завтрак: 100 г измельченных печеных яблок, 120 г измельченного творога с добавлением сливок, 180 г шиповникового отвара.
- Обед: 100 г котлет из мяса на пару, 300 г кремового супа с овощами, 200 г пюре из картошки, 150 г желе из фруктов.
- Полдник: 180 г сока из фруктов, 150 г измельченной отварной курицы.
- Ужин: 200 г измельченной молочной геркулесовой каши с 5 г масла, 100 г суфле на пару из отварной рыбы, чай с 50 г молока.
- Завершающая еда: 180 г кефира.
- Общая суточная доза: 60 г сахара, 20 г сливочного масла, 100 г белых сухарей.
Диета в первый месяц (2-4 недели после операции)
Первый месяц после операции особо важен для восстановления нормальной работы пищеварительного тракта пациента и улучшения общего самочувствия. Именно этот отрезок времени является ключевым для нормализации пищеварительных функций организма. Поэтому на его протяжении необходимо тщательно соблюдать рекомендации, предписанные врачом. Таковые включают не только требования к организации питания, но и комплекс мер по обеспечению надлежащей физической нагрузки, медикаментозной терапии и уходу за ранами.
После проведения лапароскопической холецистэктомии соблюдение диеты обычно необходимо на протяжении 1 месяца. Затем по согласованию с гастроэнтерологом могут быть сделаны послабления в диете, расширен спектр употребляемых продуктов, сняты ограничения в питании.
При открытой полостной холецистэктомии период жестких ограничений в питании продолжительнее, чем при холецистэктомии. Независимо от типа проведенной операции на протяжении первого месяца рекомендуется исключить из питания:
- жареную пищу
- жирные продукты
- острую и пряную пищу
- копчености
- алкоголь.

Также в этот период рекомендовано полностью отказаться от табакокурения, так как оно замедляет послеоперационное восстановление организма. Блюда должны быть немного теплыми, необходимо избегать холодной или горячей пищи. Требуется регулярное питание 4–6 раз в день, еду желательно принимать примерно в одно и то же время. Введение новых продуктов в рацион необходимо осуществлять постепенно, внимательно прислушиваться к реакции организма и при необходимости консультироваться у гастроэнтеролога.
Со второй недели при отсутствии осложнений применяют диету 5а. Это разновидность диеты 5, характеризующаяся пониженным химическим и механическим воздействием на пищеварительный тракт, это делает ее предпочтительной после холецистэктомии. Это диета является весьма щадящей — все продукты варят или готовят на пару. Меню диеты 5а основано на отварных рыбе и мясе, котлетах на пару, белковых омлетах, овощных супах, паровых пудингах с творогом, пюре из картошки, киселе из фруктов, измельченных кашах на молоке, тушеных овощах.
В случае плохого перенесения диеты 5а (вздутие живота, поносы, боли в подреберье) может быть назначена диета 5щ, характеризующаяся еще большей деликатностью в отношении пищеварительной системы.
Пример меню:
- Первый завтрак: полпорции манной каши на молоке, чай, 110 г парового омлета из белков яиц.
- Второй завтрак: шиповниковый отвар, 100 г свежего пресного творога.
- Обед: 100 г парового суфле из отварного мяса, полпорции протертого супа с овощами и овсянкой, 100 г желе из фруктов, 100 г пюре из моркови.
- Полдник: 100 г запеченых яблок.
- Ужин: полпорции пюре из картофеля, вареная рыба, чай.
- Завершающая еда: кисель или кефир.
- Общая суточная доза: 200 г белого хлеба, 30 г сахара.
В питании не должны присутствовать острые приправы, запрещены любые копченые и острые продукты. Еда принимается в теплом виде, необходимо избегать холодных и горячих блюд.
Диета через один месяц после операции
Людям, прошедшим через холецистэктомию, рекомендовано придерживаться основного варианта диеты 5 в течение 1-1,5 лет после операции. После этого возможно послабление, например переход на диету номер 15, однако требуется индивидуальный подход и консультация гастроэнтеролога. Под особым контролем необходимо держать употребление сладостей, животных жиров, яиц, молока.
В случае возникновения сбоев в работе пищеварительной системы требуется пересмотр рациона с помощью лечащего врача. В отдельных случаях возможен возврат на диету 5, 5а или 5щ. Для улучшения процессов пищеварения лечащий врач может порекомендовать использование ферментных препаратов, например мезим-форте или фестала.
Существует ряд правил, которых следует придерживаться на протяжении всей жизни людям, перенесшим холецистэктомию:
- Необходимо есть 4-5 раз в день, избегать больших перерывов между приемами пищи. Желательно приучить себя употреблять пищу примерно в одно время.
- Порции должны быть небольшими, чтобы разбавленная желчь могла справиться с поступающей едой.
- Следует полностью исключить тугоплавкие животные жиры: свиной, говяжий и бараний.
- Основными способами приготовления пищи должны быть варка, тушение и готовка на пару.
- Показано обильное питье 1,5–2 л в день.
- Для избегания дисбактериоза в двенадцатиперстной кишке, обусловленного отсутствием желчного пузыря, желательно регулярное употребление кисломолочных пробиотиков. Исключение сладостей также позволяет бороться с дисбактериозом.
- При усилении диареи помогает исключения кофе, чая и других кофеиносодержащих напитков.
Ниже приведены списки продуктов, разрешенных и запрещенных к употреблению после холецистэктомии.
Список разрешенных продуктов:

- тушеные овощи и овощные пюре
- котлеты и фрикадельки на пару
- отварное постное мясо (курица, индейка, кролик, нежирная говядина)
- вареная колбаса
- рыба
- супы из овощей
- нежирные щи
- салаты из овощей и фруктов
- винегрет
- цельное молоко
- кисломолочные продукты
- соки
- растительные жиры
- немного сливочного масла.
Список запрещенных продуктов:
- жирные виды птицы (гусь, утка)
- баранина, свинина, другие жирные виды мяса
- острые приправы
- алкоголь
- какао
- маринады
- копченая, жареная и соленая пища
- сдоба
- сладости
- подслащенные газированные напитки.
Рецепты
Предлагаем несколько рецептов, которые можно употреблять по прошествии 2 месяцев с момента проведения холецистэктомии.
- Морковный салат с медом и изюмом. Натереть 100 г свежей очищенной, натереть, добавить 10 г промытого изюма, поместить в салатник, залить 15 г меда, украсить кусочками лимона.
- Фруктовый салат. Вымыть и очистить от кожуры фрукты (30 г киви, 50 г яблока, 30 г банана, 30 г клубники, 30 г мандаринов). Фрукты нарезать, положить в салатник, заправить 20 граммами 10% сметаны.
- Суп из гречки на молоке. Промыть 30 г гречневой крупы, залить 300 мл горячей воды, вскипятить, посолить, добавить 250 мл горячего молока, 2 г сахара и довести до готовности. Добавить 5 г сливочного масла.
- Отварной морской окунь. Около 100 грамм окуня очистить, помыть, разрезать на небольшие куски и сварить в подсоленной воде. Добавить 5 г зелени петрушки и 10 г нашинкованной моркови.
- Паровая пикша со сливочным маслом. Примерно 100 г пикши очистить, промыть и приготовить на пару. Полить 5 г растопленного масла и посыпать 5 г укропа.
- Маложирный творог с брусникой и сметаной. Около 100 г маложирного творога растереть, полить 20 г 10% сметаны и посыпать 30 г брусники с сахаром.
- Отварная брюссельская капуста. Около 250 г кончиков брюссельской капусты промыть и отварить в слегка подсоленной воде. Перед употреблением полить 10 г сливочного масла.
К кому можно обратиться за наблюдением после холецистэктомии
Записаться на консультацию к гастроэнтерологу
Администратор перезвонит в течение 15 минут, поможет подобрать врача и удобное время для приема
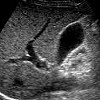
Осложнением ЖКБ (желчнокаменной болезни) является холедохолитиаз, или камни в желчных протоках. Они проявляются как первичная патология (самостоятельное образование холециститных уплотнений), так и побочный результат основного заболевания. Конкременты в желчевыводящих путях – часто встречающееся явление. Диагностируются у каждого шестого человека в возрасте от 40 до 60 лет. Возникают камни в протоке в силу миграции, воспаления или образования спаек. Длительное течение приводит к негативным деструктивным процессам – язве, прободению, разрывам.
Основные причины
В желчные протоки камни попадают из пузыря (в 80% случаев). Перемещение конкрементов происходит из-за нарушенной сократительной функции органа. Давление утолщенных стенок в прямом смысле выталкивает камни в желчевыводящие пути. Маленький размер отложения увеличивает вероятность его попадания в проток. Это главные причины холедохолитиаза.
В самом холедохе образование камней происходит в 15-20% случаях желчнокаменной болезни. Их формирование обусловлено воспалительными процессами, паразитарными заражениями (гельминтозами), механическими повреждениями во время эндоскопических процедур или хирургическим вмешательством. Разрастание соединительной ткани в протоках способствует образованию спаек, которые в свою очередь задерживают прохождение билиарного сладжа. Осадок накапливается, уплотняется и шлифуется – классическая схема образования конкрементов.
В процессе миграции камней из пузыря в проходы стенки органа раздражаются, появляются отек, воспалительный очаг. Пока конкременты маленькие и повреждение тканей незначительно, твердые субстанции могут самостоятельно выходить в двенадцатиперстную кишку.
По мере роста камней, прогрессирования воспалительных процессов и разрастания спаек происходит полная или частичная закупорка желчевыводящих путей. В результате холедох аномально расширяется над пробкой, желчь застаивается, появляются абсцессы и гнойные папулы. В тяжелой стадии камни в протоках вызывают прободение желчных проходов, полное отключение циркуляции биологической жидкости.
Симптомы камней в протоках
В 20% случаев камень в протоке никак себя не проявляет, не вызывает увеличения объема желчи и дискомфорта. Такое возможно при небольшом размере конкремента, который не мешает оттоку жидкости. Патологические проявления начинаются после полной или частичной закупорки протока. В острой форме симптомы камней в желчных протоках усугубляются отечностью тканей в отдаленных отделах пузыря и сосочков двенадцатиперстной кишки.
Клинические признаки яркие, позволяют с высокой степенью точности диагностировать эту форму осложнения желчнокаменной болезни. Комплекс симптомов состоит из:
- интенсивных болей в области брюшины;
- повышенной общей температуры тела;
- озноба, лихорадки в ночное время суток;
- обесцвечивания кала с большим содержанием жира;
- темной, мутной мочи.
Больные отмечают, что после болевого приступа у них живот пучит, а также появляются метеоризм, горькая отрыжка. В тяжелых случаях возникает рефлекторная рвота, которая не приносит облегчения, болезненность в правом подреберье. Как только камень в протоке желчного пузыря меняет положение, все симптомы самоустраняются.
Окрашивание кожи и слизистых оболочек в желтый цвет – типичный признак болезни, проявляется в случае длительной закупорки проходов. Если приступ длится менее 2-3 часов, механическая желтуха не успевает развиться. Но уровень билирубина незначительно повышается. В случае блокирования протоки камнем более чем на сутки симптомы становятся специфическими. Живот мягкий, боли проходят полностью, в правом боку ощущается дискомфорт.
Полная закупорка просвета протока приводит к усугублению симптоматики. Нарушается гомеостаз, свертывание крови, появляются гематомы в местах повреждений кожных покровов, сыпь. Накопление желтого пигмента в коже провоцирует зуд. Нарушается процесс пищеварения, который проявляется неустойчивым стулом, тошнотой, рвотой.
Методы обследования
Камни в протоках желчного пузыря диагностируются путем проведения лабораторных, инструментальных, оперативных исследований. Первый этап – сбор анамнеза и визуальный осмотр пациента. Выясняются время появления симптомов, развитие болезни, сопутствующие заболевания, образ жизни.
На основании первичных данных сдаются анализы крови, мочи и кала. Если камень в желчном протоке присутствует, билирубин и холестерин в крови имеют повышенный уровень. Но часто показатели биохимического анализа остаются в норме. Миграция конкрементов определяет состав биологического материала. Если в момент забора камни эвакуируются из холедоха, лабораторные исследования не выявят аномалий.
В обязательном порядке назначается УЗИ желчного пузыря и печени. Это позволяет обнаружить анатомические изменения в проходах, застой желчи, конкременты в просветах холедоха.
Если результаты исследования смазаны или вызывают сомнения лечащего врача, дополнительно назначается эндоскопическая ретроградная холангиопанкреатография. Преимущество метода заключается в одновременной диагностике и удалении камней.
Для уточнения диагноза ЖКБ, осложненной холедохолитиазом (камень в желчном протоке), применяется печеночная холангиография. В сложных случаях проводят МР-холедохопанкреатографию. КТ желчевыводящих путей используется редко в силу низкой информативности для данной патологии.
Методы лечения
Терапия камней в желчных протоках преследует сразу несколько целей – восстановить метаболические процессы, стабилизировать циркуляцию желчи, привести к природным показателям состав и предупредить образование конкрементов.
Медикаментозная терапия
Традиционное лечение камня в желчном протоке без операции является скорее поддерживающим методом, чем основным. Фармакологические средства назначаются для снятия первичной симптоматики – боли и воспаления, так называемая скорая помощь при камнях. Медикаментозный курс состоит из комплекса препаратов:
- антацидная группа – для понижения кислотности в ЖКТ;
- ферменты для пищеварения;
- нитроглицерин для восстановления сократительной функции оттока желчи;
- антибиотики для устранения воспалений, причиной которых является микроб или грибок;
- анестетики и спазмолитики для снятия сильных схваткообразных болей, при которых состояние больного оценивается как тяжелое.
Медикаменты не удаляют камни – об этом следует помнить при покупке широко рекламируемых препаратов.
Лапароскопия
Современный малоинвазивный метод, при котором операция на желчном пузыре проводится через проколы брюшной полости (как правило, 4 отверстия диаметром не более 1,5 см). Главным преимуществом лапароскопии является большой обзор для врача.
Хирургическое вмешательство осуществляется специальными инструментами, которые выводят визуальную картинку внутренних органов на монитор с увеличением до 40 раз. Это сравнимо с проведением пластических операций под микроскопом. Даже очень мелкие камни в желчном протоке становятся доступны для удаления лапароскопией.
Холедохотомия
Операцию применяют, когда камни в протоке желчного пузыря намного превышают размер прохода и могут не только полностью отключить орган, но и спровоцировать разрыв тканей. В 30% случаев холедохотомию проводят в рамках холецистэктомии для исключения развития опухолей, в том числе злокачественных.
Несмотря на высокую частотность подобного хирургического вмешательства, показания к нему имеют спорный вопрос. Вмешательство на фоне сомнительной диагностики расценивается как грубейшая врачебная ошибка.
Полный отказ – упущение возможности сохранить функциональность желчного пузыря. Поэтому в современной гастроэнтерологии холедохотомия проводится только после дифференцированной диагностики и когда альтернативное лечение не принесло ожидаемых результатов.
Вскрытие желчных протоков осуществляется путем рассечения кожных покровов брюшной полости. Кюреткой удаляются все камни, проводится тест на проходимость соска двенадцатиперстной кишки для предупреждения отмирания тканей. Не менее чем на 14 дней устанавливается дренаж для отвода желчи из организма.
Ультразвуковая терапия
Лечение относится к физиотерапевтическим процедурам. Камни разбиваются посредством ударно-звуковой волны. Раздробленные в песок конкременты выводятся естественным путем через кишечник и лимфатическую систему. Длительность неинвазивной операции составляет 30-40 минут, количество сеансов определяется лечащим врачом по результатам контрольной диагностики. Эффективность оценивается через 6 месяцев. Если произошел рецидив, больному показан повторный сеанс.
Контактная литотрипсия
Это операция в случае, когда обнаружены камни в протоках после удаления желчного пузыря. На сегодняшний день является самым эффективным методом для дробления конкрементов. Твердоимпульсный гольмиевый лазер воздействует непосредственно на образования при помощи аппарата, введенного через разрезы в брюшной полости.
Процедура длится не более получаса, реабилитационный период – 10-14 дней. В течение двух месяцев проводится еженедельный мониторинг для выявления рецидивов.
Оперативное удаление камней в протоках
Классическая хирургическая операция показана, когда камни в желчном протоке невозможно удалить малоинвазивным эндоскопическим способом. Операция сочетается с холедохотомией или полным удалением придаточного органа. Показаниями является рецидив холедохолитиаза с образованием множественных камней.
Народная медицина
Домашние способы лечения не могут способствовать рассасыванию камней. Но помогают предупредить их рост путем нормализации состава желчи, уменьшения уровня холестерина и стабилизации циркуляции жидкостей в организме. Регулярное употребление простых и доступных продуктов, отваров, настоек продлевает ремиссию желчнокаменной болезни. Хорошим эффектом обладают:
- лимонная вода – 4 столовых ложки свежевыжатого сока лимона развести в 250 мл кипяченой воды. Пить натощак каждое утро;
- овощной сок – отжать 1 свеклу, 4 моркови, 1 огурец. Употреблять 2 раза в день в течение 14 дней;
- яблочный уксус – 1 столовую ложку уксуса развести в 250 мл яблочного сока (можно консервированного). Применять в период возникновения болевого симптома.
Для облегчения состояния также применяют чай из перечной мяты, отвары лекарственных трав, настойку корня одуванчика.
Профилактика камнеобразования
При высоком риске образования конкрементов в протоках желчного пузыря (генетическая предрасположенность, ожирение, малоподвижный образ жизни) необходимо принимать безотлагательные меры по предупреждению опасного заболевания:
- регулярно очищать организм при помощи лечебной диеты №5;
- полностью пересмотреть режим питания, исключив продукты с большим содержанием жиров;
- приемы пищи раздробить на маленькие порции;
- привести вес к нормальным физиологическим показателям;
- своевременно и тщательно пролечивать все заболевания, особенно сезонные.
Сохранить природную функциональность ЖКТ, избежать длительной терапии, предупредить развитие нарушений в организме по силам каждому человеку. Тело постоянно дает подсказки о своем состоянии. Проявить внимание, не игнорировать первичные симптомы – единственное условие для снижения риска опасных патологий.