Что такое tumor желчного пузыря
Доброкачественные опухоли желчного пузыряК доброкачественным опухолям желчного пузыря, встречающимся редко, относятся папилломы, аденомы, аденомиомы, фиброаденомы, цистаденомы, миомы, миксомы и др. Среди них более часто встречаются папилломы. Они бывают множественными и образуют даже диффузный папнлломатоэ желчного пузыря. Доброкачественные опухоли желчного пузыря могут сочетаться с конкрементами. Клинически они ничем себя не проявляют либо наблюдаются симптомы, характерные для хронического холецистита. При холецистографии мелкие опухоли обычно не выявляются, а более крупные принимают за конкремент, поэтому в большинстве случаев их диагностируют уже во время операции или случайно обнаруживают при патологическом исследовании. Лечение состоит в удалении опухоли. Однако в большинстве случаев производят типичную холецистэктомию, учитывая, что во время операции исключить злокачественное перерождение опухоли не всегда возможно даже при срочном гистологическом исследовании се. При сочетании опухоли с конкрементами или хроническим холециститом удаление желчного пузыря тем более необходимо. Опухоли внепеченочных желчных протоков встречаются еще более редко. К доброкачественным опухолям желчных протоков относят: фибромы, аденомы, нейрофибромы, липомы, миксомы, папилломы, миомы и др. Вначале они не вызывают каких-либо клинических проявлений, но по мере роста, обычно медленного, приводят к сужению просвета протока вплоть до полной закупорки его. При этом возникают боли в правом подреберье, иногда по типу печеночной колики, и обтурационная желтуха, крайне напоминающие клиническую картину при холедохолитиазе. Диагностика доброкачественных опухолей трудна, даже во время oпeрации их приходится дифференцировать с конкрементами и злокачественным новообразованием. В последнем случае характер опухоли иногда удается выяснить только после срочного, а в отдельных случаях и дополнительного планового гистологического исследования. Лечение. Доброкачественные опухоли желчных протоков подлежат удалению в связи с опасностью развития обтурационной желтухи н их злокачественного перерождения. Эту операцию в отдельных случаях приходится сочетать с резекцией небольшого сегмента протока и последующим сшиванием его конец в конец или с наложением билиодигестивного анастомоза.
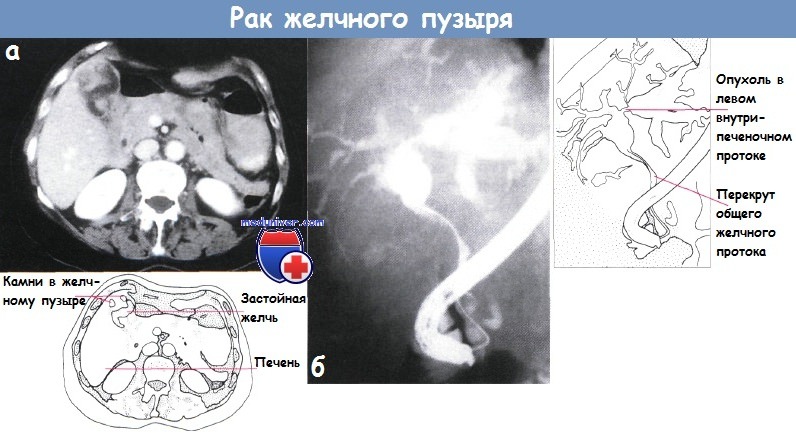
Рак желчного пузыряПервичный рак желчного пузыря составляет от 2 до 8% злокачественных опухолей человека и занимает пятое место среди опухолей желудочно-кишечного тракта. Обычно он поражает лиц в возрасте старше 50 лет. Женщины болеют раком желчного пузыря в 4—5 раз чаще, что объясняется нередким сочетанием его с желчнокаменной болезью, которая у мужчин встречается значительно реже. Однако нельзя говорить о прямой зависимости между этими двумя заболеваниями, так как процент ракового поражения при калькулезном холеинстите невысок, хотя при раке желчного пузыря, как правило, встречаются камни. Рак желчного пузыря локализуется более часто в области дна, реже — шейки желчного пузыря и поверхности, обращенной к печени. По характеру гистологического строения чаще встречаются аденокарцинома, затем скирр, слизистый, солидный, плоскоклеточный и низкодифференцированный рак. Опухоль имеет высокую степень злокачественности, рано метастазирует. обычно по лимфатическим путям. Прежде всего поражаются печень и лимфатические узлы ворот печени, что быстро приводит к развитию обтурацнонной желтухи или сдавлению воротной вены, сопровождающемуся асцитом, гепатомегалии. Рак желчного пузыря, особенно в начальной стадии заболевания, характеризуется бессимптомным течением. Если он развивается на фоне желчнокаменной болезни, то не сопровождается какими-либо патогномоничными признаками. Такие симптомы как интенсивные постоянные боли, пальпируемая бугристая опухоль в правом подреберье, желтуха, снижение массы тела, нарастающая слабость, анемия, позволяющие заподозрить рак желчного пузыря, в большинстве случаев служат проявлениями уже далеко зашедшего внеорганного поражения. Приступообразные боли, значительное повышение температуры тела, озноб, проливной пот для рака желчного пузыря нехарактерны, но могут иметь место при присоединении вторичной инфекции, развитии эмпиемы желчного пузыря, холангита, при сочетании с острым холециститом. В связи с этим В. X. Василенко и И. А. Кикодзе не без основания различают следующие клинические формы первичного рака желчного пузыря: желтушную, «опухолевую», диспепсическую, септическую и «немую». В ряде случаев в клинической картине рака желчного пузыря на первый план выступают симптомы вторичного поражения — прорастания, сдавления опухолью или ее метастазами расположенных рядом органов и тканей, что проявляется симптомами непроходимости желудочно-кишечного тракта, обтурацнонной желтухой, асцитом. Гипохромная анемия, небольшой лейкоцитоз, увеличенная СОЭ, билирубинемия, ахлоргидрия не являются характерными признаками первичного рака желчного пузыря и развиваются обычно в поздней стадии заболевания. Диагностика основывается на данных различных исследований. При дуоденальном зондировании пузырный рефлекс обычно отсутствует. В редких случаях получения порции В в ней имеется большое количество лейкоцитов и слизи, а в мазках, окрашенных по Романовскому — Гимзе, могут быть обнаружены раковые клетки. Рентгенологическое исследование желудочно-кишечного тракта позволяет выявить смешение или сдавление, а также деформацию близлежащих органов, что обычно не является конкретным указанием на поражение желчного пузыря раковой опухолью. При холецистографии в отдельных случаях может определяться дефект наполнения с неровными контурами или деформация тени желчного пузыря. При значительном поражении с вовлечением шейки и пузырного протока желчный пузырь не контрастируется, что, однако, наблюдается иногда и при калькулезном холецистите. Диагностические возможности выделительной холеграфии в большинстве случаев низкие, а при наличии желтухи отрицательные. Сканирование н ультразвуковая биолокация желчного пузыря ввиду отсутствия специфических признаков злокачественного процесса не могут считаться достоверными. Важное диагностическое значение имеет лапароскопия, при которой, помимо визуального исследования, возможно одновременное выполнение чреспеченочной или чреспузырной холангиографии, а также прицельной биопсии со срочным гистологическим исследованием. Кроме того, она позволяет обнаружить метастазы опухоли и избежать необоснованного хирургического вмешательства. Прорастание или метастазирование рака желчного пузыря в печень удастся выявить и с помощью гепатосканирования, ультразвуковой диагностики, а также целиакографии. Таким образом, эти исследования дают возможность определить oпeрабельность опухоли. Во время операции диагностика рака желчного пузыря обычно не представляет трудности, за исключением случаев распространенного экстравезикального поражепия, когда сложно установить первичную локализацию опухоли, а также при поражениях, не выявляемых макроскопически и совершенно неожиданно обнаруживаемых при плановом патоморфологнческом исследовании на фоне острого или хронического воспаления. В связи с этим не лишено оснований предложение производить срочное гистологическое исследование желчного пузыря после холецистэктомии у всех лиц пожилого и старческого возраста. Лечение только хирургическое. Радикальные операции удается выполнить лишь в ранней стадии заболевания, поэтому операбельность составляет около 30%. При локализации ракового процесса в области дна или шейки желчного пузыря вмешательство может быть ограничено холецистэктомией. При поражении стенки, прилежащей к печени, необходима и резекция последней. Если наблюдается прорастание опухоли в печень или солитарный метастаз, производят сегментарную резекцию ее либо гемигепатэктомию, при вовлечении в опухолевый процесс внепеченочных желчных протоков или окружающих органов — их резекцию. Однако целесообразность столь радикальных операций многими хирургами оспаривается. Паллиативные операции выполняют редко. При эмпиемах желчного пузыря производят холецистостомию, при обтурационной желтухе на почве метастаза в ворота печени — реканализацию желчных протоков или наружное транспеченочное дренирование. Прогноз в большинстве случаев плохой даже после радикальных операций. Помимо высокой непосредственной летальности (около 35%), пятилетняя выживаемость не превышает 1%. Несколько лучшие отдаленные результаты наблюдаются при случайном обнаружении рака во время холецистэктомии, производимой по поводу желчнокаменной болезни. Результаты хирургического лечения рака желчного пузыря улучшаются при выполнении операций в более ранние сроки. Это в значительной степени связано с разработкой более совершенных методов исследования рака. Важную роль с точки зрения профилактики и раннего лечения рака желчного пузыря играют своевременные оперативные вмешательства при хроническом калькулезиом холецистите, а также холецистэктомии при сне-мых» камнях, у так называемых носителей желчных камней. Саркомы желчного пузыря встречаются очень редко в виде миосарком, миксохондросарком, меланосарком, лимфосарком и ангиосарком. Гистологически они относятся к веретенообразно-клеточным и полиморфно-клеточным формам с гигантскими клетками. — Также рекомендуем «Рак желчных протоков. Диагностика и лечение рака желчных протоков» Оглавление темы «Болезни желчных путей и поджелудочной железы»: |
Из всех опухолей желчного пузыря наиболее часто встречается рак. В 75% случаев он сочетается с желчнокаменной болезнью либо с холециститом. Любая причина образования желчных камней предрасполагает к возникновению опухоли, которая особенно часто развивается в кальцифицированном (фарфоровом) желчном пузыре.
Морфологически чаще выявляется аденокарцинома, папиллярный рак, скирр, иногда плоскоклеточный рак.
Опухоль обычно развивается из слизистой оболочки дна или шейки желчного пузыря. Обильный лимфатический и венозный отток от желчного пузыря способствует раннему метастазированию в регионарные лимфатические узлы, что сопровождается холестатической желтухой и диссеминацией опухоли. Происходит инвазия в ложе печени, возможно прорастание в двенадцатиперстную кишку, желудок, толстую кишку с образованием фистулы или сдавлением этих органов.
В желчном пузыре изредка могут развиваться лейомиосаркома, рабдомиосаркома, овсяноклеточная карцинома и карциногенные опухоли. По клинической картине они не отличаются от рака. Эффективным может быть только хирургическое лечение.
Международная классификация по системе TNM
Применима только для рака. Диагноз должен быть подтвержден гистологически.
TNM — клиническая классификация
Т — первичная опухоль:
Тх — недостаточно данных для оценки первичной опухоли,
Т0 — первичная опухоль не определяется,
Tis — преинвазивная карцинома (carcinoma in situ),
Т1 — опухоль прорастает слизистую оболочку или сегментный слой стенки пузыря:
Т1а — опухоль прорастает слизистую оболочку стенки пузыря, T1b — опухоль прорастает мышечный слой стенки пузыря,
Т2 — опухоль распространяется на околомышечную соединительную ткань до серозной оболочки без инфильтрации в печень,
ТЗ — опухоль распространяется за серозную оболочку (висцеральная брюшина) или прорастает в соседние органы (распространение на глубину до 2 см в печень),
Т4 — опухоль прорастает в печень на глубину более 2 см и/или в два и более соседних органа (желудок, двенадцатиперстная кишка, ободочная кишка, поджелудочная железа, сальник, внепеченочные желчные протоки, любое распространение на печень).
N — регионарные лимфатические узлы. Регионарными лимфатическими узлами являются лимфатические узлы, расположенные около пузырного и общего желчного протока, ворот печени, около головки поджелудочной железы, двенадцатиперстной кишки, воротных, чревных и верхних мезентериальных сосудов.
Nx — недостаточно данных для оценки состояния регионарных лимфатических узлов,
N0 — нет признаков метастатического поражения регионарных лимфатических узлов,
N1 — метастазы в лимфатических узлах околопузырного и общего желчного протока и/или ворот печени (т. е. в печеночно-двенадцатиперстной связке),
N2 — метастазы в лимфатических узлах, расположенных около головки поджелудочной железы, двенадцатиперстной кишки воротной вены, чревной и/или верхней мезентериальной артерий.
М — отдаленные метастазы:
М0 — нет признаков отдаленных метастазов,
M1 — имеются отдаленные метастазы.
PTNM — патогистологическая классификация. Категории рТ, pN и рМ соответствуют категориям Т, N и М.
Группировка по стадиям
Стадия 0 | Tis | N0 | М0 |
Стадия I | Т1 | N0 | М0 |
Стадия II | Т2 | N0 | М0 |
Стадия III | Т1-2 | N1 | М0 |
ТЗ | N0-1 | М0 | |
Стадия IVA | Т4 | N0-1 | М0 |
Стадия IVB | Любая Т | N2 | М0 |
Любая Т | Любая N | M1 |
Клиника. Клиническая картина зависит от таких факторов, как стадия заболевания, степень вовлечения в опухолевый процесс соседних органов и сдавления нормальных сосудов и желчных протоков. В начальных стадиях опухоль клинически не проявляется. По мере роста образования и выхода его за пределы желчного пузыря у больных возникают боли в правом подреберье, тошнота, рвота, потеря массы тела, желтуха. Иногда карцинома обнаруживается случайно при гистологическом исследовании ткани желчного пузыря после холецистэктомии по поводу желчнокаменной болезни и холецистита.
Диагностика основана на учете клинической картины и данных лабораторного исследования, включая дуоденальное зондирование. При осмотре, пальпации иногда можно определить плотное или болезненное объемное образование в области желчного пузыря. В сыворотке крови, моче и кале при сдавлении желчных протоков выявляются изменения, свойственные холестатической желтухе. С помощью ультразвукового исследования в просвете желчного пузыря визуализируется объемное образование, которое может полностью заполнять пузырь. На ранних этапах рак желчного пузыря трудно отличить от утолщения его стенки, обусловленного острым или хроническим холециститом. При компьютерной томографии в области желчного пузыря также может выявляться объемное образование. УЗИ и КТ позволяют диагностировать рак желчного пузыря в 60-70% случаев. Распространенность заболевания и его стадию можно оценить с помощью магнитно-резонансной томографии. Эндоскопическая ретроградная холангиопанкреатография у больного с желтухой позволяет установить сдавление желчных протоков. При ангиографии выявляют смещение печеночных и портальных сосудов опухолью. Точный natural ed cures диагноз до операции удается установить только в 50% случаев.
Лечение. Единственно эффективный метод лечения — хирургический.
Операция может быть выполнена в двух вариантах: 1) при ограниченном опухолевом процессе, не выходящем за пределы стенки желчного пузыря, — холецистэктомия; 2) при более распространенных формах, но в пределах операбельности — холецистэктомия с резекцией доли печени и лимфаденэктомией.
Холецистэктомия от шейки (ретроградная). Под интратрахеальным наркозом проводят лапаротомию одним из способов (в последние годы предпочитают срединную или парамедиальную). Применяют и косые разрезы параллельно реберной дуге справа, но они часто способствуют грыжеобразованию и денервации мышц передней брюшной стенки. Для лучшего доступа к желчным путям пояснично-грудной отдел позвоночника приподнимают валиком. После отведения печени кверху, а двенадцатиперстной кишки книзу при наличии валика гепатодуоденальной связка натягивается, и тогда четче контурируются основные протоки и треугольник Кало. Параллельно печеночному и общему желчному протокам продольно рассекают передний листок гепатодуоденальной связки в зоне треугольника Кало. Выделяют пузырный проток до места соединения его с печеночным протоком. Пузырный проток выделяют на глаз по всей окружности до места его впадения в печеночный проток where to order caplor online no rx и частично — в правую полуокружность печеночного и общего желчного протоков. При типичном его впадении в печеночно-пузырный проток пузырный проток перевязывают, отступив на 0,5 см от печеночного; дистальнее накладывают вторую лигатуру и между лигатурами пузырный проток пересекают. После перевязки и отсечения пузырного протока выделяют пузырную артерию. В типичных вариантах она является верхней границей треугольника Кало. При выделении и перевязке пузырной артерии важно не перевязать правую печеночную артерию или ее переднюю крупную ветвь. Чтобы избежать ошибки, нужно знать калибр выделенного сосуда. Диаметр пузырной артерии равен 1-1,5 мм, в то время как диаметр правой ветви печеночной артерии составляет 3-4 мм. Под пузырную артерию подводят лигатуру или две лигатуры и между ними артерию пересекают. Затем пузырь отделяют от его ложа в печени, местами остро, местами тупфером. К сожалению, ретроградная холецистэктомия выполнима не во всех случаях. Ее нельзя осуществлять, если ворота печениНедоступныИз-за смежных рубцов и спаек. В этих условиях ретроградная холецистэктомия сопряжена с высоким риском контакта с магистральными сосудами и желчными протоками. В подобной ситуации ничего не остается, как пойти на разумный компромиссный вариант, при котором удается избежать грозных осложнений, удалив при этом по возможности ткани, пораженные опухолевым процессом. Дренирование ложа желчного пузыря целесообразно выполнять через изолированный от лапаротомной раны разрез передней брыжеечной стенки. При локализации опухоли в области дна или стенки желчного пузыря, прилежащей к его ложу, и распространении новообразования на печень, если ситуация позволяет, нужно выполнять комбинированную холецистэктомию с резекцией квадратной доли печени и лимфодиссекцией.
Прогноз при раке желчного пузыря неблагоприятен, поскольку в большинстве случаев к моменту установления диагноза опухоль оказывается неоперабельной. У 50 % больных к этому времени уже имеются отдаленные метастазы. Вероятность длительного выживания существует лишь в тех случаях, когда опухоль обнаруживается случайно при холецистэктомии, выполняемой по поводу желчнокаменной болезни (carcinoma). Выживаемость после установления диагноза в среднем составляет 3 мес; к концу первого года в живых остаются 14% больных. При папиллярных и высокодифференцированных аденокарциномах выживаемость выше, чем при тубулярных и how to order laroxyl 50mg drugs no rx недифференцированных. Результаты радикальных вмешательств, в том числе резекции печени и радикальной лимфаденэктомии, противоречивы; в некоторых исследованиях отмечено увеличение выживаемости, в других — нет. По данным Национального института рака США (1995), пятилетняя выживаемость после операции не превышает 12,1%.



