Что такое ложе желчного пузыря
Техника холецистэктомии. Обработка ложа желчного пузыря.
Опытный хирург может одинаково успешно использовать и ту и другую методику. Крайне важно, однако, четко распознать каждое анатомическое образование до его перевязки и пересечения.
Хотя многие хирурги утверждают, что холецистэктомию нужно выполнять от пузырного протока к дну, другие рекомендуют изменить технику — от дна к пузырному протоку, если необходимо вьделить пузырную, правую печеночную, общую печеночную артерии и общий проток. Это доказывает, что последний метод безопаснее. Автор предпочитает использовать его для обучения. Правильно отпрепарировав желчный пузырь в его ложе, с помощью этой техники можно практически бескровно выполнить холецистэктомию, даже отложив перевязку пузырной артерии до полного вьделения желчного пузыря из его ложа. Если воспалительная реакция настолько интенсивна, что невозможно отделить пузырь от печени, используется техника Pribram в модификации Mirizzi, которая будет описана далее. Не следует пытаться производить холецистэктомию через паренхиму печени, так как это может привести к кровотечению.
Обработка ложа желчного пузыря.
В настоящее время многие хирурги не рекомендуют перитонизировать ложе желчного пузыря, утверждая, что перитонизация может служить ловушкой для крови, вытекающей из ложа. Автор предпочитает выполнять перитонизацию по следующим причинам:

1. Перитонизация позволяет избежать образования спаек с тонкой кишкой и даже развития кишечной непроходимости.
2. Перитонизация способствует достижению гемостаза в ложе желчного пузыря.
3. Лучше блокируются случайно пересеченные аберрантные желчные потоки.
4. Выполнив более 2000 холецистэктомии, автор не наблюдал никаких осложнений, обусловленных перптонизацией.
Преобладающее большинство хирургов дренируют брюшную полость после холецистэктомии, используя тот плп иной дренаж Penrose плп аспирационную дренажную трубку. Другие полагают, что дренирование не нужно, а даже вредно и может привести к инфицированию. Автор склонен оставлять аспирационную дренажную трубку на 48 ч не для дренирования крови, а для обнаружения желчи в случае неосторожного повреждения желчного протока. Это позволяет раньше распознать повреждение протока и принять соответствующие меры. Еслп не будет дренирования, желчь останется в брюшной полости, и диагноз будет поставлен несвоевременно. Некоторые хирурги помещают дренажную трубку в кармане Morison плп в винсловом (Winslow) отверстии. Важно также дренировать подпеченочное пространство (Mirizzi предложил термин «подпеченочное дренирование»).
Доступ к желчному пузырю
Альтернативных разрезов много: субкостальный и его разновидности, правый парамедианный. Мауо— Robson, Mallet—Guy, в виде хоккейной клюшки, срединный ксифоумбиликальный и т. д.
Мы применяем только два разреза: субкостальнып и разрез Mirizzi. Разрез Mirizzi будет описан ниже: он имеет преимущества субкостального и вертикального разрезов и дает отличный доступ.
Разрез Mirizzi
Этот разрез двет превосходный доступ для оперативных вмешательств на желчевыводящих путях и желудке, при грыжах пищеводного отверстия диафрагмы, при стволовой и селективной ваготомии и т. д. Дренирование и промывание с помощью Т-образной трубки может быть выполнено через этот разрез. Mirizzi не наблюдал эвисцерации, произведя 4000 холецистэктомии. Автор имеет аналогичный опыт, выполнив более 2000 операций.
— Также рекомендуем «Холецистэктомия через мини доступ. Техника холецистэктомии от дна желчного пузыря.»
Оглавление темы «Хирургия желчных путей.»:
1. Хирургическая анатомия желчного пузыря и пузырного протока.
2. Хирургическая анатомия общего желчного протока. Фатеров сосочек и его изучение.
3. Анатомия фатерова сосочка. Хирургическая анатомия сфинктера Одди.
4. Печеночная артерия. Пузырная артерия. Треугольник Calot. Лимфатическая система желчного пузыря и желчных протоков.
5. Холецистэктомия. Удаление желчного пузыря. Показания к холецистэктомии.
6. Техника холецистэктомии. Обработка ложа желчного пузыря.
7. Холецистэктомия через мини доступ. Техника холецистэктомии от дна желчного пузыря.
8. Холецистостомия. Показания к холецистостомии. Холецистостомия под местной анестезией.
9. Техника традиционной холецистостомии. Методика обычной холецистостомии.
10. Исследование общего желчного протока. Методы исследования без холедохотомии.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Показания к операции при желчнокаменной болезни — большие или многочисленные камни в желчном, вызывающие хронический холецистит, который не поддается никаким другим методам терапии. Обычно радикальное лечение назначается тем больным, у которых нарушается отток желчи и существует риск закупорки желчного протока.
Осложнения после холецистэктомии
Последствия, которые могут возникнуть после процедуры удаления желчного пузыря, очень сложно предсказать заранее, но своевременно и технически правильно выполненная операция помогает свести риск их развития к минимуму.
Причины возникновения осложнений:
- воспалительная инфильтрация тканей в области оперативного вмешательства;
- хроническое воспаление желчного пузыря;
- атипичное анатомическое строение желчного пузыря;
- возраст пациента;
- ожирение.
Лапароскопическая холецистэктомия
Лапароскопическая холецистэктомия (операция, во время которой удаляют желчный пузырь через проколы в брюшной полости) не решает проблему нарушенного желчеобразования. Поэтому должно пройти какое-то время, для того чтобы организм пациента научился функционировать без желчного пузыря. Если человека постоянно беспокоили периодические обострения болезни, оперативное вмешательство поможет улучшить общее состояние.
После операции могут появляться непредвиденные проблемы (это зависит от опыта хирурга и общего состояния больного). Согласно статистике, осложнения после лапароскопической холецистэктомии возникают примерно в 10% случаев. Существует несколько причин развития осложнений на фоне хирургического лечения.
В некоторых случаях этому способствует неправильно подобранная методика хирургического вмешательства или случайное повреждение протоков и сосудов в этой области. Иногда вызывает проблемы неполное обследование пациента и наличие у него скрытых камней в желчном протоке или опухоли желчного пузыря. Болезни соседних органов могут приводить к вторичным изменениям желчного пузыря и влиять на результат обследования. К хирургическим ошибкам можно отнести плохой гемостаз и недостаточный доступ к операционной области.
Поэтому, чтобы избежать таких проблем, перед проведением холецистэктомии необходимо провести тщательную ревизию соседних органов: печени, поджелудочной железы и т.д.
Совет: для того чтобы снизить риск появления осложнений во время или после оперативного вмешательства, необходимо перед этим пройти тщательную диагностику, которая поможет выявить наличие других патологий и правильно подобрать тип лечения.
Виды осложнений
Осложнения после удаления желчного пузыря (холецистэктомии) могут быть следующими:
- ранние осложнения;
- поздние осложнения;
- операционные осложнения.
Причинами ранних осложнений после удаления желчного пузыря может быть появление вторичного кровотечения, связанного с соскальзыванием лигатуры (медицинская нить для перевязки кровеносных сосудов). Кровотечение относится к самым распространенным осложнениям после оперативного вмешательства и может быть вызвано определенными трудностями во время извлечения желчного пузыря через проколы в брюшной стенке. Способствует этому большое количество камней, из-за чего пузырь сильно увеличивается в размерах.
Возможно открытие кровотечения из ложа желчного пузыря, что бывает после приращения его стенок к печеночной ткани вследствие воспалительного изменения. Первая помощь зависит от того, это наружное или внутреннее кровотечение, и какие ему сопутствуют симптомы.
Если кровотечение внутреннее, проводится повторная операция для того, чтобы его остановить: повторно накладывают лигатуру или клипсу, удаляют остатки крови и проверяют другие источники кровотечения. Заместить потерянную кровь помогает переливание солевого и коллоидного раствора, а также компонентов крови (плазма). Именно поэтому так важно, чтобы пациент сразу после окончания холецистэктомии находился под наблюдением в медицинском учреждении.
Подпеченочный и поддиафрагмальный абсцесс
Ранним осложнением после операции может быть желчный перитонит, который появляется в результате соскальзывания медицинской нити и излияния желчи в живот. У больного может развиться поддиафрагмальный или подпеченочный абсцесс, что связано с нарушением целостности стенок желчного пузыря и распространением инфекции. Возникает это осложнение вследствие гангренозного или флегмонозного холецистита.
Поставить диагноз можно на основании характерных симптомов. Обязательно должна насторожить слишком высокая температура после холецистэктомии (38°С или 39°С), головная боль, озноб и боли в мышцах. Еще одним симптомом того, что присутствует сильный воспалительный процесс, является одышка, при которой пациент старается чаще дышать. На медицинском осмотре врач отмечает у больного сильную болезненность при поколачивании по реберной дуге, асимметрию грудной клетки (если абсцесс очень большой), боль в правом подреберье.
К поддиафрагмальному абсцессу может присоединиться правосторонняя нижнедолевая пневмония и плеврит. Установить точный диагноз поможет рентгенологическое исследование и наличие явных клинических симптомов.
Подпеченочный абсцесс возникает между петлями кишечника и нижней поверхностью печени. Его сопровождают высокая лихорадка, напряжение мышц в области правого подреберья и сильная болезненность. Поставить диагноз можно с помощью ультразвукового обследования и компьютерной томографии.
Для лечения абсцессов проводится операция по вскрытию гнойника и устанавливается дренаж. Вместе с этим назначаются антибактериальные препараты. Физические нагрузки после удаления желчного пузыря категорически запрещаются, так как могут вызвать прорыв гнойника, если он имеется.
После холецистэктомии может появиться нагноение на месте проколов в брюшной стенке. Чаще всего это связано с флегмонозным или гангренозным холециститом, когда в ходе оперативного вмешательства появляются трудности с изъятием желчного пузыря. Для чего швы на операционной ране заново распускаются, и применяется дезинфицирующий раствор.
Совет: абсцесс опасен быстрым распространением инфекционного процесса по брюшной полости, поэтому больной обязательно должен соблюдать все предписания врача и находиться в послеоперационный период в медицинском учреждении, чтобы при необходимости своевременно получить помощь.
Поздние осложнения
Камни в желчном протоке
Как позднее осложнение после холецистэктомии может возникать механическая желтуха. Ее причинами могут быть рубцовые сужения протоков, неизвестные опухоли или камни в желчном протоке. Обеспечить свободное отведение желчи поможет повторное хирургическое вмешательство. Иногда у пациента формируются наружные желчные свищи, связанные с ранением протока, для чего проводится повторное хирургическое вмешательство по закрытию свища.
Кроме того, к поздним осложнениям следует отнести наличие определенных противопоказаний к радикальному лечению, которые не учли ранее. Для тяжелых и ослабленных больных необходимо применять наиболее безопасные виды обезболивания и хирургического вмешательства.
После операции желчь вместо желчного пузыря начинает поступать в кишечник и влияет на его функцию. Так как желчь теперь становится более жидкой, она значительно хуже борется с вредными микроорганизмами, в результате чего они размножаются и могут вызывать расстройство пищеварения.
Желчные кислоты начинают раздражать слизистую оболочку 12-перстной кишки и вызывать воспалительные процессы. После нарушения двигательной активности кишечника иногда происходит обратный заброс пищевых масс в пищевод и желудок. На фоне чего могут формироваться колит (воспаление толстой кишки), гастрит (воспалительные изменения слизистой желудка), энтерит (воспаление тонкой кишки) или эзофагит (воспаление слизистой оболочки пищевода). Расстройство пищеварения сопровождается такими симптомами, как вздутие или запор.
Именно поэтому питание после удаления желчного пузыря должно быть правильным, необходимо придерживаться специальной диеты. В рационе должны присутствовать только кисломолочные продукты, нежирные супы, отварное мясо, каши и запеченные фрукты. Полностью исключаются жареные блюда, спиртные напитки и кофе. Также запрещается курение после удаления желчного пузыря.
Операционные осложнения
К осложнениям на фоне хирургического удаления желчного пузыря можно отнести неправильную перевязку культи пузырного протока, повреждение печеночной артерии или воротной вены. Самым опасным среди них считается повреждение воротной вены, которое может привести к смертельному исходу. Снизить риск этого можно, если тщательно соблюдать правила и технику оперативного вмешательства.
Снизить риск развития осложнений после холецистэктомии можно, если пройти полное обследование перед операцией и точно определить, есть ли противопоказания к проведению операции. Саму процедуру должен проводить квалифицированный хирург, который имеет большой опыт работы в этой области. Избежать поздних осложнений можно с помощью специальной диеты и правильного образа жизни.
Советуем почитать: лапароскопическое удаление желчного пузыря
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом!
Source: gepasoft.ru
Холецистэктомия – один из наиболее частых в абдоминальной хирургии типов оперативного вмешательства. Операция заключается в удалении желчного пузыря из его ложа, расположенного на нижней поверхности печени, где он интимно прилежит к ткани правой доли печени и, часто, кокетливо выглядывает из под ее переднего края.
В подавляющем большинстве случаев, холецистэктомию проводят в связи с желчнокаменной болезнью, то есть в связи с образованием камней (конкрементов) в просвете желчного пузыря, что напрямую связано со способностью желчного пузыря концентрировать желчь.
Желчь – это пищеварительный сок, представляющий собой разной степени вязкости жидкость, цвет которой варьирует от темно-зеленого (зеленовато-черного) цвета, до светло-оливкового. Желчь постоянно образуется в печени, желчный пузырь лишь сохраняет и концентрирует часть отделяемой печенью желчи, на тот случай, если вы съедите много богатой жирами пищи.
Помимо прочих задач, желчь участвует в пищеварении жирных и жирорастворимых питательных веществ (например, жирорастворимые витамины A, D, E, K). Поскольку жировые вещества не растворяются в воде и не смешиваются с ней, то для того чтобы водорастворимые ферменты пищеварительного тракта могли добраться до жиров, содержащихся в продуктах, жиры с участием желчи превращаются в эмульсию – взвесь мельчайших капелек жирных веществ в водной фазе. При отсутствии желчного пузыря, желчь будет в небольших количествах, в не слишком концентрированном виде постоянно поступать в двенадцатиперстную кишку и на послеобеденную эмульсификацию плова на курдючном сале ее может не хватить, отчего плов на курдючном сале не сможет перевариться в полной мере, а вызовет диспептические явления, как, например, диаррею (учащение стула), изменение консистенции стула, тошноту, вздутие живота.
После холецистэктомии (удаления желчного пузыря) большинство людей не ощущают каких-либо значимых изменений в пищеварении, хотя если человек привык к обильной жирной пище, могут иметь место упомянутые выше диспептические явления.
Так выглядит ложе желчного пузыря после давней холецистэктомии.
На снимке показана нижняя поверхность, отвернутой кверху печени, здесь различимы ворота печени и ложе удаленного желчного пузыря, выполненное жировой клетчаткой, в которой вы можете видеть две металлические клипсы. Эти клипсы накладывает хирург при холецистэктомии, на пузырный проток и пузырную артерию, которая питает стенку желчного пузыря, перед тем как их пересечь и начать отделять желчный пузырь от нижней поверхности печени.
Чтобы лучше разобраться в топографии этого снимка, призову свои способности к редактированию на коленке.
Красно-коричневым цветом выделена нижняя поверхность ткани печени: в правой части снимка – левая доля печени, которая отделена фиброзным тяжем – круглой связкой печени от квадратной доли печени (в средней частим снимка). Левее квадратной доли, на снимке, располагается ямка желчного пузыря с упомянутыми клипсами, левее ямки желчного пузыря – нижняя поверхность правой доли печени. Впадающий в общий печеночный проток, пересеченный и клипированный проток желчного пузыря, сохраняет свой просвет и может являться местом формирования желчных камней, которые иногда могут образовываться в нем после холецистэктомии, мигрировать в общий желчный проток, вызывая в некоторых случаях развитие желтухи и/или острого панкреатита.
Общий желчный проток, вместе с главным протоком поджелудочной железы впадают в двенадцатиперстную кишку (на снимке выделена темно-зеленым цветом). После операции, они покрываются фибрином и, со временем, соединительной тканью и мезотелием, после чего, организм, как бы их перестает воспринимать как чужеродные (если не произойдет инфицирования). Из других признаков проведенного оперативного вмешательства заметна легкая белесоватость и снижение прозрачности брюшины покрывающей печеночно-двенадцатиперстную связку, это значит что там, в ходе операции была травмирована брюшина, а после, развилась соединительная ткань и небольшие спайки. Эти клипсы не извлекают обратно, и они остаются с пациентом до конца жизни (и даже после смерти) как мы и видим в данном случае.
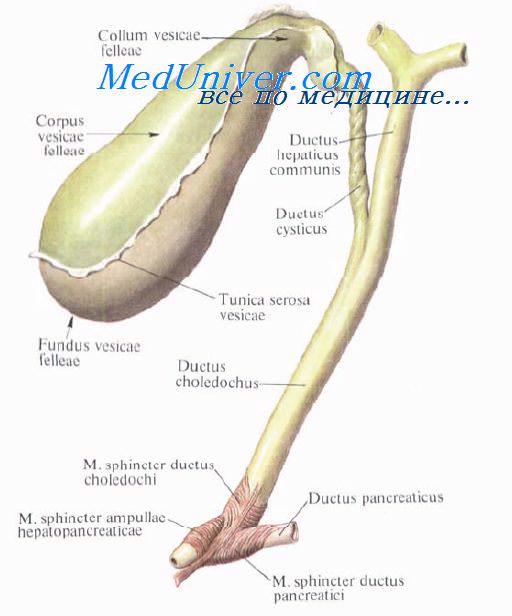
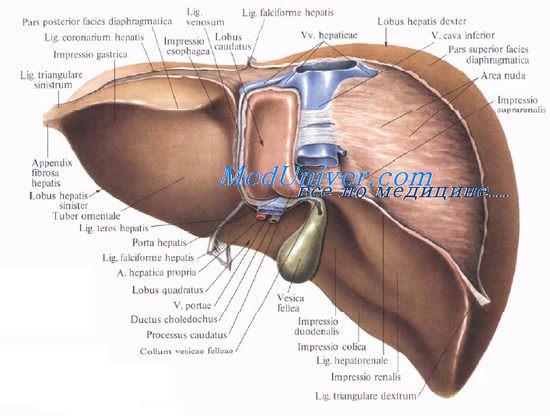
Хирургическая анатомия желчного пузыря и пузырного протока.Guy de Chauliac (1300—13681, знаменитый хирург из Авиньона (Франция), констатировал: «Хорошая операция не может быть выполнена без знания анатомии». Знание анатомии очень важно в хирургии желчных путей. Хирурги, оперирующие на желчных путях, сталкиваются с бесчисленными анатомическими вариантами, которые встречаются в воротах печени и внепеченочных желчных структурах. Хирург должен хорошо знать нормальную анатомию и наиболее часто встречающиеся отклонения. Перед перевязкой или рассечением каждую анатомическую структуру нужно тщательно идентифицировать, чтобы избежать фатальных последствий. Желчный пузырь расположен на нижней поверхности печени и удерживается в своем ложе брюшиной. Линия, разделяющая правую и левую доли печени, проходит через ложе желчного пузыря. Желчный пузырь имеет форму грушевидного мешка длиной 8—12 см и диаметром до 4—5 см, емкость его составляет от 30 до 50 мл. Когда пузырь растягивается, его емкость может увелиш-таться до 200 мл. Желчный пузырь принимает и концентрирует желчь. В норме он голубоватого цвета, который образован комбинацией полупрозрачных стенок и содержащейся в нем желчи. При воспалении стенки мутнеют и полупрозрачность теряется. Желчный пузырь разделяют на три сегмента, не имеющие точного разграничения: дно, тело и воронку.
2. Тело желчного пузыря расположено задном, и при удалении от дна его диаметр прогрессивно уменьшается. Тело покрыто брюшиной не полностью, она связывает его с нижней поверхностью печени. Таким образом, нижняя поверхность желчного пузыря покрыта брюшиной, в то время как верхняя часть соприкасается с нижней поверхностью печени, от которой она отделена слоем рыхлой соединительной ткани. Через нее проходят кровеносные и лимфатические сосуды, нервные волокна, а иногда добавочные печеночные протоки. При холецистэктомии хирургу нужно разделить эту рыхлую соединительную ткань, что позволит оперировать с минимальной кровопотерей. При различных патологических процессах пространство между печенью и пузырем облитерировано. При этом часто травмируется паренхима печени, что приводит к кровотечению. 3. Воронка — это третья часть желчного пузыря, которая следует за телом. Диаметр ее постепенно уменьшается. Этот сегмент пузыря полностью покрыт брюшиной. Он находится в пределах печеночно-двенадцатиперстной связки и обычно выступает кпереди. Воронку иногда называют карманом Гартмана (Hartmann(. Но мы полагаем, что карман Гартмана — это результат патологического процесса, вызванного ущемлением конкремента в нижней части воронки или в шейке желчного пузыря. Это приводит к расширению устья и формированию кармана Гартмана, что, в свою очередь, способствует образованию спаек с пузырным и общим желчным протоками и затрудняет проведение холецистэктомии. Карман Гартмана нужно рассматривать как патологическое изменение, так как нормальная воронка не имеет формы кармана. Желчный пузырь состоит из слоя высоких цилиндрических эпителиальных клеток, гонкого фиброзно-мышечного слоя, состоящего из продольных, циркулярных и косых мышечных волокон, и фиброзной ткани, покрывающей слизистую оболочку. Желчный пузырь не имеет подслизистой и мышечно-слизистой оболочек. Он не содержит слизистых желез (иногда могут присутствовать единичные слизистые железы, количество которых несколько увеличивается при воспалении; эти слизистые железы располагаются почти исключительно в шейке). Фиброзно-мышечный слой покрыт слоем рыхлой соединительной ткани, через которую проникают кровеносные, лимфатические сосуды и нервы. Чтобы выполнить субсерозную холецистэктомию. необходимо найти этот рыхлый слой, который является продолжением ткани, отделяющей желчный пузырь от печени в печеночном ложе. Воронка переходит в шейку длиной 15—20 мм, образуя острый угол, открытый вверх. Пузырный проток соединяет желчный пузырь с печеночным протоком. При слиянии его с общим печеночным протоком образуется общий желчный проток. Длина пузырного протока 4—6 см, иногда она может достигать 10—12 см. Проток может быть коротким плп совсем отсутствовать. Проксимальный его диаметр обычно равен 2—2.5 мм, что несколько меньше его дистального диаметра, который составляет около 3 мм. Снаружи он кажется неравномерным и скрученным, особенно в проксимальной половине плп двух третях, из-за наличия внутри протока клапанов Гейстера (Heister). Клапаны Гейстера имеют полулунную форму и расположены в чередующейся последовательности, что создает впечатление непрерывной спирали. На самом деле клапаны отделены друг от друга. Клапаны Гейстера регулируют поток желчи между желчным пузырем и желчными протоками. Пузырный проток обычно соединяется с печеночным протоком под острым углом в верхней половине печеночно-двенадцатиперстной связки, чаще по правому краю печеночного протока, формируя пузырно-печеночный угол. Пузырный проток может входить в общий желчный проток перпендикулярно. Иногда он идет параллельно с печеночным протоком и соединяется с ним позади начальной части двенадцатиперстной кишки, в области поджелудочной железы, и даже в большом дуоденальном сосочке плп вблизи него, формируя параллельное соединение. Иногда он соединяется с печеночным протоком впереди плп позади него, входит в проток по левому краю плп на его передней стенке. Это вращение по отношению к печеночному протоку было названо спиральным сращением. Такое сращение может вызывать печеночный синдром Mirizzi. Изредка пузырный проток впадает в правый плп левый печеночный проток. Хирургическая анатомия печеночного протокаЖелчные протоки берут свое начало в печени в виде желчных канальцев, которые получают желчь, выделяемую печеночными клетками. Соединяясь между собой, они образуют протоки все большего диаметра, формируя правый и левый печеночный протоки, идущие, соответственно, из правой и левой долей печени. Обычно, выходя из печени, протоки соединяются и формируют общий печеночный проток. Правый печеночный проток обычно больше расположен внутри печени, чем левый. Длина общего печеночного протока очень изменчива и зависит от уровня соединения левого и правого печеночных протоков, а также от уровня его соединения с пузырным протоком для формирования общего желчного протока. Длина общего печеночного протока обычно составляет 2—4 см, хотя и длина в 8 см — не редкость. Диаметр общего печеночного и общего желчного протоков чаще всего составляет 6—8 мм. Нормальный диаметр может достигать 12 мм. Некоторые авторы показывают, что протоки нормального диаметра могут содержать конкременты. Очевидно, имеется частичное совпадение размера и диаметра нормальных и патологически измененных желчных протоков. У пациентов, подвергшихся холецистэктомии, а также у пожилых людей диаметр общего желчного протока может увеличиваться. Печеночный проток поверх собственной пластинки, содержащей слизистые железы, покрыт высоким цилиндрическим эпителием. Слизистая оболочка покрыта слоем фиброэластической ткани, содержащей некоторое количество мышечных волокон. Mirizzi описал сфинктер в дистальной части печеночного протока. Поскольку мышечные клетки не бьши найдены, он назвал его функциональным сфинктером общего печеночного протока (27, 28, 29, 32). Hang (23), Geneser (39), Guy Albot (39), Chikiar (10, 11), Hollinshed и другие авторы (19) продемонстрировали наличие мышечных волоки в печеночном протоке. Для выявления этих мышечных волокон после получения образца необходимо немедленно перейти к фиксации ткани, поскольку в желчном и панкреатическом протоках быстро быстро наступает аутолиз. Помня об этих предосторожностях, вместе с доктором Zuckerberg мы подтвердили присутствие в печеночном протоке мышечных волокон. Видео урок анатомии внепеченочных желчных путейПри проблемах с просмотром скачайте видео со страницы Здесь — Также рекомендуем «Хирургическая анатомия общего желчного протока. Фатеров сосочек и его изучение.» Оглавление темы «Хирургия желчных путей.»: |