Что показывает гистология при раке желудка
02.05.2016 12:44:31
122885
В современной онкологии выделяют около 6-ти основных гистологических типов рака желудка, каждый из которых имеет свои биологические и структурные особенности.
Аденокарцинома желудка
Аденокарцинома является самым распространенным гистологическим типом рака желудка. По степени злокачественности и дифференцировки аденокарциномы разделяют на 3 вида:
- Высокодифференцированная аденокарцинома — это опухоль, состоящая из развитых клеточных структур, отдаленно напоминающих неопухолевые клетки желудка.
- Умеренно-дифференцированная аденокарцинома — имеет смешанное строение, «среднее» между строением высокодифференцированных и низкодифференцированных опухолей.
- Низкодифференцированная аденокарцинома — такая опухоль состоит из отдельных клеток и скоплений. Железистые структуры таких опухолей определяются с трудом.
Аденокарцинома желудка разделяется на несколько подтипов:
Папиллярная аденокарцинома
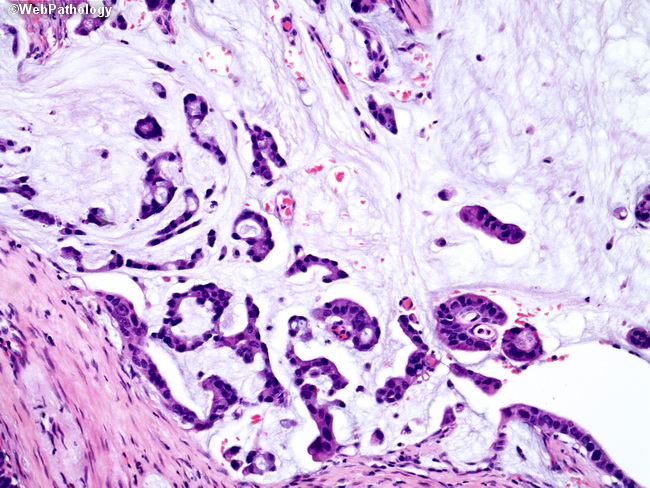
Папиллярная аденокарцинома желудка представляет из себя множество пальцевидных эпителиальных выростов на слизистой желудка. Встречается довольно часто, и опухолевые клетки при таком гистологическом подтипе чувствительны к химиотерапии и таргетной терапии. На микрофотографии папиллярная аденокарцинома желудка выглядит следующим образом:
Тубулярная аденокарцинома
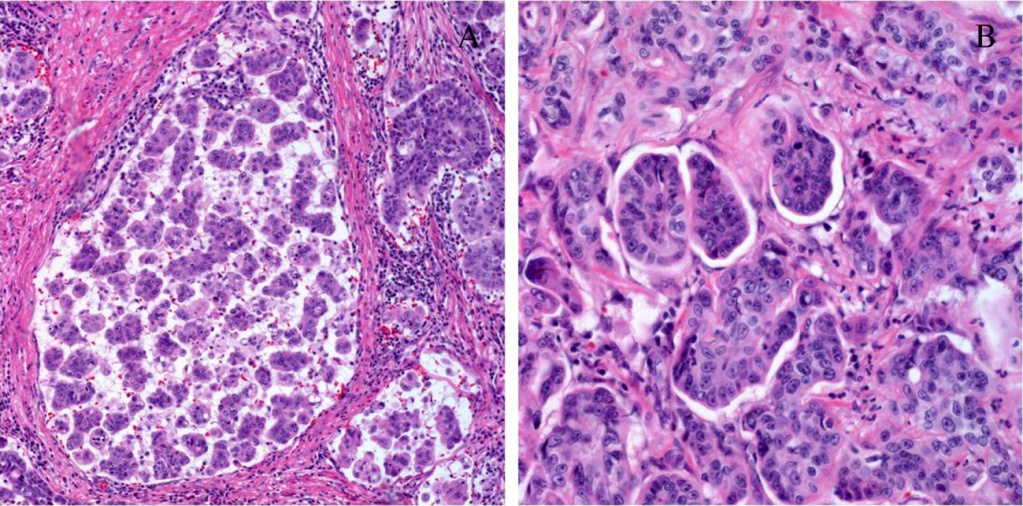
Тубулярная аденокарцинома желудка встречается относительно редко. Она состоит из тубулярных структур, расположенных в фиброзной строме. При заболевании тубулярной аденокарциномой желудка часто бывают нарушения связанные с повышенной выработкой фермента слизистыми клетками и разрушением их протоков. На микрофотографии тубулярная аденокарцинома желудка выглядит следующим образом:
Муцинозная аденокарцинома
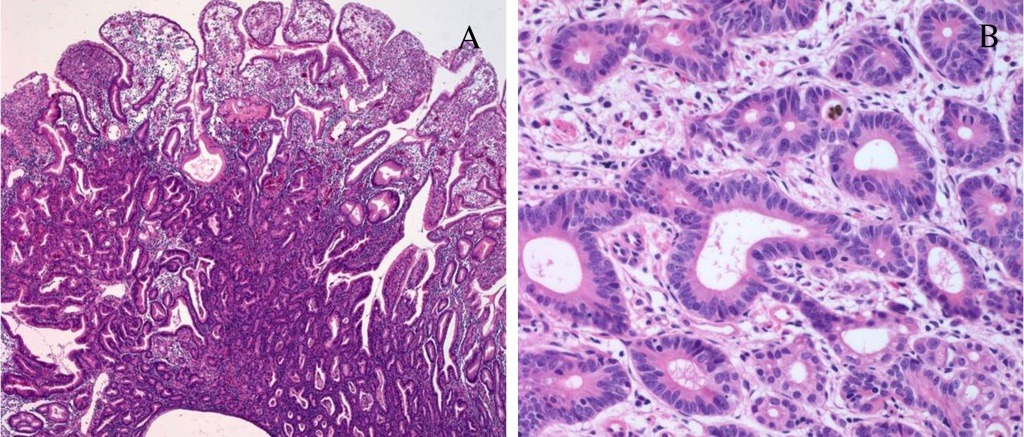
Муцинозная аденокарцинома желудка состоит из слизистых клеток с повышенным содержанием внеклеточного муцина в огромных количествах. Клетки, формирующие муцинозную аденокарциному, часто расположены в виде цепочек с вкраплениями слизи между ними.

Перстневидноклеточная аденокарцинома
Перстневидноклеточная аденокарцинома – это редкий вид рака желудка. Она отличается от других гистологических типов своей агрессивностью, склонностью к диффузному росту и плохим ответом на лечение. состоит из клеток, содержащих муцин в своей цитоплазме.
Муцин, который находится внутри опухолевой клетки, сдавливает клеточные ядра и смещает их к периферии, именно поэтому клетки имеют перстневидную форму. Клетки перстневидноклеточной аденокарциномы желудка не образуют ферментов, однако функционально являются железистыми, именно поэтому их относят к аденокарциномам.
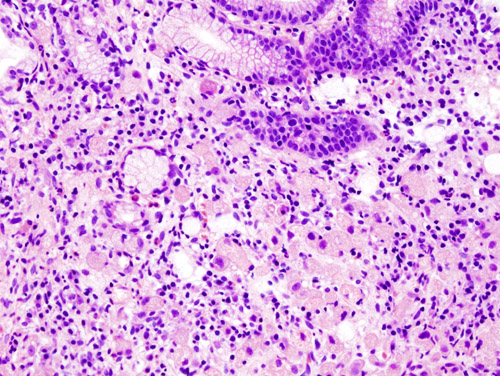
Коллоидный рак желудка
Коллоидный рак желудка называют также слизистым. Этот гистологический тип рака желудка характеризуется распространением опухоли в слизистом и подслизистом слоях. Коллоидный рак сформирован из клеток, содержащих слизь. Из-за этой особенности, при коллоидном раке стенка желудка насыщается слизистым содержимым и сильно утолщается.
Фиброзный рак желудка
Фиброзный рак желудка представлен атипичными клетками соединительной ткани. Опухолевые клетки фиброзного рака желудка имеют кубическую форму и отличаются небольшими размерами, также они имеют тенденцию к образованию небольших ячеек и тяжей.
Фиброзный рак желудка, на поздних стадиях, очень часто провоцирует язвенный распад опухоли, что вызывает обильное желудочное кровотечение.
Солидный рак желудка
Солидный рак желудка является гистологической разновидностью рака желудка, при которой опухолевые клетки не развиты и очень агрессивны. Опухолевая ткань представлена множеством неразвитых клеток полигональной формы. Солидный тип рака желудка отличается агрессивным течением.
Мелкоклеточный рак желудка
Мелкоклеточный рак желудка является достаточно редким гистологическим типом рака желудка. Он составляет около 0,6% от всех диагностируемых типов рака желудка.
Мелкоклеточный рак желудка состоит из раковых клеток, напоминающих лимфоциты. Раковые клетки зачастую накладываются друг на друга пластами. В некоторых опухолевых клетках при мелкоклеточном раке желудка содержатся нейроэндокринные гранулы и пептиды.
Клинически и морфологически мелкоклеточный рак желудка очень похож на мелкоклеточный рак легкого.
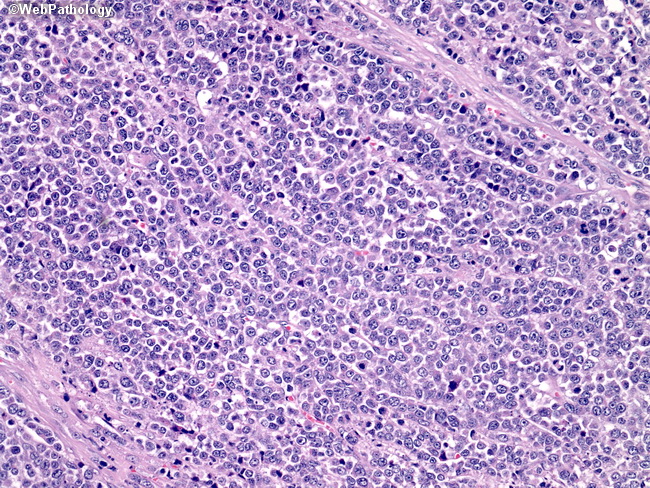
Плоскоклеточный рак желудка
Плоскоклеточный рак желудка является одной из наиболее редких гистологических типов рака желудка. Встречается около 0.1 % от всех диагностируемых опухолей желудка. Опухолевая ткань при плоскоклеточном раке желудка представлена атипичным метаплазированным железистым эпителием желудка.
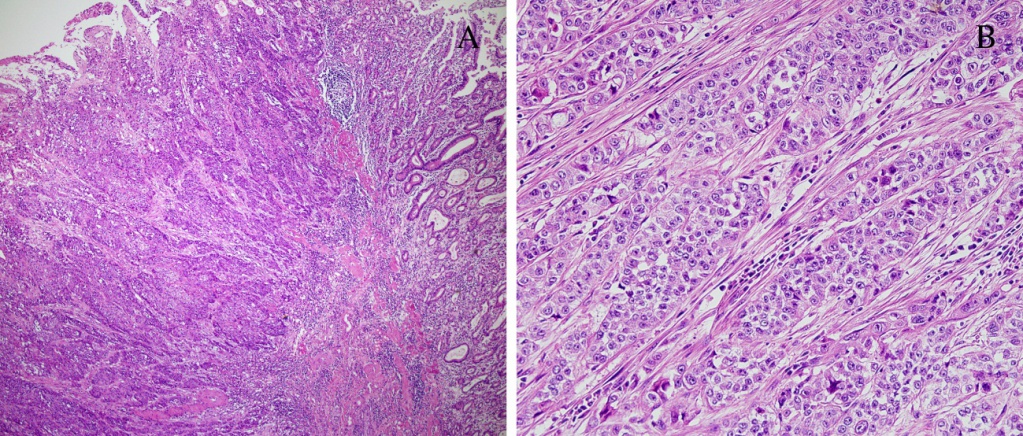
Злокачественные опухоли желудка имеют и вторую гистологическую классификацию. Её называют гистологическая классификация «по Лорен». В этой гистологической классификации опухолей желудка выделяют два типа рака желудка:
1. Кишечный тип рака желудка
Кишечный тип рака желудка по-другому называют «интестинальный рак желудка». Кишечный тип рака желудка состоит из клеток кишечного типа, полиповидной или грибовидной формы. Чаще всего, это высокодифференцированная аденокарцинома. Болеют кишечным типом рака желудка мужчины в возрасте старше 50 лет, с наличием хронического гастрита.
2. Диффузный тип рака желудка
Диффузный тип рака желудка представлен недифференцированным перстневидноклеточным раком желудка, реже низкодифференцированной аденокарциномой желудка.
Он представлен атипичными неразвитыми раковыми клетками. Диффузный тип рака желудка, в большинстве случаев, диагностируют у молодых людей в возрасте до 35 лет.
Подпишитесь на нашу еженедельную рассылку
 Злокачественные опухоли желудка являются второй по частоте причиной смерти от онкологических заболеваний. Коварство рака в том, что длительное время он протекает бессимптомно и диагноз ставится на стадии метастазирования опухоли. Основной метод дифференциальной диагностики рака желудка – забор биологического материала слизистой и его морфологический анализ.
Злокачественные опухоли желудка являются второй по частоте причиной смерти от онкологических заболеваний. Коварство рака в том, что длительное время он протекает бессимптомно и диагноз ставится на стадии метастазирования опухоли. Основной метод дифференциальной диагностики рака желудка – забор биологического материала слизистой и его морфологический анализ.
О том, что такое гистология желудка, как она проводится и как расшифровываются результаты исследования читайте далее.
Показания к гистологии желудка
Биопсия проводится при наличии предопухолевых заболеваний желудочно-кишечного тракта, обнаружении полипов и новообразований при выполнении гастроскопии, для уточнения диагноза при подозрении на рак. Основные показания для выполнения гистологического анализа:
-
 Хронический атрофический гипоацидный гастрит. Это заболевание повышает вероятность возникновения рака желудка. Поэтому всем пациентам с этим диагнозом, особенно старше 50 лет рекомендуется выполнять биопсию не реже 1 раза в год.
Хронический атрофический гипоацидный гастрит. Это заболевание повышает вероятность возникновения рака желудка. Поэтому всем пациентам с этим диагнозом, особенно старше 50 лет рекомендуется выполнять биопсию не реже 1 раза в год. - Язвенная болезнь желудка и 12-перстной кишки. При длительном течении язвы способны малигнизироваться (перерождаться в злокачественную опухоль). Поэтому больным ЯБЖ старше 45 лет необходимо проводить гастроскопию с биопсией 1 раз в год.
- Подозрение на рак. При резком немотивированном похудении, отсутствии аппетита, нарушениях глотания, хронических болях в желудке, анемии выполнение гистологии обязательно.
- Полипы. Предраковая патология. Вероятность перерождения в онкологическое заболевание 20–50%.
- Кишечная метаплазия. При обнаружении во время гастроскопии участков кишечного эпителия в слизистой оболочке пилорического отдела желудка врач обязательно производит забор материала для гистологического анализа.
- Пищевод Баррета. Это заболевание результат осложнения хронического эзофагеального рефлюкса (заброса содержимого желудка в пищевод). При этом в нижних отделах органа обнаруживаются участки желудочного эпителия. Патология повышает вероятность развития раковых опухолей.
- Дифференциальная диагностика гистологической формы хронических гастритов по типу воспалительного процесса.
Противопоказания
Проведение эзофагогастроскопии (ЭГС) с биопсией невозможно при таких тяжелых состояниях, как инфаркт миокарда и инсульт в острой фазе. Хроническая сердечная, дыхательная недостаточность, гемофилия – препятствие к выполнению обследования. Относительные противопоказания (в этом случае проведение ЭГС возможно по жизненным показаниям):
- гнойная ангина;
- воспалительные процессы глотки;
- острые заболевания органов средостения;
- эпилепсия.
Как подготовиться к гистологии желудка
Сложных подготовительных процедур перед проведением обследования не требуется. Единственное условие – анализ проводится натощак, поэтому нужно воздержаться от приема пищи не менее чем за 8–10 часов перед ЭГС. Если пациент принимает препараты, снижающие свертываемость крови (аспирин-кардио, варфарин) надо обязательно сообщить об этом врачу. А также важно предупредить эндоскописта о наличии аллергических реакций.

При склонности обследуемого к развитию спазмов и для предотвращения рвоты в ходе обследования за 2–3 часа рекомендуют прием спазмолитиков: но-шпы, бускопана. При повышенной нервозности возможно назначение лёгких успокоительных препаратов.
Непосредственно перед введением гастрального зонда врач делает поверхностную анестезию корня языка и верхней части глотки с помощью специального спрея, содержащего лидокаин (анестезирующий препарат местного действия). Это необходимо для предотвращения рвотных позывов, возникающих при введении гастроскопа.
Методика проведения
Забор материала на гистологическое исследование проводится во время эзофагогастроскопии (ЭГС). Предварительно врач проводит осмотр полости пищевода, желудка и двенадцатиперстной кишки с помощью гастроскопа. Это позволяет визуализировать воспалительные процессы в слизистой оболочке желудка, обнаружить эрозии, язвы и новообразования.
В ходе процедуры больной находится, лежа на кушетке на левом боку. После проведения поверхностной анестезии пациенту необходимо зажать губами пластмассовый загубник для избегания прикусывания гастрального зонда. Во время введения гастроскопа в пищевод рекомендуется глубоко дышать, это уменьшит рвотные позывы и снизит дискомфорт от процедуры. Непосредственно введения зонда занимает 10–20 секунд.

С помощью оптического кабеля эндоскопист осматривает стенки кардиального и антрального отделов, оценивает состояние привратника (мышечный сфинктер между пилорическим отделом и 12-перстной кишкой). Минимальное время проведения осмотра – 1–2 минуты. При необходимости расправить стенки органа, через зонд подают воздух. В некоторых случаях врач выполняет предварительное окрашивание слизистой специальными препаратами. Это помогает точнее выявить области нарушения строения стенки органа и скорректировать место забора биологического материала.
Биопсия проводится с помощью специальных эндоскопических ножниц, вводимых через гастроскоп. Врач забирает кусочки тканей из нескольких участков слизистой оболочки. Это необходимо для точной характеристики обнаруженных патологий и оценки их распространённости.
Осложнения процедуры
Как правило, биопсия проходит без осложнений. В некоторых случаях возможны аллергические реакции на спрей для местной анестезии и развитие желудочного кровотечения. Обычно оно проходит самостоятельно, и врачебная помощь не требуется.

Обратите внимание. Если проведения гистологии желудка появляется рвота с кровью, резкая боль в животе, нарастающая слабость – это повод для срочного обращения к врачу.
Полезное видео
Что важно знать о процедуре можно узнать в этом видео.
Как расшифровать результаты
Полученный в результате биопсии биоматериал помещают в специальный консервирующий раствор и отправляют в лабораторию. Врач-морфолог готовит тканевые срезы, окрашивает их специальными красителями и изучает гистологию эпителия желудка под микроскопом. Время ожидания заключения составляет около 7 дней.
Строение слизистой в норме
Слизистая оболочка желудка в норме представлена тремя слоями:
-
 Слой эпителия. Состоит из одного слоя мукоидных клеток, синтезирующих слизь, которая защищает стенки органа от действия пищеварительных соков.
Слой эпителия. Состоит из одного слоя мукоидных клеток, синтезирующих слизь, которая защищает стенки органа от действия пищеварительных соков. - Собственная пластинка слизистой. Ее основу составляют соединительно тканные волокна. В ней располагаются пищеварительные железы, мелкие кровеносные и лимфатические сосуды. Для каждого отдела желудка характерны свой тип желез. В целом преобладают главные железы фундального и кардиального отделов.
- Мышечный слой слизистой. Представлен гладкомышечными клетками. Максимальное развитие мышцы имею в пилорическом отделе желудка.
Патологические изменения
Гистологическое исследование биоптатов слизистой желудка позволяет точно установить характер патологических процессов, как в случае воспаления, так и при образовании опухолей. Наиболее часто выявляемые при гистологическом анализе заболевания:
- Хронический гастрит. Гистология выявляет степень атрофии желез, а также характер воспалительного процесса. Выделяют следующие типы инфильтрации:
- лимфоцитарную – признак иммунного поражения;
- граннулоцитарную – маркер острого воспаления;
- эозинофильную – признак аллергического процесса.
-
 Кишечная метаплазия. Развивается при хронических атрофических гастритах. Чаще всего выявляется при гистологии пилорического отдела желудка. При этой патологии в слизистой определяются участки эпителия, характерного для тонкого кишечника. Вероятность развития рака желудка при метаплазии составляет 70–90%.
Кишечная метаплазия. Развивается при хронических атрофических гастритах. Чаще всего выявляется при гистологии пилорического отдела желудка. При этой патологии в слизистой определяются участки эпителия, характерного для тонкого кишечника. Вероятность развития рака желудка при метаплазии составляет 70–90%. - Аденоматозные полипы желудка. Развиваются при хронических воспалительных процессах в слизистой оболочке. Частота малигнизации новобразования очень высока – более 70%.
- Рак желудка. Гистологическое строение карцином желудка крайне разнообразно. Основные морфологические типы:
- аденокарцинома;
- перстневидно-клеточный рак;
- муцинозная аденокарцинома;
- аденоплоскоклеточный рак.
Регулярное профилактическое проведение гастроскопии с биопсией и последующим гистологическим анализом полученного материала – один из лучших способов диагностики рака желудка на ранней стадии.
Рак желудка представляет собой один из самых распространенных видов онкологических заболеваний. Эффективное, информативное и точное средство диагностики этого и ряда других заболеваний – гистологическое исследование тканей желудка. Гистологический анализ подразумевает взятие образцов тканей желудка посредством биопсии и их микроскопическое исследование. Эта процедура дает врачу возможность поставить точный диагноз и назначить оптимальное лечение. Прежде всего, биопсия тканей желудка и их гистологическое исследование обязательно производится, если врач подозревает у пациента опухоль. Гистологический анализ предоставляет информацию о типе новообразования, клеточном составе опухоли. Если расшифровка результатов гистологии желудка дает положительный результат (наличие злокачественной опухоли), он расценивается как окончательный диагноз. Важно понимать, что плохой анализ гистологии – еще не приговор, так как многие виды опухолей, обнаруженные своевременно, успешно излечиваются. Если же результат отрицательный, нельзя исключать ошибку, виной которой может быть несовпадение местонахождения раковых клеток и места взятия биоптата. Если результат гистологического исследования отрицательный, однако симптомы опухолевого процесса присутствуют, процедура повторяется.
Показания к гистологии желудка
— гипоацидный гастрит (это заболевание желудка считается предраковым);
— диагностика особых форм гастрита (гранулематозный, эозинофильный, лимфоцитарный гастрит);
— хроническая язвенная болезнь;
— дисфагия;
— пищевод Барретта;
— снижение веса, отсутствие аппетита, малокровие;
— стабильный дискомфорт в желудке, отвращение к мясной пище и другие.
Как подготовиться к гистологии желудка
— Лучшее время для проведения биопсии с последующим гистологическим анализом – утро. Исследование должно проводиться натощак, накануне вечером допустим лишь легкий ужин, исключается употребление жареной, жирной пищи.
— Необходимо прекратить принимать препараты, в которых содержится активированный уголь, железо.
— Накануне гистологического исследования исключаются жевательные резинки, курение. Мнительным пациентам показан прием успокоительных препаратов за день до процедуры.
Процедура забора биоптата
Биопсия забирается в ходе эндоскопического исследования. При этом врач вводит через рот и пищевод в желудок эндоскоп, который снабжен камерой и небольшими щипцами. При помощи камеры врач определяет подозрительные места на слизистой желудка, из которых необходимо взять биопсию. Затем подводит эндоскоп к данным дефектам, и при помощи щипцов откусывает небольшие кусочки. Поскольку в ходе биопсии отрываются небольшие кусочки, данная процедура практически безболезненная. После забора всех необходимых кусочков эндоскоп выводится наружу. Кусочки обрабатываются, как гистологические препараты, а затем врач-патологоанатом изучает их под микроскопом, выявляя наличие или отсутствие атипических (раковых) клеток. Иногда даже опытные специалисты не в состоянии взять кусочки из всех частей язвы. В этом случае необходимо провести биопсию повторно через некоторое время. Правильная биопсия является множественной, то есть врач забирает несколько кусочков для исследования из краев и дна каждого язвенного дефекта. Кроме того, забирается несколько кусочков из каждого рубца, видимого на месте зажившей язвы. Также рекомендуется забирать по нескольку кусочков биопсии из каждого подозрительного места на слизистой оболочке желудка. В настоящее время доказано, что 100%-я точность диагностики рака достигается забором не менее 6 кусочков из разных частей каждого язвенного и рубцового дефекта. Исследование только 1 – 2 кусочков является неинформативным, поскольку позволяет обнаружить рак на ранних стадиях только в половине случаев.
При диспепсических симптомах и болях в верхней части живота часто назначают ФГДС. Она обнаруживает воспалительные процессы, язвенную болезнь, а также злокачественные новообразования желудка. В статье рассмотрено особенности диагностики рака желудка на ФГДС.

Фиброгастродуоденоскопия (ФГДС) – это малотравматическое исследование верхних отделов пищеварительной системы с помощью гибкого эндоскопа. На нем находится небольшая камера, которая передает изображение на экран, где его анализирует врач.
Исследование позволяет визуализировать слизистую оболочку пищевода, желудка и двенадцатиперстного кишечника. Можно ли увидеть рак желудка с помощью ФГДС? Статья ответит на этот вопрос.
Видно ли злокачественное образование при эндоскопии?
Важность фиброгастродуоденоскопии для диагностики рака желудка трудно переоценить. Именно это исследование позволяет выявить или подтвердить диагноз злокачественного новообразования, а также определить тип процесса. Это стало возможным благодаря биопсии подозрительных участков слизистой оболочки желудка. Забранные ткани отправляются на цитологическое исследование, которое за 5-10 дней дает заключение о типе ткани.
Важно
Международные рекомендации советуют проводить ФГДС всем пациентам старше 45 лет, у которых врач после опроса и обследования подозревает наличие рака желудка.
Это позволяет выявить заболевание на ранней стадии, когда общий прогноз более положительный, а средняя продолжительность жизни составляет 10 и более лет.
Симптомы
Рак желудка – это злокачественное новообразование, которое развивается из эпителия слизистой оболочки органа. Согласно официальной статистике, это заболевание занимает вторую строчку по частоте выявления среди онкологических патологий в России. При этом установлено, что рак желудка чаще встречается у мужчин в возрасте более 45 лет.
Проблема этого заболевания в том, что оно поздно диагностируется. Только в 7% случаев (часто случайно) рак желудка удается обнаружить на первой или второй стадии, когда еще нет отдаленных метастазов, а более половины пациентов полностью выздоравливают.
В остальных больных онкологический процесс успевает метастазировать в лимфатические узлы, органы брюшной полости, кости или головной мозг. Тогда эффективность даже наиболее современного лечения гораздо ниже, и только 5-22% пациентов проживают еще 5 лет после постановки диагноза.
 4 стадии рака желудка
4 стадии рака желудка
Клиническая картина рака желудка часто малозаметная (особенно на первых стадиях). На передний план выходят следующие симптомы:
- снижение аппетита;
- ощущение тяжести в верхнем отделе живота;
- периодические ноющие боли желудка;
- тошнота после приема пищи;
- отрыжка;
- однократная рвота;
- уменьшение массы тела;
- слабость, снижение работоспособности.
Часто заболевание обнаруживают только тогда, когда возникают хирургические осложнения (например, перфорация стенки желудка, желудочное кровотечение, тромбоз печеночных вен).
Иногда случаются ситуации, когда сначала обнаруживают отдаленные метастазы (например, в печени при УЗИ). Тогда проводят дополнительные обследования (ФГДС, компьютерная или магниторезонансная томография), чтобы обнаружить первичную опухоль.
Особенности диагностики
Фиброгастродуоденоскопию проводят в эндоскопическом кабинете на «голодный» желудок пациента. Наиболее часто делают местную анестезию задней стенки ротоглотки, или вводят препарат для седации (медикаментозного сна). Под наркозом или седацией ФГДС проводится в ситуации, если сразу после завершения процедуры планируется неотложное оперативное вмешательство.
Зонд вводится через ротовую полость, проходит через пищевод и попадает в просвет желудка. При подозрении на онкологическую патологию врач проводит тщательный осмотр слизистой оболочки. В норме она должна быть розового цвета, без дефектов, признаков воспалительного процесса или разрастания.

Как делают гастроскопию
Чтобы избежать осложнений после проведения процедуры ФГДС к ней важно не только подготовиться, но и соблюдать диету по ее окончанию. Легче перенести введение зонда поможет эта статья.
Классификация заболевания
Современные рекомендации выделяют три типа раннего рака желудка, которые имеют различные особенности роста:
- Полипозный. При осмотре обнаруживается небольшой полип (разрастание слизистой оболочки). Визуально определить его злокачественность невозможно.
- Поверхностный рак. Характеризуется отличиями в цвете слизистой оболочки, возможен небольшой отек или реактивная воспалительная реакция.
- Язвенный тип. При ФГДС новообразование напоминает эрозию или язву (дефект слизистой оболочки). Необходима дифференциальная диагностика с язвенной болезнью.
Визуальная картина
Если исследование проводится уже на более поздней стадии, то согласно классификации Боррмана возможны 4 варианта визуальной картины:
- Полиповидное новообразование. Эндоскопист видит разрастание слизистой оболочки на широкой ножке. Обнаруживается в трети случаев.
- Полиповидный рак с изъявлением. Новообразование имеет корытовидную форму. С краю видно разрастание эпителия с эрозией или зоной некроза, которые находятся в центре опухоли. Наблюдается приблизительно у 30% пациентов.
- Инфильтративно-язвенный вариант. Разрастание онкологического процесса происходит преимущественно в толщи стенки желудка. На поверхности можно наблюдать язву (иногда до 2-3 см в диаметре), локальный воспалительный процесс и отек без четких границ.
- Диффузно-инфильтративный. Непосредственных признаков при ФГДС можно не обнаружить, поскольку опухоль практически полностью находится в стенке желудка. Однако, обращает на себя наличие уплотнения слизистой оболочки, ригидность и неестественность сладок, нарушение моторики. Частота выявления – 30%. Характеризуется ранним метастазированием и плохим прогнозом.
Отдельный клинический вариант злокачественного новообразования желудка – это лимфома. Как известно, стенка желудка имеет большое количество лимфатической ткани (MALT-система).
Справка
В развитии заболевания играет важную роль хроническая хеликобактерная инфекция, поэтому экспресс-тест на ее наличия практически всегда положительный.
Необходимо выделить следующие ее признаки:
- наиболее частая локализация – антральный отдел желудка;
- слизистая может быть малоизмененной, но можно обнаружить локальную покраснение, неровность поверхности и сглаженность складок;
- разрастания слизистой оболочки;
- отек без четкой границы стенки желудка.
При описании новообразования эндоскопист должен определить характер роста опухоли, наличие дефекта слизистой оболочки, консистенцию измененной ткани, локализацию и размеры новообразования.
Расшифровать заключение врача после ФГДС при распространенных патологиях и узнать, как выглядит протокол в норме поможет эта статья.
Как делается биопсия?
 Во время ФГДС при обнаружении участков, которые напоминают злокачественный процесс, обязательно проводится диагностическая биопсия.
Во время ФГДС при обнаружении участков, которые напоминают злокачественный процесс, обязательно проводится диагностическая биопсия.
При этом забор тканей делается несколько раз. Например, если есть язва, то берут 3-4 образца с ее краевых стенок и дна. При инфильтрационном процессе аккуратно проводится забор глубинных измененных тканей.
После забора образцы тканей отправляются на цитологическое исследование, которое должно определить их тип. Биопсия позволяет поставить окончательный диагноз злокачественного образования желудка, или его опровергнуть. Однако ее одной недостаточно для полной диагностики.
При раке желудка в 85% случаев обнаруживают метастазы в регионарные лимфатические узлы или отдаленные органы. Поэтому используют всевозможные методы визуализации с контрастированием для их обнаружение (КТ, МРТ, ПЭТ).
Формы онкологии
Согласно рекомендациям ВОЗ можно выделить несколько гистологических (по происхождению и типу тканей) форм рака желудка:
- папиллярную аденокарциному (из железистой ткани);
- тубулярную аденокарциному (из железистой ткани);
- плоскоклеточный рак (из эпителия);
- карциносаркому (из соединительной ткани);
- муцинознуюаденокарциному (из железистой ткани, характерна активная продукция слизи);
- хориокарциному (прорастаниеэмбриональной ткани);
- недифференцированный рак (из-за деградации структуры клеток опухоли установить ее тип невозможно);
- низкодифференцированную аденокарциному.
Частая проблема отечественных лабораторий – неточность проведения диагностики из-за низкого уровня квалификации персонала (особенно в небольших провинциальных больницах), или проблем с оборудованием.
Обратите внимание
Иногда случаются ложноположительные или ложноотрицательные результаты. Чтобы этого избежать, желательно проводить цитологическое исследование в условиях специализированной онкологической клиники.
Результаты фиброгастродуоденоскопии выдаются на руки пациенту за несколько минут после завершения обследования. В них указываются характер слизистой оболочки, показатели кислотности и обнаруженные отклонения. Выводы цитологического исследования готовы за 5-10 дней.
Альтернативные методики исследования желудка
Кроме ФГДС существует и ряд других методик диагностики, которые помогают обнаружить злокачественное новообразование желудка. Сравнительная их характеристика подана в следующей таблице:
| ФГДС | УЗИ | КТ | МРТ | |
| Описание процедуры | Эндоскопическая диагностика с визуальным осмотром слизистой | Неинвазивная методика с использованием ультразвука | Рентгенологическая методика с компьютерной обработкой полученных изображений | Базируется на использовании магнитного резонанса ядер атомов |
| Информативность при раке желудка | Высокая (позволяет поставить диагноз и определить тип рака) | Низкая (визуализируются только большие опухоли) | Высокая (обнаруживает метастазы в лимфатические узлы и отдаленные органы) | Высокая (обнаруживает метастазы в лимфатические узлы и отдаленные органы) |
| Использование контраста | Не требуется | Не требуется | Повышает информативность методики | Повышает информативность методики |
| Проведение биопсии | Проводится | Не проводится | Не проводится | Не проводится |
| Время проведения | 30-40 минут | 15-20 минут | 10-15 минут | 30-50 минут |
| Побочные эффекты | · Травматизация слизистой желудка · Кровотечение · Попадание содержимого желудка в дыхательные пути | Отсутствуют | При частом проведении повышается риск развития новообразований | Отсутствуют |
| Противопоказания | · Тяжелое состояние больного · Нарушения свертывания крови · Острая стадия инфаркта миокарда или инсульта | Отсутствуют | · Беременность · Выраженное ожирение | · Наличие металлических имплантатов · Выраженное ожирение |
| Цена исследования в Москве | 1200-9700 руб. | 700-4800 руб. | 4000-13500 руб. | 7600-21000 руб. |
Ранняя постановка диагноза в случае с онкологией дает больше шансов на долгосрочную ремиссию. Хотите узнать, видно ли рак желудка на УЗИ? Прочитайте в этой статье.
Что делать, если обнаружили онкологию?
 Если фиброгастродуоденоскопия проводилась в обычной больнице или поликлинике, то после получения результатов пациента направляют на консультацию к онкологу.
Если фиброгастродуоденоскопия проводилась в обычной больнице или поликлинике, то после получения результатов пациента направляют на консультацию к онкологу.
Он проводит осмотр пациента и выписывает направление на лечение в государственный онкологический стационар.
Если пациент желает, то с результатами ФГДС и направлением онколога (иногда с их переводом) он может обратиться и в частные заграничные онкологические клиники, которые имеют представительства в России. Там обычно требуют повторного проведения эндоскопического исследования желудка с биопсией.
При поступлении пациента в специализированное медицинское учреждение требуется проведение полного комплекса диагностики:
- осмотр гинеколога для женщин и проктолога для мужчин;
- общий анализ крови и мочи;
- биохимический анализ крови;
- специфические онкомаркеры (СА 72-4, РЭА, Са 19-9);
- рентгенография легких;
- электрокардиограмма;
- ультразвуковое исследование или проведения КТ с контрастированием органов брюшной полости;
- УЗИ лимфатических узлов надключичной области;
- колоноскопия;
- ПЭТ-КТ (при возможности).
При обнаружении отдаленных метастазов и их доступности необходимо провести их биопсию под контролем УЗИ.
Выбор тактики лечения
Согласно национальным рекомендациям онкологов выбор тактики лечения рака желудка зависит от распространенности опухоли. При раннем выявлении заболевания проводится эндоскопическая резекция слизистой оболочки с или без подслизистого слоя.
 Возможная также открытая операция на брюшной полости. Ее проводят, если нет отдаленных метастазов, а злокачественный процесс не распространяется далее регионарных лимфатических узлов.
Возможная также открытая операция на брюшной полости. Ее проводят, если нет отдаленных метастазов, а злокачественный процесс не распространяется далее регионарных лимфатических узлов.
Радикальное удаление опухоли рекомендуется при отсутствии отдаленных метастазов. Обязательно проводится пластика оставшейся части желудка.
В терминальной (последней



