Чрескожная чреспеченочная пункция желчного пузыря

Чрескожные вмешательства на желчных протоках
(Чрескожная чреспеченочная холангиостомия, наружно-внутреннее билиодуоденальное дренирование, операция Rendez—Vous, антеградное билиарное стентирование)
Чрескожная чреспеченочная холангиостомия– это мини-инвазивная (малотравматичная) операция, заключающаяся в ведении специальной трубки (дренажа) в просвет желчного протока. Эта операция является паллиативной лечебной процедурой, т.е. с ее помощью болезнь полностью не излечивается. Однако она позволяет купировать такое осложнение, как механическая желтуха и холангит, что дает возможность для всестороннего обследования и в большинстве случаев создает максимально благоприятные условия для дальнейшего лечения.
Показаниямик выполнению данного оперативного вмешательства являются:
1. Синдром механической желтухи, вызванный опухолевым поражением органов гепатобилиарной зоны (опухоли поджелудочной железы, 12-перстной кишки, желчного протока, желчного пузыря и др.);
2. Синдром механической желтухи, вызванный послеоперационным рубцовым сужением (стриктурой) желчного протока.
Необходимо отметить, что приоритетными способами разрешения механической желтухи являются эндоскопические (ретроградные) методы лечения, такие как эндоскопическая ретроградная холангио-панкреатография (ЭРХПГ), эндоскопическая папиллосфинктеротомия (ЭПСТ), эндостентирование желчных путей. Однако выполнение данных операций не всегда возможно в силу различных причин. К ним относятся: перенесенные ранее операции на желудке и 12-перстной кишке (резекция желудка, гастрэктомия, панкреато-дуоденальная резекция и пр.), опухолевое поражение или деформация 12-перстной кишки, невозможность ретроградного преодоления места сужения в желчном протоке, анатомические особенности строения пациента, крайняя тяжесть состояния больного. В таких случаях выставляются показания к выполнению чрескожного-чреспеченочного (антеградного) вмешательства.
Противопоказанияк чрескожным вмешательствам на желчных путях:
1. Асцит (наличие свободной жидкости в животе);
2. Множественное метастатическое поражение печени;
3. Нарушение свертывания крови (гипокоагуляция);
4. Невозможность выполнения (ожирение 4 ст.);
Методика выполнения.
Специальной предоперационной подготовки для выполнения данных операций не требуется. Пациент не должен принимать пищу и жидкость за 4-6 часов до вмешательства. За 30-40 минут до начала операции пациенту выполняется премедикация, включающая обезболивающие и седативные (успокоительные) препараты. Чаще всего вмешательство проводится под местной анестезией и не требует выполнения наркоза. Единственное показание к общей анестезии – поливалентная лекарственная аллергия с непереносимостью местных анестетиков (Новокаин, Лидокаин). Длительность процедуры может варьировать от 30 минут до 2 часов.
Существует несколько разновидностей чрескожных чреспеченочных операций на желчных путях:
1. Наружное дренирование желчных путей (чрескожная чреспеченочная холангиостомия – ЧЧХС);
2. Наружно-внутреннее билидуоденальное дренирование;
3. Операции по методике Rendez-Vous;
4. Чрескожное чреспеченочное билиодуоденальное стентирование.
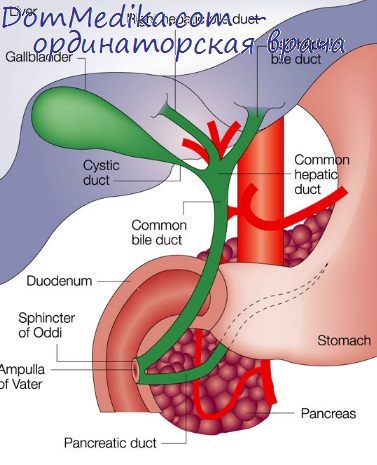
Чрескожная чреспеченочная холангиостомия (ЧЧХС).
 По-другому эта операция называется наружным билиарным дренированием, т.к. основной ее целью является выведение всей продуцируемой печенью желчи наружу в специальный мешок-сборник. Для выполнения ЧЧХС требуется специальный набор инструментов: пункционная игла, различные струны-проводники, бужи (расширители) и дренажная трубка. Дренажная трубка, выполнена из специального очень скользкого (гидрофильного) пластика – ультратана. Конец его обладает эффектом памяти и в свободном состоянии сворачивается в виде завитка. Такой дренаж называется PigTail(поросячий хвост). Этот завиток необходим для того, чтобы фиксировать дренаж в просвете желчного протока. Перед выполнением операции производится ультразвуковое исследование и выбирается место для пункции желчного протока (так называемое «акустическое окно»). Обязательно при выборе «акустического окна» учитывается расположение сосудов печени с целью выбора правильной траектории проведения пункционной иглы без повреждения этих структур. Игла должна пройти через ткань печени в просвет желчного протока. Далее производится местная анестезия кожи, тканей передней стенки и капсулы печени. После проведения анестезии производится надрез кожи 3-4 мм. Через этот надрез под постоянным контролем
По-другому эта операция называется наружным билиарным дренированием, т.к. основной ее целью является выведение всей продуцируемой печенью желчи наружу в специальный мешок-сборник. Для выполнения ЧЧХС требуется специальный набор инструментов: пункционная игла, различные струны-проводники, бужи (расширители) и дренажная трубка. Дренажная трубка, выполнена из специального очень скользкого (гидрофильного) пластика – ультратана. Конец его обладает эффектом памяти и в свободном состоянии сворачивается в виде завитка. Такой дренаж называется PigTail(поросячий хвост). Этот завиток необходим для того, чтобы фиксировать дренаж в просвете желчного протока. Перед выполнением операции производится ультразвуковое исследование и выбирается место для пункции желчного протока (так называемое «акустическое окно»). Обязательно при выборе «акустического окна» учитывается расположение сосудов печени с целью выбора правильной траектории проведения пункционной иглы без повреждения этих структур. Игла должна пройти через ткань печени в просвет желчного протока. Далее производится местная анестезия кожи, тканей передней стенки и капсулы печени. После проведения анестезии производится надрез кожи 3-4 мм. Через этот надрез под постоянным контролем

УЗИ производится прокалывание передней стенки, ткани печени и стенки желчного протока пункционной иглой. Далее под рентгенологическим контролем производится контрастирование желчных путей (введение специального рентген-контрастного препарата в просвет желчного протока) для определения степени его расширения, уровня препятствия. После этого под рентгенологическим  контролем в полость желчного протока через пункционную иглу вводится струна-проводник. Данная струна имеет очень мягкий и гибкий кончик, что не позволяет ей проколоть стенку протока. После введения струны игла извлекается и производится расширение пункционного канала до необходимого диаметра (соответствующего диаметру устанавливаемого дренажа). Это производится при помощи пластиковых бужей-расширителей разной толщины. Когда диаметр канала становится достаточным, по струне-проводнику в просвет желчного протока проводится дренаж. После этого струна извлекается и конец трубки самостоятельно скручивается в просвете желчного протока. Трубка дополнительно фиксируется к коже. К трубке снаружи присоединяется специальный мешок для сбора отделяющейся желчи. На этом операция заканчивается.
контролем в полость желчного протока через пункционную иглу вводится струна-проводник. Данная струна имеет очень мягкий и гибкий кончик, что не позволяет ей проколоть стенку протока. После введения струны игла извлекается и производится расширение пункционного канала до необходимого диаметра (соответствующего диаметру устанавливаемого дренажа). Это производится при помощи пластиковых бужей-расширителей разной толщины. Когда диаметр канала становится достаточным, по струне-проводнику в просвет желчного протока проводится дренаж. После этого струна извлекается и конец трубки самостоятельно скручивается в просвете желчного протока. Трубка дополнительно фиксируется к коже. К трубке снаружи присоединяется специальный мешок для сбора отделяющейся желчи. На этом операция заканчивается.
Наружно-внутреннее билио-дуоденальное дренирование.
Данная операция в выгодную сторону отличается от ЧЧХС, т.к. основной ее задачей служит не полное, а лишь частичное отведение желчи наружу. При этом большая часть желчи в результате данного вмешательства должна попадать в просвет 12-перстной кишки (как в здоровом организме) и участвовать  в пищеварении. Однако данная операция является более сложной и длительной, чем ЧЧХС и требует больше специального инструментария. Начальные этапы вмешательства аналогичны ЧЧХС. Также производится поиск «акустического окна», пункция желчного протока под УЗ-навигацией и контрастирование желчного дерева. В дальнейшем при помощи специальных проводников и манипуляционных инструментов производится преодоление препятствия в желчном протоке и проведение струны ниже его в 12-перстную кишку. Далее, подобно ЧЧХС производится расширение пункционного канала. В последующем по струне-проводнику устанавливается специальный наружно-внутренний дренаж. Его отличие от дренажа, используемого при ЧЧХС, состоит в бóльшей длине и наличии бóльшего количества отверстий, что позволяет ему выполнять роль протеза в просвете желчного протока.
в пищеварении. Однако данная операция является более сложной и длительной, чем ЧЧХС и требует больше специального инструментария. Начальные этапы вмешательства аналогичны ЧЧХС. Также производится поиск «акустического окна», пункция желчного протока под УЗ-навигацией и контрастирование желчного дерева. В дальнейшем при помощи специальных проводников и манипуляционных инструментов производится преодоление препятствия в желчном протоке и проведение струны ниже его в 12-перстную кишку. Далее, подобно ЧЧХС производится расширение пункционного канала. В последующем по струне-проводнику устанавливается специальный наружно-внутренний дренаж. Его отличие от дренажа, используемого при ЧЧХС, состоит в бóльшей длине и наличии бóльшего количества отверстий, что позволяет ему выполнять роль протеза в просвете желчного протока.

Оперативные вмешательства Redez—Vous.
Это методика выполнения операций на желчных протоках с применением как техники чрескожных чреспеченочных вмешательств, так и эндоскопических и сочетающая преимущества ретроградных и антеградных операций. Наиболее актуально применение технологии Rendez-Vousв случаях, когда выполнение ретроградного эндоскопического эндобилиарного вмешательства не удалось вследствие невозможности преодоления сужения в желчном протоке (при прорастании опухоли, из-за анатомических особенностей строения пациента, таких как дивертикул 12-перстной кишки и т.п.). Начальные этапы вмешательства аналогичны двум вышеописанным операциям. После определения «акустического окна» производится пункция желчного протока под контролем УЗ и контрастирование желчного дерева. В дальнейшем при помощи специальных проводников и манипуляционных инструментов производится преодоление препятствия в желчном протоке и проведение струны ниже его в 12-перстную кишку. Далее через рот в желудок и далее в 12-перстную кишку вводиться гибкий видеоэндоскоп и по проведенной струне производится стентирование желчного протока, то есть протезирование суженного места специальным трубчатым протезом — стентом. После установки стента струна и эндоскоп извлекается. На этом операция заканчивается. В отличие от двух вышеописанных операций данное вмешательство как правило не предполагает оставление наружной трубки-дренажа.
Антеградное билиарное стентирование
Эта операция по этапам и методике выполнения схожа с наружно-внутренним билио-дуоденальным дренированием. Также начальным этапом является пункция желчного протока через кожу и ткань печени под контролем ультразвука. Далее, после контрастирования желчного дерева и оценки места сужения желчного протока, при помощи специальных проводников и манипуляционных инструментов выполняется преодоление сужения в желчном протоке и проведение струны ниже его в 12-перстную кишку. В последующем по струне
желчного дерева и оценки места сужения желчного протока, при помощи специальных проводников и манипуляционных инструментов выполняется преодоление сужения в желчном протоке и проведение струны ниже его в 12-перстную кишку. В последующем по струне  производится установка внутрипротокового протеза (стента) который расширяет просвет желчного протока и позволяет желчи беспрепятственно попадать в 12-перстную кишку. Далее устанавливается временный наружный дренаж в желчный проток. На этом операция заканчивается. Через 5-7 дней выполняется контрольное рентгенологическое исследование (фистулография), при котором через дренаж в проток вводится контрастное вещество. При помощи рентгеновского аппарата оценивается адекватность протезирования желчного протока. После этого наружный дренаж может быть удален.
производится установка внутрипротокового протеза (стента) который расширяет просвет желчного протока и позволяет желчи беспрепятственно попадать в 12-перстную кишку. Далее устанавливается временный наружный дренаж в желчный проток. На этом операция заканчивается. Через 5-7 дней выполняется контрольное рентгенологическое исследование (фистулография), при котором через дренаж в проток вводится контрастное вещество. При помощи рентгеновского аппарата оценивается адекватность протезирования желчного протока. После этого наружный дренаж может быть удален.
Послеоперационный период после чрескожных вмешательств на желчных протоках протекает как правило благоприятно. В течение 2-3 часов после процедуры рекомендован строгий постельный режим и запрет на прием пищи и жидкости. В дальнейшем пациенту разрешается вставать, двигаться и принимать пищу. Наличие дренажа в желчном протоке дает ряд лечебных и диагностических возможностей. Помимо общего лечения, через дренаж производится промывание желчного протока антисептическими растворами, что позволяет в максимально короткие сроки вылечить воспаление. При необходимости после операции может выполнятся рентгенологическое исследование – фистулография. Диагностическая ценность данного исследования чрезвычайно высока и позволяет построить дальнейшую программу обследования и лечения пациента не опасаясь за прогрессирование воспалительного процесса в желчном протоке и/или нарастания желтухи, т.к. холангиостома позволяет длительно и адекватно декомпрессировать весь желчный тракт.
Альтернативные методы лечения:
— Хирургическая операция — формирование обходного соустья между желчным протоком и тонкой кишкой (билио-дигестивный анастомоз).
Для наведения иглы применяют линейные, конвексные и секторные ультразвуковые датчики.
Многообразие возможных чрескожных вмешательств под контролем УЗИ сводится к выполнению двух основных манипуляций: пункции и дренированию. Дренирование ЖП рассмотрено ниже.
Для чрескожной пункции под контролем УЗИ используют различные иглы длиной 15-20 см и диаметром 16-18G, что соответствует 1-1,25 мм. У нетучных больных можно использовать иглы, предназначенные для пункции подключичной вены.
Используемые методики чрескожной пункции ЖП основываются на соблюдении двух правил: 1) пункционный канал должен проходить через ткань печени; 2) пункция стенки ЖП должна производиться в ее внебрюшинной части со стороны ложа ЖП. Соблюдение этих условий необходимо для исключения подтекания желчи из отверстия в стенке ЖП.
Чрескожную пункцию ЖП выполняют с соблюдением всех правил асептики и антисептики под местной анестезией (раствором новокаина или лидокаина с учетом аллергического анамнеза больного). При необходимости проводят премедикацию седативными препаратами.
Манипуляцию с помощью линейного пункционного датчика начинают с выбора точки прокола. Кожные покровы обрабатывают раствором спирта или хлоргексидина. Применение йодсодержащих препаратов нежелательно, так как они отрицательно влияют на активную поверхность датчика. С помощью стерильного датчика выбирают точку на коже, из которой траекторию иглы через минимальную толщину паренхимы печени направляют к наиболее широкой части ЖП. Этот момент очень важен, ибо от правильного выбора траектории иглы зависит успех манипуляции. Место пункции выбирают индивидуально, руководствуясь только вышеуказанными принципами. Чаще всего точка пункции на коже расположена в восьмом-девятом межреберье по передней подмышечной линии. Однако она может располагаться и в подреберье. При пункции ЖП это не столь важно.
В точке пункции на коже проводят местную анестезию мягких тканей. Затем пункционную иглу или стилет-катетер вводят через просвет в направляющий адаптер и под постоянным визуальным контролем проводят через паренхиму печени в максимальный просветЖП. Непременным условием проведения иглы является постоянный одновременный контроль на экране монитора кончика иглы и максимального продольного просвета ЖП на всем протяжении манипуляции. Для правильного выбора места введения иглы в забрюшинную часть ЖП полезно 1 раз повернуть датчик так, чтобы был виден поперечный срез ЖП в виде круга.
После фиксации датчика в таком положении и проведения местной анестезии иглу вставляют в просвет направляющей съемной пункционной приставки и постепенно поступательными движениями продвигают вглубь. Обычно кончик иглы хорошо виден в виде яркого линейного эхосигнала на экране монитора.
При пункции ЖП могут возникнуть следующие сложные ситуации или осложнения.
При желчной гипертензии при пункции ЖП из-за повышенного давления в билиарной системе возможно подтекание желчи из пункционного отверстия. Поэтому прежде чем решиться на пункцию ЖП, надо убедиться, что нет желчной гипертензии, внутри- и внепеченочные желчные протоки не расширены.
— Читать «Кровотечение после пункции желчного пузыря. Гангрена желчного пузыря»
Оглавление темы «Патология желчных путей»:
1. Результаты расширенной холецистэктомии. Эффективность операций при расширенной холецистэктомии
2. Комбинированное лечение рака желчного пузыря. Химиотерапия и лучевая терапия рака желчного пузыря
3. Полипы желчного пузыря. Пункционная санация и декомпрессия желчного пузыря
4. Методика чрескожной пункции желчного пузыря. Техника УЗИ навигации на желчный пузырь
5. Кровотечение после пункции желчного пузыря. Гангрена желчного пузыря
6. Холедохолитиаз. Причины и механизмы развития желчекаменной болезни
7. Диагностика желчекаменной болезни. Стеноз большого сосочка двенадцатиперстной кишки
8. Патологическая анатомия стеноза большого сосочка. Классификация стеноза большого сосочка двенадцатиперстной кишки
9. Диагностика стеноза большого сосочка. Осложнения стеноза большого сосочка двенадцатиперстной кишки
10. Кисты желчных протоков. Причины и распространенность кист желчных протоков
Процедура выполняется с целью лечения острого обструктивного холецистита у больных с высоким операционным и анестезиологическим риском, а также с целью наружного желчеотведения на первом этапе лечения больных с механической желтухой, которым невожможно выполнить чрескожную холангиостомию. На следующих этапах лечения больным выполняют оперативное лечение.
Применяемые инструменты, методика и специальная организация позволяют нам выполнять чрескожную холецистостомию больным, проживающим на расстоянии до 400-500 км от г.Тулы.
Показания
- Длительная, интенсивная механическая желтуха опухолевого генеза при технической невозможности выполнения чрескожной холангиостомии
- Холедохолитиаз, не устраненный при ЭПСТ, при больших сроках и интенсивности желтухи
- Острый обструктивный холецистит у больных с высоким операционным и анестезиологическим риском
Противопоказания.
- Крайне тяжелое положение больного
- Отсутствие безопасного доступа
Необходимая подготовка больного
- Вмешательство выполняется натощак.
- Необходимые анализы: общий анализ крови, мочи, коагулограмма, время свертывания и кровотечения, билирубин, АСТ, АЛТ, ЩФ, креатинин, мочевина, анализы на ВИЧ, сифилис, гепатиты.
Методика
Для чрескожного чреспеченочного дренирования желчного пузыря применяем разработанные нами методику и устройство УДПО. Применение предложенной методики и специальных дренажей обеспечивает высокую точность и безопасность выполнения процедуры.
Чреспеченочная пункция желчного пузыря
В просвет желчного пузыря введен металлический проводник
В желчный пузырь введен дренаж, сформировано дистальное кольцо дренажа
Аспирация содержимого. Уменьшение размеров желчного пузыря
После аспирации. Спавшийся желчный пузырь
После выполнения процедуры больных с механической желтухой наблюдаем 1,5-2 часа, затем направляюем в хирургический или онкологический стационар по месту жительства с целью проведения дезинтоксикационной терапии, а также профилактики и лечения послеоперационной печеночной недостаточности, возникающей в различной степени выраженности у всех больных после декомпрессии желчных протоков.
Больные с острым обструктивным холециститом, проживающие в пределах 1-2 часовой досягаемости, после выполнения холецистостомии и санации желчного пузыря могут быть отпущены домой.
Основные результаты
- Полное разрешение механической желтухи.
- Снижение интенсивности механической желтухи
- Увеличение длительности жизни у больных с опухолевой механической желтухой.
- Купирование гнойно-воспалительного прочесса у больных с обструктивным холециститом.
Возможные осложнения крайне редки:
- подтекание крови, желчи в брюшную полость
- аллергические реакции на контрастные вещества
Чрескожные вмешательства на желчных протоках
(Чрескожная чреспеченочная холангиостомия, наружно-внутреннее билиодуоденальное дренирование, операция Rendez—Vous, антеградное билиарное стентирование)
Чрескожная чреспеченочная холангиостомия– это мини-инвазивная (малотравматичная) операция, заключающаяся в ведении специальной трубки (дренажа) в просвет желчного протока. Эта операция является паллиативной лечебной процедурой, т.е. с ее помощью болезнь полностью не излечивается. Однако она позволяет купировать такое осложнение, как механическая желтуха и холангит, что дает возможность для всестороннего обследования и в большинстве случаев создает максимально благоприятные условия для дальнейшего лечения.
Показаниямик выполнению данного оперативного вмешательства являются:
1. Синдром механической желтухи, вызванный опухолевым поражением органов гепатобилиарной зоны (опухоли поджелудочной железы, 12-перстной кишки, желчного протока, желчного пузыря и др.);
2. Синдром механической желтухи, вызванный послеоперационным рубцовым сужением (стриктурой) желчного протока.
Необходимо отметить, что приоритетными способами разрешения механической желтухи являются эндоскопические (ретроградные) методы лечения, такие как эндоскопическая ретроградная холангио-панкреатография (ЭРХПГ), эндоскопическая папиллосфинктеротомия (ЭПСТ), эндостентирование желчных путей. Однако выполнение данных операций не всегда возможно в силу различных причин. К ним относятся: перенесенные ранее операции на желудке и 12-перстной кишке (резекция желудка, гастрэктомия, панкреато-дуоденальная резекция и пр.), опухолевое поражение или деформация 12-перстной кишки, невозможность ретроградного преодоления места сужения в желчном протоке, анатомические особенности строения пациента, крайняя тяжесть состояния больного. В таких случаях выставляются показания к выполнению чрескожного-чреспеченочного (антеградного) вмешательства.
Противопоказанияк чрескожным вмешательствам на желчных путях:
1. Асцит (наличие свободной жидкости в животе);
2. Множественное метастатическое поражение печени;
3. Нарушение свертывания крови (гипокоагуляция);
4. Невозможность выполнения (ожирение 4 ст.);
Методика выполнения.
Специальной предоперационной подготовки для выполнения данных операций не требуется. Пациент не должен принимать пищу и жидкость за 4-6 часов до вмешательства. За 30-40 минут до начала операции пациенту выполняется премедикация, включающая обезболивающие и седативные (успокоительные) препараты. Чаще всего вмешательство проводится под местной анестезией и не требует выполнения наркоза. Единственное показание к общей анестезии – поливалентная лекарственная аллергия с непереносимостью местных анестетиков (Новокаин, Лидокаин). Длительность процедуры может варьировать от 30 минут до 2 часов.
Существует несколько разновидностей чрескожных чреспеченочных операций на желчных путях:
1. Наружное дренирование желчных путей (чрескожная чреспеченочная холангиостомия – ЧЧХС);
2. Наружно-внутреннее билидуоденальное дренирование;
3. Операции по методике Rendez-Vous;
4. Чрескожное чреспеченочное билиодуоденальное стентирование.
Чрескожная чреспеченочная холангиостомия (ЧЧХС).
По-другому эта операция называется наружным билиарным дренированием, т.к. основной ее целью является выведение всей продуцируемой печенью желчи наружу в специальный мешок-сборник. Для выполнения ЧЧХС требуется специальный набор инструментов: пункционная игла, различные струны-проводники, бужи (расширители) и дренажная трубка. Дренажная трубка, выполнена из специального очень скользкого (гидрофильного) пластика – ультратана. Конец его обладает эффектом памяти и в свободном состоянии сворачивается в виде завитка. Такой дренаж называется PigTail(поросячий хвост). Этот завиток необходим для того, чтобы фиксировать дренаж в просвете желчного протока. Перед выполнением операции производится ультразвуковое исследование и выбирается место для пункции желчного протока (так называемое «акустическое окно»). Обязательно при выборе «акустического окна» учитывается расположение сосудов печени с целью выбора правильной траектории проведения пункционной иглы без повреждения этих структур. Игла должна пройти через ткань печени в просвет желчного протока. Далее производится местная анестезия кожи, тканей передней стенки и капсулы печени. После проведения анестезии производится надрез кожи 3-4 мм. Через этот надрез под постоянным контролем
УЗИ производится прокалывание передней стенки, ткани печени и стенки желчного протока пункционной иглой. Далее под рентгенологическим контролем производится контрастирование желчных путей (введение специального рентген-контрастного препарата в просвет желчного протока) для определения степени его расширения, уровня препятствия. После этого под рентгенологическим контролем в полость желчного протока через пункционную иглу вводится струна-проводник. Данная струна имеет очень мягкий и гибкий кончик, что не позволяет ей проколоть стенку протока. После введения струны игла извлекается и производится расширение пункционного канала до необходимого диаметра (соответствующего диаметру устанавливаемого дренажа). Это производится при помощи пластиковых бужей-расширителей разной толщины. Когда диаметр канала становится достаточным, по струне-проводнику в просвет желчного протока проводится дренаж. После этого струна извлекается и конец трубки самостоятельно скручивается в просвете желчного протока. Трубка дополнительно фиксируется к коже. К трубке снаружи присоединяется специальный мешок для сбора отделяющейся желчи. На этом операция заканчивается.
Наружно-внутреннее билио-дуоденальное дренирование.
Данная операция в выгодную сторону отличается от ЧЧХС, т.к. основной ее задачей служит не полное, а лишь частичное отведение желчи наружу. При этом большая часть желчи в результате данного вмешательства должна попадать в просвет 12-перстной кишки (как в здоровом организме) и участвовать в пищеварении. Однако данная операция является более сложной и длительной, чем ЧЧХС и требует больше специального инструментария. Начальные этапы вмешательства аналогичны ЧЧХС. Также производится поиск «акустического окна», пункция желчного протока под УЗ-навигацией и контрастирование желчного дерева. В дальнейшем при помощи специальных проводников и манипуляционных инструментов производится преодоление препятствия в желчном протоке и проведение струны ниже его в 12-перстную кишку. Далее, подобно ЧЧХС производится расширение пункционного канала. В последующем по струне-проводнику устанавливается специальный наружно-внутренний дренаж. Его отличие от дренажа, используемого при ЧЧХС, состоит в бóльшей длине и наличии бóльшего количества отверстий, что позволяет ему выполнять роль протеза в просвете желчного протока.
Оперативные вмешательства Redez—Vous.
Это методика выполнения операций на желчных протоках с применением как техники чрескожных чреспеченочных вмешательств, так и эндоскопических и сочетающая преимущества ретроградных и антеградных операций. Наиболее актуально применение технологии Rendez-Vousв случаях, когда выполнение ретроградного эндоскопического эндобилиарного вмешательства не удалось вследствие невозможности преодоления сужения в желчном протоке (при прорастании опухоли, из-за анатомических особенностей строения пациента, таких как дивертикул 12-перстной кишки и т.п.). Начальные этапы вмешательства аналогичны двум вышеописанным операциям. После определения «акустического окна» производится пункция желчного протока под контролем УЗ и контрастирование желчного дерева. В дальнейшем при помощи специальных проводников и манипуляционных инструментов производится преодоление препятствия в желчном протоке и проведение струны ниже его в 12-перстную кишку. Далее через рот в желудок и далее в 12-перстную кишку вводиться гибкий видеоэндоскоп и по проведенной струне производится стентирование желчного протока, то есть протезирование суженного места специальным трубчатым протезом — стентом. После установки стента струна и эндоскоп извлекается. На этом операция заканчивается. В отличие от двух вышеописанных операций данное вмешательство как правило не предполагает оставление наружной трубки-дренажа.
Антеградное билиарное стентирование
Эта операция по этапам и методике выполнения схожа с наружно-внутренним билио-дуоденальным дренированием. Также начальным этапом является пункция желчного протока через кожу и ткань печени под контролем ультразвука. Далее, после контрастированияжелчного дерева и оценки места сужения желчного протока, при помощи специальных проводников и манипуляционных инструментов выполняется преодоление сужения в желчном протоке и проведение струны ниже его в 12-перстную кишку. В последующем по струне производится установка внутрипротокового протеза (стента) который расширяет просвет желчного протока и позволяет желчи беспрепятственно попадать в 12-перстную кишку. Далее устанавливается временный наружный дренаж в желчный проток. На этом операция заканчивается. Через 5-7 дней выполняется контрольное рентгенологическое исследование (фистулография), при котором через дренаж в проток вводится контрастное вещество. При помощи рентгеновского аппарата оценивается адекватность протезирования желчного протока. После этого наружный дренаж может быть удален.
Послеоперационный период после чрескожных вмешательств на желчных протоках протекает как правило благоприятно. В течение 2-3 часов после процедуры рекомендован строгий постельный режим и запрет на прием пищи и жидкости. В дальнейшем пациенту разрешается вставать, двигаться и принимать пищу. Наличие дренажа в желчном протоке дает ряд лечебных и диагностических возможностей. Помимо общего лечения, через дренаж производится промывание желчного протока антисептическими растворами, что позволяет в максимально короткие сроки вылечить воспаление. При необходимости после операции может выполнятся рентгенологическое исследование – фистулография. Диагностическая ценность данного исследования чрезвычайно высока и позволяет построить дальнейшую программу обследования и лечения пациента не опасаясь за прогрессирование воспалительного процесса в желчном протоке и/или нарастания желтухи, т.к. холангиостома позволяет длительно и адекватно декомпрессировать весь желчный тракт.
Альтернативные методы лечения:
— Хирургическая операция — формирование обходного соустья между желчным протоком и тонкой кишкой (билио-дигестивный анастомоз).
Если позволяет общее состояние пациента, холецистостомия должна выполняться под общей анестезией с разрезом достаточной длины. Это позволяет произвести холецистостомию и адекватную ревизию желчного пузыря с удалением свободно лежащих и вколоченных конкрементов, а также ревизию общего желчного протока и поджелудочной железы.
Операционное поле готовят как для холецистэктомии. Затем желчный пузырь и желчные протоки исследуют визуально и пальпаторно, все операционное поле закрывают, оставляя доступным только дно желчного пузыря. Защита операционного поля имеет пелью предупредить проникновение жидкого содержимого желчного пузыря, желчного осадка и конкрементов в брюшную полость в момент вскрытия дна желчного пузыря. На дно желчного пузыря хромированным кетгутом накладывают кисетный шов диаметром 3 см, не затягивая его. Пузырь пунктируют иглой со шприцем и получают жидкость для бактериологического исследования и определения чувствительности микрофлоры к антибиотикам. Затем в участок, где производилась пункция, вводят троакар для удаления остатков жидкости, желчного осадка и мелких конкрементов.
После удаления троакара в дне в пределах кисетного шва делают разрез 2—2.5 см. Конкременты удаляют зажимом Desjarcliiis или RandalL Чтобы убедиться, что все камни удалены, в желчный пузырь вводят левый указательный палец. Прямая пальпация — самый надежный метод распознавания конкрементов. Еще один полезный прием — это пальпация левым указательным пальцем изнутри, а большим пальцем — снаружи желчного пузыря. Для «выдавливания» оставшихся камней, ущемленных в пузырном протоке или шейке желчного пузыря, пузырный проток захватывают между правым указательным и большим пальцами и делают попытку продвинуть камни вверх. Для освобождения конкрементов указанной локализации в некоторых случаях полезно захватить воронку между левым большим и указательным пальцами. После мобилизации конкременты удаляют подходящим зажимом. У пациентов с выраженным воспалительным процессом стенки желчного пузыря этот прием может привести к разрыву пузырного протока, шейки или воронки желчного пузыря. В этих случаях нужно будет выполнять холецистэктомию, которой мы пытались избежать. По этой причине, при наличии вколоченных конкрементов не следует слишком настаивать на их удалении. Предпочтительнее безболезненно удалить их после операции через холецистостому. Когда уменьшится выраженность воспаления и отека стенки желчного пузыря, камни обычно освобождаются и могут быть легко удалены. Через холецистостому можно удалить конкременты из общего желчного протока после дилатации пузырного протока. Затем, после удаления конкрементов, в пузыре оставляют катетер Malecot, Pezzer или Foley, 16—18 F. Катетер должен быть введен в желчный пузырь примерно на 5 см. Кисетный шов плотно затягивают и завязывают. Второй кисетный шов накладывают и затягивают вокруг первого.
У некоторых пациентов стенка желчного пузыря очень толстая и крайне сложно закрыть дно с помощью кисетного шва. В этих случаях рекомендуется закрыть дно вокруг катетера узловыми швами через всю стенку желчного пузыря. Перед закрытием брюшной стенки необходимо сделать холангиограммы через катетер Pezzer, чтобы подтвердить проходимость пузырного и общего желчного протоков. Холецистостомическую трубку выводят через лапаротомный разрез или маленькую контрапертуру. Если возможно, дно желчного пузыря вокруг катетера Pezzer фиксируют к брюшной стенке несколькими швами для предупреждения подтекания желчи в брюшную полость. Если дно невозможно фиксировать к париетальной брюшине, весь желчный пузырь заворачивают в большой сальник, оставляя лишь место выхода дренажной трубки. Катетер тшательно фиксируют к брюшной стенке для предупреждения ее смещения в послеоперационном периоде. Необходимо также оставить дренажную трубку в подпеченочном пространстве и вывести ее через разрез или дополнительный прокол. Ее можно удалить через 3-А дня. Холецистостомическая трубка дренирует пузырь под действием силы тяжести в закрытой системе. Ее не следует удалять в течение 15 дней после операции. Целесообразно ежедневно промывать холецистостомическую трубку изотоническим раствором для предупреждения закупоривания ее желчным осадком. Перед удалением холецистостомической трубки выполняют холецистохолангиографию для подтверждения проходимости пузырного и общего протоков. Если протоки проходимы, то удаление трубки не приведет к образованию желчного или слизистого свища. Если обнаружены конкременты в желчном пузыре, пузырном или общем протоках, их нужно удалить через холецистостому.
У некоторых пациентов с острым деструктивным холециститом гангренозные участки могут располагаться в области дна желчного пузыря. В этих случаях зону некроза необходимо резецировать и поместить дренажную трубку в это отверстие, которое затем ушивают узловыми швами хромированным кетгутом. Если, кроме гангренозного лоскута в области дна, есть другой гангренозный участок в теле желчного пузыря, хирург должен решить, стоит ли ему выполнять частичную холецистэктомию, оставляя дренажную трубку, или лучше выполнить полную холецистэктомию.
Наиболее частые осложнения холецистостомии — это поддиафрагмальный абсцесс, а также образование желчных или слизистых свищей.
Чрескожная холецистостомия
В настоящее время пациентам с очень четкими показаниями холецистостомию можно выполнить чрескожно. Однако при этом требуется от 2 до 3 недель для формирования чрескожного канала и удаления камней из желчного пузыря. Из-за этого совершенно необходимого периода ожидания метод чрескожной холецистостомии нельзя использовать при остром деструктивном холецистите, когда больные нуждаются в неотложной операции. Чрескожная хо-лецистостомия более показана пациентам с высокой степенью операционного риска, не нуждающимся в неотложной операции.
Лапароскопическая холецистостомия
Холецистостомию можно выполнять лапароскопическим способом. Эта операция породила большой энтузиазм среди молодых хирургов. Но для ее выполнения необходимы пневмоперитонеум и общая анестезия, которые не всегда можно рекомендовать пациентам с высокой степенью операционного риск



