Чем опасен высохший желчный пузырь

Отключенный желчный пузырь – одна из возможных диагностических находок при выполнении УЗИ органов брюшной полости. Это означает, что орган полностью утратил свою функцию. Термин, который близок по смыслу – блокада желчного пузыря. Чтобы понять принципы выбора лечебной тактики при отключенном желчном пузыре, следует подробнее рассмотреть механизм возникновения патологии.

Отключенный желчный пузырь: что это такое?
Об отключенном желчном пузыре говорят, когда желчь не поступает в его полость и не выделяется из него. В такой ситуации желчь попадает в 12-перстную кишку по общему желчному протоку, минуя орган. Основной причиной нарушения функции желчного пузыря является желчнокаменная болезнь. Механизмы возникновения патологии при ЖКБ:
- Заполнение камнями полости желчного пузыря. Возникает при длительном течении ЖКБ. Стенки органа настолько растянуты конкрементами, что не могут сократиться.
- Обтурация пузырного протока. Закупорить выход из желчного пузыря может камень. Реже это происходит при перекрытии просвета пузырного протока густой, замазкообразной желчью. Фактором, дополнительно способствующим этому, является воспаление шейки желчного пузыря.
- Склероз стенки желчного пузыря. Последствие длительного хронического холецистита, не подвергавшегося лечению. Желчный пузырь становится сморщенным. Его мышечные волокна замещаются соединительнотканными, не способными к сокращению.
- Обызвествление желчного пузыря. Отложение кальция в стенках органа. Один из медицинских терминов, обозначающий патологию – «фарфоровый желчный пузырь». Опасность в большей степени кроется не в исчезновении функции, а в высокой вероятности формирования онкопатологии.
Обтурацию пузырного протока могут вызвать не только камни, но и опухоли. Нарушение проходимости возникает при сдавлении протока извне или перекрытии просвета изнутри. В редких случаях отключенный желчный пузырь – следствие врожденной патологии. Например, при недоразвитии органа. Иногда прекращение работы пузыря без органической патологии бывает вызвано тяжелым расстройством его моторики.
Прогрессирование застойных явлений в желчном пузыре приводит к дистрофическим явлениям в его стенке. Патология может носить постоянный или временный характер. Чем дольше желчный пузырь находится в отключенном состоянии, тем большая вероятность того, что его функция не возобновится после восстановления проходимости органа.

Как проявляется?
Симптомы отключенного желчного пузыря соответствуют основному заболеванию. Патология может протекать как остро, так и малосимптомно. Основные признаки:
- Неприятные ощущения в правом подреберье. Варьируют от чувства тяжести до выраженной коликообразной боли.
- Изжога. Проявляется чувством жжения за грудиной.
- Неприятный привкус. При забросе желчи в ротовую полость возникает ощущение горечи.
- Нарушения стула. Чаще диарея. Желчь не поступает в 12-перстную кишку в должном количестве, поэтому не все жиры могут перевариться. Из-за этого кал по консистенции напоминает замазку. При прогрессировании нарушения оттока желчи каловые массы становятся светлыми.
- Изменение цвета мочи. Она становится темной.
- Тошнота. Часто взаимосвязана с приемом пищи. Может перейти в рвоту.
- Метеоризм. Вздутие живота – одно из последствий нарушения переваривания веществ в 12-перстной кишке.
- Изменения со стороны кожного покрова. При выраженном застое желчи он приобретает желтоватый оттенок. Окрашиваются и склеры. Возможно присоединение кожного зуда.
Важно! Если болевой синдром длится 5 часов и дольше, сопровождается повышением температуры тела до 38 °C и выше, это может свидетельствовать об остром холецистите. Такое состояние требует немедленного вызова бригады скорой медицинской помощи.
К чему может привести?
Длительная утрата функции желчного пузыря ведет выраженному нарушению работы всей билиарной системы. Недостаточное поступление желчи в 12-перстную кишку – одна из причин нарушения переваривания питательных веществ. Со временем к патологии билиарного тракта может присоединиться реактивный панкреатит (воспаление поджелудочной железы).
Резкое нарушение оттока желчи из-за обтурации пузырного протока камнями приводит к острому холециститу с желчной коликой. Это состояние, как минимум, чревато возникновением болевого шока и холестазом.
Отсутствие симптомов при отключенном желчном пузыре не должно вводить в заблуждение. Не функционирующий орган со временем подвергается тканевым изменениям. Это может привести к формированию злокачественных новообразований желчного пузыря.
Диагностика
Основное значение в диагностике отключенного желчного пузыря играют инструментальные методы исследования. Заподозрить патологию помогают:
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография). Основана на введении контрастного вещества в общий желчный проток через зонд с последующим выполнением рентгеновского исследования. Отключенный желчный пузырь на снимке выглядит «сморщенным», либо «отсутствует» (потому что в него не попало контрастное вещество).
- УЗИ органов брюшной полости. Эхокартина зависит от основной патологии. Например, при ЖКБ в просвете определяются гиперэхогенные образования (конкременты), пузырь значительно растянут, не сокращается. Склерозированный желчный пузырь уменьшен в размерах, имеет неправильную форму.
Лабораторные методы исследования играют вспомогательную роль. Основные из них:
- Клинический анализ крови. При отключенном желчном пузыре на фоне острого холецистита возможно повышение уровня лейкоцитов, ускорения СОЭ.
- Биохимический анализ крови. Признаки холестаза. Увеличение уровня билирубина крови за счет прямой фракции. Повышение активности АСТ, АЛТ, ЩФ.

Отключенный желчный пузырь: что делать?
Необходимо обязательно выяснить причины исчезновения функции органа. Даже если нарушение стало случайной находкой на УЗИ, это не отменяет необходимости в посещении гастроэнтеролога.
Важно! Попытки самолечения могут оказаться опасны. Особенно это касается безосновательного приема желчегонных препаратов. При ЖКБ они могут спровоцировать приступ желчной колики.
Лечебная тактика
Лечение при отключенном желчном пузыре напрямую зависит от причины отключения желчного пузыря. Если его работоспособность можно восстановить консервативно, прибегают к медикаментозной терапии. Например, назначают препараты на основе уросодезоксихолевой кислоты (Урсосан, Урсофальк), спазмолитики.
Чаще обнаружение отключенного желчного пузыря происходит уже на этапе стойкой утраты его функции. Если прогноз у консервативного лечения неблагоприятный, прибегают к хирургическому вмешательству. Сохранение пузыря значительно деформированного, изрубцованного, заполненного камнями нецелесообразно. Основной метод лечения в таком случае – это холецистэктомия, то есть удаление желчного пузыря.
Оперативное лечение проводится посредством 2-х видов доступа. Первый – эндоскопический. Это малоинвазивное вмешательство, которое выполняют через несколько небольших «проколов» в передней брюшной стенке. В осложненных случаях прибегают к лапаротомии, то есть открытому хирургическому доступу через широкий разрез.

Питание
Диета при отключенном желчном пузыре идентична режиму питания при холецистите и ЖКБ. Основные правила:
- Дробный прием пищи. Употреблять еду необходимо примерно 5 раз день, маленькими порциями.
- Регулярное питание. Употребление пищи в одно и то же время снижает вероятность застоя желчи. Интервалы между приемами пищи не должны превышать 6-8 часов.
- Соблюдение температурного режима. Еда не должна быть слишком горячей или холодной. В противном случае, можно спровоцировать спазм желчевыводящих путей.
- Использование блюд, не повышающих нагрузку на ЖКТ. Рекомендовано употребление нежирного мяса, рыбы овощей в отварном, запеченном виде и на пару.
- Исключение продуктов, усиливающих образование желчи. Строго ограничены: кофе, изделия с содержанием шоколада, майонез, чеснок, газированные напитки, маринады, яйца «всмятку». Следует максимально уменьшить количество острых, копченых, кислых блюд.
- Соблюдение калоража. Это необходимо для нормализации массы тела. При избыточном весе из питания исключается сахар. Поступление жиров ограничивается до 30% от суточной массы БЖУ (белков, жиров, углеводов). Из них 1/3 – это жиры животного, 2/3 – растительного происхождения.

Заключение
Обнаружение нефункционирующего желчного пузыря не должно служить поводом для паники. Но это состояние требует уточнения причины и своевременного выбора медицинской тактики. Отключенный желчный пузырь – патология, при которой недопустимо самолечение. Правильно определить основную болезнь, вызвавшую нарушение работы органа, поможет гастроэнтеролог.
Загрузка…
Среди болезней внутренних органов есть такие, которые серьезно нарушают работу всей пищеварительной системы. Патологии желчного пузыря чаще всего сводятся к воспалительным явлениям в органе или к накоплению в нем сгустившейся желчи, которая превращается в твердые конкременты. Но течение этих заболеваний может быть очень длительным, и их последствия порой бывают весьма неприятными.
Так, отключенный желчный пузырь – это довольно распространенное заболевание, при котором орган больше не выполняет свою функцию, попросту – не работает. Данный материал мы подготовили для вас на основе статьи https://puzyr.info/otklyuchennyj-zhelchnyj/, а также других авторитетных источников.
Что такое «отключенный желчный пузырь»
Изначально вопрос, что значит понятие «отключенный желчный пузырь», поднялся рентгенологами и специалистами УЗИ-диагностики. Когда производилось введение в орган контрастного вещества, которое окрашивает желчь и дает полное представление о его размерах и форме, у некоторых больных такого окрашивания не происходило. Специалисты сделали вывод, что имеются признаки отключенного, нефункционирующего желчного пузыря, который не участвует в процессе пищеварения.
Прежде чем выяснять, как бороться с заболеванием и что делать, следует выяснить причины развития этой проблемы. Непосредственные причины патологии – полное заполнение органа конкрементами, закупоренность пузырного протока, а также настолько сильное изменение формы и внутренних стенок пузыря, что в нем остаются одни рубцы без нормальной слизистой оболочки и мышечной ткани.
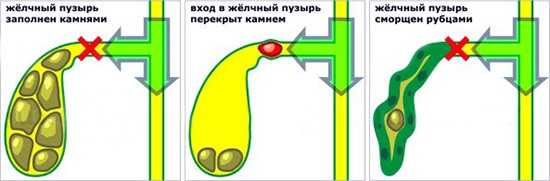
Заболевания, которые являются причинами того, что у больного отключенный желчный:
- желчнокаменная болезнь;
- хронический холецистит;
- дискинезия желчевыводящих путей;
- непроходимость протока;
- склероз (спайки) желчного пузыря;
- сморщенность органа;
- отложения известкового налета («фарфоровый желчный пузырь»).
В подавляющем большинстве случаев заболевание обусловлено переполненностью органа на фоне желчнокаменной болезни, поэтому встречается оно у людей средних лет и старшего возраста.
Как патология проявляет себя?
Каким образом распознать нефункционирующий желчный пузырь и что делать при данной патологии, подскажет доктор. К нему следует обратиться сразу после впервые появившихся неприятных ощущений, которые сопровождают патологию. Признаки того, что желчный пузырь не работает, таковы (они аналогичны запущенной стадии желчнокаменной болезни):
-
 боль в области правого подреберья;
боль в области правого подреберья; - вздутие живота;
- нарушения пищеварения;
- неприятный привкус во рту;
- изжога.
Острая форма патологии, когда камень полностью перекрывает проток, сопровождается резкими болями в боку, повышением температуры тела, рвотой. Также отключенный желчный может давать картину механической желтухи, если отток имеющейся в нем желчи по какой-то причине полностью прекращается. Попадание желчи в кровь провоцирует посветление кала, пожелтение кожи, зуд, обретение мочой оттенка пива. К сожалению, далеко не всегда человек переживает о том, что у него не работает желчный пузырь и что делать: порой начальные стадии болезни не дают симптоматики, но тем временем ухудшают состояние здоровья и могут дать осложнения.
Последствия заболевания для человека
Отключенный желчный пузырь – это действительно серьезное заболевание, даже если оно не дает никаких признаков. Оно сигнализирует о том, что желчнокаменная болезнь дошла до тяжелой стадии, поэтому орган полностью прекратил свое функционирование, утратил способность выделять и принимать желчь. При такой патологии основные последствия связаны с необратимостью процесса. Особенно тяжелы осложнения, если патология спровоцирована хроническим процессом – желчнокаменной болезнью, холециститом, склерозом и спайками. В этом случае ни диета, ни другие меры не помогут сохранить орган – его нужно удалять.

Множество мелких камней в желчном пузыре нарушали функционирование органа
Менее неблагоприятны последствия, если нефункционирующий желчный – следствие дискинезии по гипотоническому типу, когда диета и медикаменты могут вернуть тонус стенкам органа. Также закрытие камнем протока может быть временным, если конкремент возвращается назад в пузырь, и он вновь начинает работать, но такое случается очень редко. В целом, благоприятный исход намного менее вероятен, чем тяжелые осложнения – развитие панкреатита, ведь параллельно страдает поджелудочная железа, появление гнойного воспаления пузыря и перитонита, летальный исход.
Что делать при отключенном желчном пузыре?
Для диагностики следует пройти сложное обследование – холецистографию, так как УЗИ дает не полную картину патологии. Врач обязательно выясняет причину того, что желчный отключен, и потом решает, что делать. Нет смысла сохранять орган, если он забит камнями, деформирован, имеет много рубцов, спаек. Такой орган никогда уже не будет работать, поэтому проводят операцию – полостную или лапароскопическую холецистэктомию, чтобы удалить желчный пузырь.
При перекрытии пузырного протока камнем его можно попытаться протолкнуть назад при помощи специальных инструментов. Нередко назначаются препараты, которые могут растворять камни, но они помогают далеко не всегда. Сниженный тонус органа стимулируют медикаментозным путем, и, как правило, эффект бывает положительным. В обязательном порядке при патологии назначается диета согласно имеющимся врачебным рекомендациям. Также диета остро необходима и больным после операции по поводу удалению органа.
Лечебная диета
Лечебное питание всегда рекомендуется в комплексе с другими средствами и методами против этого заболевания. Диета имеет такие особенности:
-
 Кушать часто, мелкими порциями (до 300 гр).
Кушать часто, мелкими порциями (до 300 гр). - Не жарить блюда, а отваривать, тушить, варить на пару.
- Потреблять больше растительной пищи, меньше животных жиров.
- Не забывать про желчегонные продукты, особенно – про овощные и фруктовые соки.
- Овощи заправлять растительным маслом для стимуляции желчеотведения.
- Кушать больше пищи с витамином С.
- В острой фазе болезни есть только жидкую, полужидкую еду, протертые продукты.
- Количество соли и сахара в рационе снизить.
- Пить не менее 3 литров жидкости в сутки.
Есть продукты, которые кушать при отключенном желчном диета вовсе запрещает. К ним относятся говяжий жир, сало, бараний жир, так как они являются слишком тяжелыми для переваривания, а также кетчуп, майонез, маринады, горчица. В начальный период после операции меню скудное и, преимущественно, вегетарианское (овощи и фрукты с обилием эфирных масел тоже запрещены – редька, ревень, лук, чеснок и тому подобные). Затем на протяжении всей жизни следует ограничивать количество грибов, высококалорийной пищи, жирной рыбы, жареных и острых блюд.
Больному можно есть подсушенный хлеб, кисели и компоты, кисломолочную еду, яйца (иногда только без желтков), супы без поджарок на нежирном бульоне. Полезны полувязкие каши – гречка, овсянка, перловка, запеченные фрукты и овощи. Но есть можно только спелые плоды – арбузы, дыни, яблоки, груши и другие. Кислые, недозрелые фрукты запрещены к употреблению. Не всем можно кушать и капусту, бобовые, которые повышают газообразование и раздражают слизистую оболочку желчного пузыря. Нельзя также забывать, что диета при всей своей важности никогда не вылечит заболевание полностью, поэтому при необходимости все-таки придется решиться на операцию или консервативное лечение.
Часто люди не обращают внимания на многие заболевания внутренних органов, как например, сморщенный мочевой пузырь.
Это серьезная патология, которая сопровождается полным или частичным отказом в работе органа.
Какие основные причины его развития и поддается ли данное заболеванием эффективному лечению?
Общая информация о патологии
Это патологическое состояние, при котором желчь, вырабатываемая в печенке, не попадает в полость желчного, в результате нарушается ее отток в двенадцатиперстную кишку.
Заболевание впервые было диагностировано благодаря рентгеновскому снимку. Ученые проводили ряд исследований, которые заключались во введении специального контрастного вещества.
С его помощью на снимке можно было узнать размеры и состояние работу органа. В нормальном состоянии он окрашивается под действием раствора, если этого не происходит, то врачи твердо утверждают о нарушении его работы.
Данная форма заболевания влечет за собой нарушения работы пищеварительного тракта, серьезные проблемы с опорожнением кишечника и т. д. Поэтому очень важно своевременно диагностировать патологию и провести эффективное лечение.
Основные причины
Среди основных причин выделяют:
- Переполненность органа минеральными конкрементами, в результате чего нарушается естественный отток желчи, орган начинает сморщиваться и уменьшаться в размерах. В дальнейшем повышается вероятность развития новообразований.
- Закрытый вход в орган, который образуется из-за скопления минеральных конкрементов.
- Потеря способности регуляции размера пузыря из-за большого количества рубцов, которые заменяют нормальную мышечную ткань.
- Скопление холестерина на стенках желчного пузыря, слабое мышечное сокращение.
- Желчекаменная болезнь (ЖКБ), которая влечет за собой развитие склероза. В данном случае происходит травмирование стенок, из-за этого в нем образуется большое количество спаек и рубцов. Со временем их становится настолько много, что желчь просто перестает вырабатываться, а мышечная мускулатура не сокращается.
- Уплотнение внешней оболочки. В данном случае пациенту ставят диагноз «фарфоровый желчный пузырь». Он развивается на фоне плохого процесса метаболизма в организме. В результате на стенках начинают откладываться известняковые остатки. При их большом скоплении мышцы прекращают сокращаться и не выполняют свои основные функции.
Основные симптомы
Данное заболевание очень коварное, так как на ранних стадиях может не вызывать никаких неприятных симптомов. По мере прогрессирования у больного появляются следующие признаки:
- болевые ощущения в области правого подреберья;
- сильное образование газов (вздутие живота) и метеоризм;
- отрыжка, которая сопровождается неприятным горьковатым привкусом во рту;
- изжога;
- тошнота и рвота;
- понос или запор;
- высокая температура тела;
- приступы колики в печени.
Своевременное обращение к врачу помогает предотвратить начало воспалительного процесса и полный отказ в работе органа. Нередко пациенты принимают признаки сморщенного пузыря за аппендицит или желтуху.
У некоторых больных наблюдается изменение цвета кожи (она становится желтоватого оттенка). Каловые массы светлеют, а моча, наоборот, приобретает темный оттенок. Это вызвано тем, что нормальный отток желчи нарушен, и она попадает прямо в кровь.
Диагностические мероприятия
В первую очередь пациента осмотрит врач, он соберет весь анамнез, узнает характерные симптомы. Ранее для исследования патологии использовали метод контрастной рентген диагностики.
Со времен это было опровергнуто, так как контрастное вещество могло попадать не только в сам орган, но и в печень, желудок или кишечник.
Сегодня для обследования применяют ультразвуковое исследование. С его помощью врач устанавливает форму и размеры органа, а также степень его функционирования.
При его отключении в полости полностью отсутствует желчь. Помимо этого УЗИ помогает обнаружить возможные новообразования или минеральные отложения.
Помимо УЗИ пациенту назначают холецистографию и другие виды исследований. Диагностика направлена не только на постановку точного диагноза, но и на выявление причины, которая вызвала такое состояние.
Если у пациента находят острый холецистит, то на УЗИ будет прослеживаться четкое увеличение размеров желчного пузыря и утолщение его стенок. Также в его полости могут содержаться остатки желчи, гнойных выделений или конкрементов.
В случае механической желтухи на УЗИ четко прослеживаются границы органа, он немного увеличивается в размерах, а в полости присутствуют густая желчь или скопления в виде хлопьев.
В нормальном состоянии он должен быть заполнен желчью, мышцы сокращаться при попадании внешнего раздражителя. Если ультразвуковое исследование и холецистография не дают никаких результатов, то пациенту назначают холеграфию (один из эндоскопических методов).
Методы лечения
Терапия направлена на устранение основной причины, повлекшей за собой сморщивание стенок желчного пузыря. Для лечения применяют медикаментозные и хирургические методы. Решение о выборе метода принимает лечащий врач, исходя из результатов комплексного обследования.
Если протоки желчного перекрыты скоплением большого количества минеральных отложений, то проводят их хирургическое удаление, никакие другие методы являются неэффективными. Если они перекрыты частично из-за камня, то с помощью специального катетера конкремент возвращают в полость органа.
В дальнейшем врач проводит медикаментозную терапию, которая направлена на растворение и выведения минеральных отложений.
Вероятность полного восстановления функционирования с помощью медикаментов, возможно, только в случае частичного перекрытия протоков. Если деформация пузыря диагностирована на тяжелой стадии, то поможет только его удаление.
Если нарушение работы вызвано слабой мышечной мускулатурой, то назначают препараты, которые повышают ее тонус. При отказе функционирования органа он подлежит полному хирургическому удалению. Его проводят лапараскопическим или полостным способом.
В первом случае период восстановления занимает не более 3 недель, а при полостной операции растягивается до месяца.
Немаловажным моментом является правильное питание больного. Существуют некоторые правила:
- Максимально снижается количество соли.
- Из рациона исключаются жиры животного происхождения.
- Запрещается употребление соков, минеральных вод или чаев. Пациенту разрешается пить только очищенную воду.
- Обогатить свой рацион продуктами, содержащими полиненасыщенные жирные кислоты (Омега-3), больше всего их содержится в речной рыбе.
- Полный отказ от алкоголя, жареной и острой пищи.
- Максимально снизить потребление холестерина.
Все блюда в рационе больного должны быть в отварном, паровом или тушеном виде. В первые часы после операции разрешается выпить немного воды. Затем можно начинать вводить нежирный бульон или легкий суп.
Профилактика
Через несколько дней начинают кушать нежирное мясо, рыбу и овощи. Очень полезно обогатить свое питание свежими фруктами и овощами (по сезону).
Важно отметить, что все пациенты, которые перенесли операцию по частичному или полному удалению пузыря должны пожизненно соблюдать строгие правила в питании. В противном случае повышается риск рецидивов или развития сопутствующих заболеваний.
При своевременной диагностике и начале лечения в большинстве случаев пациентов ожидает благоприятный исход. Затягивание ситуации может привести к серьезным осложнениям, вплоть до летального исхода.
Для профилактики данной патологии очень важно не допустить основных причин ее развития. В связи с этим пациентам рекомендуется:
- Правильно и сбалансировано питаться. Это поможет исключить повышения холестерина или образования минеральных отложений в органе.
- Заниматься умеренной физической активностью. При этом очень важно не перегружать организм тяжелыми нагрузками, так как это может вызвать обратный эффект.
- Устраивать себе так называемые разгрузочные дни. Это поможет вывести лишние шлаки и токсины из организма.
- Регулярно проходить осмотры у врача и сдавать необходимые анализы.
Выполняя все эти несложные правила можно значительно снизить риск развития сморщенного желчного пузыря и многих других заболеваний.
Заключение
Сморщенный желчный пузырь считается очень опасной патологией. При несвоевременном лечении приводит к летальному исходу. Чаще всего заболевание развивается на фоне уже существующих нарушений в организме (наличие камней, слабая мускулатура, рубцы, спайки).
В большинстве случаев врачи гарантируют благоприятный исход при правильно подобранной схеме терапии. Самолечение в данном случае не рекомендуется.