Атония желчного пузыря препараты
При выявлении дискинезии желчевыводящих путей и билиарного пузыря отмечается сбой моторики этих органов и их эвакуационных способностей. При этом пациент ощущает болевые синдромы повышенной интенсивности. Желчный пузырь перестает сокращаться, отмечается атония желчного пузыря, вызывающая сбой работы не только билиарной системы, но и процесса пищеварения в желудочно-кишечном тракте.
Строение желчевыводящей системы
Атония желчного пузыря
Атонией называют любые состояния в организме, не только в билиарной системе, которые появляются при отсутствии нормального тонуса в мышцах органа. Это заболевание появляется из-за недостаточного количества поступающих полезных веществ, проблем в работе нервной системы, инфекционного поражения, а также в случаях в развитии патологий в железах внутренней секреции. Отмечаются случаи врождённой атонии, которая лечится только хирургически.
Атония может поражать кишечник тракт, желудок или матку. Каждое из этих состояний проявляется в виде диспепсических проявлений, когда страдает система пищеварения. В случаях поражения матки могут возникнуть проблемы при родовой деятельности, а также обильные кровотечения после родов. В мочеполовой системе также встречается атония мочевого пузыря, сопровождающаяся застойными процессами.
Почему сбивается работа билиарной системы?
Дискинезия появляется при нарушениях работы вегетативной нервной системы. Пациента мучают неврозы, провоцируя сбой работы желчного пузыря и путей выброса желчи. Такие проявления указывают на первичную дискинезию. Она развивается у людей с повышенной раздражительностью, запорами, эмоциональными страхами перед болезнями, истерическими состояниями и синдромом гипоталамического типа. Желчный пузырь чутко реагирует на психическое изменение в организме человека.
Вторичная дискинезия представляет собой сбой в тонусе мышечной оболочки пузыря и протоков. Появляется она при желчнокаменном заболевании, холецистите или инфекционном поражении билиарной системы, при воспалениях протоков. Возможно развитие смешанного типа дискинезийного расстройства, когда сочетаются сбои в работе пузыря, сфинктера и протока. Чаще всего выявляются гипертонус желчного пузыря, его гиподинамию и спастическую дискинезию в желчевыводящих протоках.
Особенностью патогенеза является атония желчного пузыря и его протоков, сфинктеров Мирицци, Люткенса и Одди. Тонус мышц повышается при получении неврогенных импульсов, которые постоянно сокращают определенные группы волокон. Таким образом, атония желчного пузыря возникает как следствие повреждения мышечного аппарата.
Симптоматика атонии
Клинические проявления дискинезии в желчных путях ощущаются пациентами как болезненность в верхней правой половине живота, в области ребер. Часто эти боли настолько сильные, что напоминают колики и пациенту необходима экстренная хирургическая операция. Особенно ярко приступы болевого синдрома развиваются при сильном страхе или эмоциональном возбуждении. Больной при этом настолько испуган своим состоянием, что сразу соглашается на операцию и просит спасти его жизнь.
Специалисты отмечают локализацию болей справа под рёбрами в меньшей степени, чем при воспалениях желчного пузыря. При тщательном обследовании врач устанавливает спазмирование толстого отдела кишечника и спазм привратника. Необходимо сдача крови на лабораторные исследования по показателям СОЭ, а также урины и печеночных проб. У больных с атонией в пузыре появляются признаки артериальной гипотензии, плохой аппетит, непереносимость жирной еды, проходящие на фоне тупой боли в верхней правой части живота.
Какие методы диагностики используются при атонии?
Для определения заболеваний билиарной системы используется несколько методов диагностики. Это инструментальные осмотры, рентгенологические исследования и лабораторные анализы.
Инструментальные осмотры
Диагностика с использованием инструментальных методов предусматривает, прежде всего, проведение ультразвукового исследования. УЗИ определяет внутреннее изменение в строении желчного пузыря, нарушение состава желчного секрета, выявляет атонию стенок органа и оценивает состояние желчевыводящих протоков.
Проведение осмотра на ультразвуковом оборудование делается спустя 12 часов с момента последнего принятия еды. Для оценки функциональности органа его объем измеряется в двух состояниях, до желчного завтрака и после. Таким завтраком медики называют смесь из сахара с сырыми куриными желтками, или пять чайных ложек оливкового масла. Если орган здоров, после принятия такой смеси он уменьшается почти наполовину. Если присутствует гипомоторная дискинезия, желчный пузырь опорожняется в течение получаса на 40%. Если расстройство моторики пузыря гипертензивное, то опорожнение происходит стремительно и больше, чем на 50%.
Рентген
При подозрении на дискинезию желчного пузыря лечение требует проведения диагностики при помощи рентгенологического оборудования, в частности холецистографии и холангиографии.
Холангиография предусматривает введение контрастного вещества через вену пациента и выполнение серии снимков с интервалом каждые 15 минут. Этот способ выявляет изменения в просветах желчного протока, оценивает количество сокращений желчного пузыря. Холецистография заключается в приёме вещества, содержащего йод. Оно проникает в желчный пузырь, который отображается на мониторах в двух состояниях – до и после желчегонного завтрака.
Лабораторные анализы
Важно знать! У 78% людей имеющих заболевания желчного пузыря страдают от проблем с печенью! Врачи настоятельно рекомендуют пациентам с заболеваниями желчного пузыря проходить чистку печени хотя бы раз в полгода… Читать далее…
Лабораторные методы исследования при подозрениях на расстройства сократительной способности предполагают проведение дуоденального зондирования фракционного типа. Это манипуляция позволяет оценить тонус и сократительную способность органа, его эвакуаторную функцию, а также провести оценку желчных протоков и сфинктера.
Это единственная процедура, которая позволяет специалисту оценить состояние сфинктера, незаметного при других методах обследования. Возникновение боли в процессе осмотра указывает на препятствия в желчных путях, поскольку в нормальном состоянии болезненность отсутствует.
Лечение дискинезии с использованием лекарственных средств
Терапию дискинезии начинают с нормализации состояния психики пациента и выравнивания его эмоционального фона. Для этого врачами предписывается курс успокоительных средств, содержащих валериану, бром и пустырник. В некоторых случаях необходимо тонизировать нервную систему элеутерококком, женьшенем или лимонником. Использовать антибиотики при лечении дискинезии необходимости нет, к тому же, их приём усугубляет течение заболевания. При обнаружении паразитарного поражения необходима антиглистная терапия.
Лечение желчегонными
Существует множество медикаментов для лечения атонии и дискинезии, но основную роль играют именно желчегонные препараты. Некоторые из них могут усилить выработку жёлчи, другие стимулируют ее отток. Стимулирующими синтез желчи в клетках печени препаратами является Аллохол и Холагол, Циквалон и Холензим, а также настойки кукурузных рылец. Препараты, усиливающие естественный выход желчи, это лекарства с содержанием сорбита и ксилита, спазмолитики, сульфат магния и другие.
Спазмолитики крайне необходимы при гиперкинетической дискинезии, при этом терапию сочетают с лекарствами, содержащими магний и калий. Также полезным будет курс тёплой минеральной воды, принимаемой в течение дня по половине стакана. Гипокинетическая дискинезия с атоничным пузырем лечится Холецистокинином, Панкреозимином, сульфатом магния или сорбитом. Необходимо принимать Но-шпу, Эуфиллин, Папаверин, а также ряд успокоительных препаратов – Седуксен, настойку корней валерианы и внутримышечно бромид натрия.
Тюбаж
Специалисты отмечают необходимость проведения регулярного тюбажа, который называют слепым зондированием. Эта процедура делается раз или два в неделю, в утреннее время, исключительно натощак. Пациент ложится на левый бок, выпивает стакан теплой минеральной воды и кладет на область печени грелку с горячей водой. Необходимо выждать около 2 часов в таком положении, при необходимости воду в грелке можно менять. Процедура считается успешной, если по окончании происходит дефекация с зелёными каловыми массами, указывающими на выход желчи. При появлении болей допускается принять таблетку Но-шпы.
Лечение атонии
При появлении атонического состояния врачи рекомендуют укрепление иммунной защиты организма. Если атония поразила желудок, необходимо носить бандаж, соблюдать режим сна и отдыха, правильно питаться, плавать и выполнять лечебные курсы упражнений. Диета предполагает снижение объема употребляемой жидкости, дробное питание с ограничением порции. Медикаментозное лечение применяется в виде Церукала или Метоклопрамида.
Атония кишечника лечится изменением рациона, в который добавляется большое количество клетчатки. Под запрет попадают любые мучные изделия, мясо и картофель, а также кондитерские изделия и сладости. Атония мочевого пузыря медикаментозно лечится теми же препаратами, что и нейрогенная дисфункция. Необходимы антиаллергические лекарства, спазмолитики миотропного действия, а также бета-адреноблокаторы и простагландины Е. Атония желчного пузыря требуют проведения терапии такой же, как при дискинезии желчных путей или пузыря. Эти заболевания связаны между собой и требует комплексного подхода.
07 Применение прокинетиков при функциональной диспепсии и дисфункции желчного пузыря Анохина Г А
Желчегонные препараты – это группа лекарственных средств, действие которых стимулирует образование и выведения желчи. Они широко применяются для комплексного лечения патологий, которые развиваются на фоне застойных явлений в желчном пузыре. Желчегонные препараты нормализуют эвакуацию желчи, устраняют спазмы, уменьшают воспаление и препятствуют образованию конкрементов. Многие из них имеют свою специфику применения при различных состояниях. Поэтому во избежание нежелательных побочных эффектов, их подбирает лечащий врач.
Роль желчи в организме
В норме гепатоциты (печеночные клетки) функционируют непрерывно, продуцируя специфический секрет (желчь). По протокам она стекает в желчный пузырь (ЖП), где накапливается и становится густой. Во время пищеварительного процесса желчь выбрасывается в 12-перстную кишку и принимает участие в расщеплении липидных соединений.
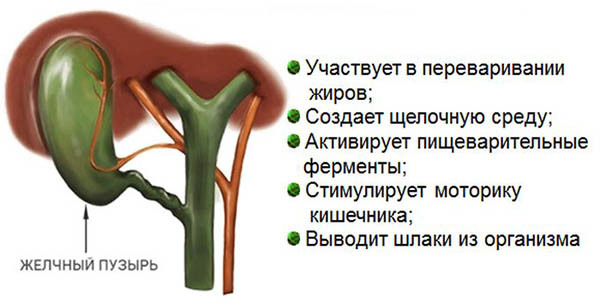 Поступление желчного секрета регулируется на рефлекторном уровне. Главным провокатором является холецистокинин, вырабатываемый слизистой 12-перстной кишки при ее заполнении пищевой массой. Большая часть желчи всасывается слизистой кишечника, а небольшой процент выводится с каловыми массами.
Поступление желчного секрета регулируется на рефлекторном уровне. Главным провокатором является холецистокинин, вырабатываемый слизистой 12-перстной кишки при ее заполнении пищевой массой. Большая часть желчи всасывается слизистой кишечника, а небольшой процент выводится с каловыми массами.
Основным составляющим секрета являются желчные кислоты (ЖК), которые способствуют всасыванию липидов, жирорастворимых витаминов, замедляют реакции синтеза холестерина, увеличивают активность ферментов поджелудочной железы. Также в состав входят фосфолипиды, белки, холестерин и немного билирубина.
Список желчегонных препаратов: классификация по действию
Застой желчи может иметь различную природу происхождения. Его развитию способствуют неправильное питание, голодание, переедание, заболевания печени, дискинезия желчевыводящих путей, увеличение литогенности секрета. Нарушение выработки желчи и ее отхождения приводит к проблемам с пищеварением, плохому самочувствию. Для улучшения состояния рекомендуется прием лекарств от застоя желчи, для правильного подбора которых важно учитывать механизм действия препаратов.
Таблица с классификацией препаратов с учетом фармакодинамики:
| Группа | Разновидности | Действие на организм |
| Холеретики | Истинные холеретики, синтетические лекарства, препараты с желчью, медикаменты растительного происхождения, гидрохолеретики (минеральные воды) | Увеличивают содержание желчных кислот |
| Холекинетики | Холекинетики – усиливают тонус стенок пузыря и желчевыводящих путей. Холеспазмолитики – расширяют желчевыводящие пути, снимают спазмы | Позволяют улучшить вывод желчи в дуоденальное пространство |
Некоторые препараты одновременно влияют и на образование, и на выведение желчи.
Истинные холеретики
Средства, содержащие компоненты натуральной желчи животных, улучшают желчеобразовательную функцию печеночных клеток, усиливают выработку ферментов поджелудочной железы, насыщают секрет желчными кислотами, усиливают моторику ЖКТ, предотвращают процессы брожения и гниения в кишечнике.
Показания к применению:
- дискинезия по гиперкинетическому типу;
- холецистит хронического характера;
- холангит;
- частые запоры.
При эндогенной недостаточности ЖК желчегонные лекарства применяют в рамках заместительного лечения. Препараты обладают мягким действием, что делает их пригодными к длительному применению.
Перечень эффективных средств:
- Аллохол: выпускается в таблетках, помимо желчи, содержит экстракт чеснока, крапивы. Согласно инструкции, он усиливает желчеобразование, предупреждает образование камней в желчном пузыре.
- Холензим: форма выпуска – таблетки, в состав препарата включена желчь, ткани кишки и поджелудочной железы. Средство увеличивает количество желчи и ферментов.
- Хологон: содержит дегидрохолевую кислоту. Препарат иногда назначают в комбинации с медикаментами, расслабляющими сфинктер Одди, для выведения мелких конкрементов.
 У некоторых пациентов прием желчегонных средств может спровоцировать побочные эффекты: аллергию, жидкий стул.
У некоторых пациентов прием желчегонных средств может спровоцировать побочные эффекты: аллергию, жидкий стул.
Синтетические холеретики
Препараты с мощным желчегонным действием за счет содержания искусственно созданных химических компонентов относятся к разряду синтетических холеретиков. Главным преимуществом медикаментов данного подвида является дополнительное бактерицидное и противовоспалительное действие.
Показания к применению:
- холецистит – воспаление ЖП;
- лямблиоз – патология, вызванная паразитами;
- дискинезия желчевыводящих путей;
- гастроэнтерит – инфекция, возбудитель которой кишечная палочка.
При необходимости прием желчегонных лекарственных средств синтетического происхождения сочетают с антибиотиками, анальгетиками, ферментами и препаратами со спазмолитическим эффектом.
Список действенных средств:
- Одестон: таблетки, содержат гимекромон. Усиливает желчеобразование, снимает спазмы сфинктера Одди и протоков, не оказывая влияние на перистальтику ЖКТ.
- Цикловалон: снимает воспаление, увеличивает продуцирование желчи.
- Оксафенамид: действующее вещество – Осалмид. Увеличивает секреторную функцию печени, уменьшает содержание билирубина и холестерина.
 В первые сутки после приема сильных синтетических холеретиков больные могут жаловаться на чувство тяжести в области печени, тошноту, горечь во рту, возможно появление аллергических реакций.
В первые сутки после приема сильных синтетических холеретиков больные могут жаловаться на чувство тяжести в области печени, тошноту, горечь во рту, возможно появление аллергических реакций.
Желчегонные растительного происхождения
Холеретики на травах широко применяют в медицине. Благодаря небольшому количеству противопоказаний ими часто лечат беременных женщин и детей. Для изготовления этих препаратов используют лекарственные растения:
- бессмертник песчаный;
- цветки василька;
- кукурузные рыльца;
- экстракт плодов шиповника;
- корень куркумы;
- почки березы;
- масло перечной мяты;
- трава душицы;
- листья скумпии.
Дополнительно желчегонные средства содержат эфирные масла, ментол, фитонциды и другие вспомогательные компоненты. Помимо легкого выведения желчи холеретики на травах:
- усиливают выведение мочи;
- увеличивают выработку желудочного сока и ферментов;
- разжижают желчь;
- повышают тонус ЖП и желчевыводящих путей;
- улучшают моторику кишечника;
- снимают воспаление.
Показанием для назначения желчегонных средств растительного происхождения являются дискинезия, воспаление желчного пузыря, запоры. Перечень самых эффективных препаратов: Уролесан, Танацехол, Хофитол, Холагол, Уролесан, Фламин, Холосас.
 Согласно комментариям враче, побочные эффекты при использовании растительных средств практически не возникают, быстро наступает улучшение. В редких случаях на природные компоненты возможны аллергические реакции.
Согласно комментариям враче, побочные эффекты при использовании растительных средств практически не возникают, быстро наступает улучшение. В редких случаях на природные компоненты возможны аллергические реакции.
Гидрохолеретики
Действие этой разновидности холеретиков основано на разбавлении желчного секрета водным компонентом лекарства. Гидрохолеретики нужны при патологиях печени хронического характера, заболеваниях желчевыводящих путей, болезнях ЖКТ. К ним относят настойку валерианы, лечебные воды: Ессентуки № 17, Нарзан, Смирновская, Боржоми. Перед употреблением воды рекомендуют выпустить газ и подогреть ее до теплого состояния. Пить небольшими глотками перед приемом пищи.
Холекинетики
Прием желчевыводящих лекарств улучшает сократительную функцию стенок ЖП, обеспечивает отток желчи в кишечник. В лечебной практике они используются при атонии желчного пузыря, дискинезии, патологиях билиарной системы.
Перечень эффективных препаратов:
- Фламин, Холосас – восстанавливают тонус стенок ЖП, усиливают работу печеночных клеток;
- Берберис-Гомаккорд – один из лучших препаратов, содержит экстракт барбариса. Обладает обезболивающим, мягким тонизирующим действием.
 Холекинетики активно используют для чистки кишечника перед обследованием ЖКТ, дуоденальным зондированием, при отравлениях. К холекинетическим желчегонным средствам для лучшего очищения печени относят магнезии сульфат, ксилит, сорбит. Тюбаж можно проводить в стационарных и домашних условиях, но только после консультации гастроэнтеролога.
Холекинетики активно используют для чистки кишечника перед обследованием ЖКТ, дуоденальным зондированием, при отравлениях. К холекинетическим желчегонным средствам для лучшего очищения печени относят магнезии сульфат, ксилит, сорбит. Тюбаж можно проводить в стационарных и домашних условиях, но только после консультации гастроэнтеролога.
Холеспазмолитики
Средства, расслабляющие мускулатуру ЖП, нужны для лечения дискинезии желчных путей по гиперкинетическому типу, желчнокаменной болезни. Согласно комментариям специалистов, различают холеспазмолитики с различными фармакологическими свойствами.
Для чего применяют и каково действие желчегонных препаратов данной группы:
- Атропин, Платифиллин – блокируют м-холинорецепторы, снимая тонус со всех отделов ЖКТ, в том числе и желчных путей;
- Но-Шпа, Папаверин – расслабляют гладкую мускулатуру;
- Бесалол, Беллалгин – купируют боль, устраняют напряжение стенок ЖП.
 Глюкагон и нитраты расслабляют сфинктер Одди, но из-за тяжелых побочных эффектов и кратковременного терапевтического действия их применяют в исключительных случаях.
Глюкагон и нитраты расслабляют сфинктер Одди, но из-за тяжелых побочных эффектов и кратковременного терапевтического действия их применяют в исключительных случаях.
С литолитическим действием
Лучшие желчегонные препараты при застое желчи, содержащие урсодезоксихолевую кислоту, препятствуют образованию конкрементов и растворяют холестериновые образования. Они улучшают качество желчного секрета, снижают концентрацию холестерина.
В список лучших литолитических средств входят: Урсофальк, Урсосан, Урдокса. Препараты данной группы имеют хорошие отзывы врачей и пациентов. Они выводят из печени токсичные вещества, избавляют ее от зашлакованности, поэтому их назначают и при хроническом гепатите, дискинезии, холангите.
В каких случаях пьют лекарства и когда они запрещены
Препараты для оттока желчи нужны для ликвидации застойных процессов в желчном пузыре, которые встречаются по следующим причинам:
- генетическая предрасположенность;
- врожденные дефекты и приобретенные болезни билиарной системы;
- патологии желудочно-кишечного тракта: воспаление и язвенное поражение желудка, панкреатит;
- симптомы камнеобразования в ЖП и его протоках;
- во время вынашивания ребенка;
- при сердечной недостаточности.
Провоцируют нарушение оттока желчи пристрастие к жирной, острой, жареной пище, прием алкогольных напитков, частые стрессы, бесконтрольное применение медикаментов.
Сигналом о необходимости приема желчевыводящих препаратов является появление характерных симптомов:
- горечь во рту;
- налет на языке;
- тошнота, изжога;
- плохой аппетит;
- чувство тяжести в правом подреберье;
- диарея или запор;
- отрыжка, неприятный запах изо рта;
- усиление потоотделения;
- слабость, усталость.
 При обнаружении этих признаков следует обязательно обратиться к врачу, который проведет обследование, подберет подходящий желчегонный препарат и его дозировку.
При обнаружении этих признаков следует обязательно обратиться к врачу, который проведет обследование, подберет подходящий желчегонный препарат и его дозировку.
Основные показания к терапии:
- хронические патологии гепатобилиарной системы;
- нарушения желчевыводящих путей;
- загиб ЖП различного происхождения;
- песок или камни маленького размера.
Противопоказаниями к применению желчевыводящих препаратов:
- индивидуальная непереносимость;
- гепатит в острой фазе;
- механическая желтуха;
- язвенное поражение желудка и 12-перстной кишки;
- острый панкреатит;
- перекрытие просвета желчного протока;
- наличие большого количества крупных камней в желчном пузыре.
Холинокинетики нельзя пить при остром гастроэнтерите, нарушениях работы почек, во время беременности и менструации.
Особенности приема
Чтобы добиться максимального терапевтического эффекта, мощные желчегонные препараты следует использовать исключительно по назначению врача. Многие из них имеют свои особенности приема, к тому же правильный выбор лекарства и его дозы зависит от наличия сопутствующих заболеваний.
По инструкции Аллохол, Холензим нужно пить после приема пищи, Хофитол, Одестон – за 30 минут до еды. Оптимальную схему и продолжительность лечения определяет лечащий врач, обычно курс составляет 2-4 недели.
При беременности
Вероятность застойных явлений в ЖП у женщин повышается в период вынашивания ребенка. Лечение беременных с застоем желчи в желчном пузыре препаратами, которые обладают желчегонным эффектом, возможно только под наблюдением врача.
Есть медикаменты, назначение которых возможно только, если существует угроза жизни беременной женщины. К ним относят Урсосан, Одестон, Хологон, но период кормления грудью – это абсолютное противопоказание. Применение Хофитола, Бесалола, Фламина, Дротаверина, Холосаса проводится под мониторингом гастроэнтеролога.
Лучшие желчегонные препараты для беременных – Аллохол, экстракт валерианы, сорбит, Холензим. Их можно пить без ограничений, соблюдая условия инструкции.
Детям
В детском возрасте используют наиболее легкие препараты в каплях или лучше в виде раствора. До 6 лет чаще назначают Фламин, его выпускают в гранулах. Самым маленьким один прием включает 1 пакетик, постепенно их количество увеличивают. Для лечения пятилетнего ребенка дозировка достигает 4 пакетиков.
Детям до 1 года дают Хофитол в жидком виде, дозировку подбирает педиатр. С шестилетнего возраста допускается прием таблеток с желчегонным действием. При необходимости их можно измельчать и растворять в воде.
Аллохол, Урсосан разрешены детям после 3 лет, Одестон – с 7 лет, Хологон – с 12. Независимо от причины возникновения эффективное лечение желчегонными препаратами болезней билиарной системы при застое желчи проводится с большой осторожностью под контролем педиатра и гастроэнтеролога.
При некоторых заболеваниях
Согласно комментариям врачей на научных медицинских сайтах выбор рационального средства нужно проводить в соответствии с диагнозом, возрастом и состоянием внутренних органов. Препараты, которые необходимо использовать при хроническом холецистите и после операции по удалению желчного пузыря, абсолютно разные.
Таблица болезней и список лекарств для их лечения:
| Заболевание | Наименование препаратов |
| Холецистит | Аллохол, Вигератин, Дехолин, Холестил |
| Панкреатит | Урсосан, Холензим, Фламин |
| Лямблиоз | Маннит, Папаверин, Дротаверин, Бесалол |
| Полипы желчного | Урсофальк, минеральная вода |
| Хронические патологии желудка и кишечника | Хофитол, Урсосан, Но-Шпа |
| После холецистэктомии | Холосас, Аллохол, Беллалгин |
Желчегонные таблетки нельзя назначать себе самостоятельно. Разрекламированные желчегонные средства, якобы эффективные при застое желчи, а также недорогие медикаменты согласно по отзывам знакомых – опасны. Без предварительного обследования врача даже лекарства с натуральным составом могут причинить вред.
Признаки действия лекарства
Эффект после приема любых недорогих средств, которые усиливают и выводят желчный секрет, заметен не сразу. По отзывам пациентов, при приеме сильных желчегонных препаратов (даже после смены образа жизни, при соблюдении диеты, отказе от вредных привычек и выполнении рекомендаций врача) улучшение наступает постепенно:
- приходит в норму пищеварение;
- появляется хороший аппетит;
- пропадают симптомы диспепсии: изжога, отрыжка, тошнота;
- исчезает горький привкус во рту.
Желчегонные средства при застое желчи, принимаемые в рамках комплексной терапии, со временем избавляют от дискомфорта в правом подреберье, хронической усталости.
Народные средства и продукты питания
Успех медикаментозного лечения будет более выражен, если проводить его в комплексе с фитотерапией и соблюдением лечебной диеты. Народные методы имеют широкую популярность среди больных. Компоненты обходятся дешево, готовить средства легко и быстро. В основе народной терапии лежит использование отваров и настоев из лекарственных растений, которые можно изготовить в домашних условиях из календулы, куркумы, березовых почек, имбиря, расторопши и других.
Их используют для приготовления легких травяных чаев с одним или несколькими природными ингредиентами. Пить их можно долго, в течение нескольких месяцев. Для проведения тюбажа дома подойдут растительные масла или минеральная вода.
Таблица с лучшими рецептами – народные желчегонные средства:
| Лекарственное растение | Как принимать |
| Земляника | Сухие ягоды лесной земляники (1 ст. л.) засыпать в термос, залить 0,5 л кипятка. Дать настояться 3 часа, употреблять по 100 мл трижды в день до еды |
| Зверобой | Одну столовую ложку сухого сырья и 200 мл горячей воды держать на медленном огне в течение 20 минут. После остывания раствор можно пить по 50 капель утром, днем и вечером |
| Кукурузные рыльца | 15 г сырья заварить 250 мл воды, доведенной до температуры кипения. Через 1 час процедить, пить по 50 мл 3 раза в сутки. Каждое утро готовить новый настой. При отсутствии противопоказания можно использовать спиртовую настойку: 20-30 капель развести водой, употреблять до еды |
| Шиповник | Безопасное желчегонное готовят из плодов шиповника. Их предварительно измельчают, с вечера заваривают кипятком, оставляют на ночь. Утром настой надо процедить, пить по 100 мл перед завтраком, обедом и ужином |
| Фенхель | Семена фенхеля (1 ст. л.) высыпать в кастрюлю с 0,5 л воды, держать на огне 20 минут. Остудить, пить по 50 мл 3 раза в день |
| Мята перечная | 5 г измельченной сухой травы соединить с 1 стаканом горячей воды, оставить на 40 минут. Лучше пить по 60 капель перед едой |
Для себя следует уяснить, что, несмотря на кажущуюся безопасность народных рецептов, их применение, как и желчегонных средств, при застое желчи должно быть согласовано с врачом.
Усилением продуцирования желчи обладают некоторые продукты питания. К ним относят растительные масла из оливок, подсолнечника, кукурузы, авокадо.
Особое внимание стоит обратить на фрукты и овощи:
- груша, яблоки кислых сортов;
- сельдерей, шпинат, ревень;
- капуста, щавель, томаты;
- цитрусовые: лимоны, апельсины;
- редька, петрушка, свекла.
Употреблять их лучше в сыром виде – в домашних условиях готовят салаты и натуральные соки, хотя при варке овощи также не теряют лечебных свойств. Полезны овсяные отруби, каши из цельнозерновых круп.
Усилить желчевыделение помогут натуральные специи: имбирь, куркума, цикорий. Их добавляют в блюда в процессе приготовления. Отличной профилактикой застоя желчи является соблюдение питьевого режима. Оптимальное количество воды – 1,5 л в день. Желательно отдавать предпочтение отвару шиповника, натуральным (не магазинным) сокам в теплом виде. При отсутствии противопоказаний в чистую воду можно добавлять немного яблочного уксуса или сок лимона.
Заключение
Эффективность средств, которые способны вывести желчь и усилить ее образование, доказана уже давно. Большая классификация данной фармакологической группы включает различные виды медикаментов. Действуют препараты по-разному: одни обладают мощным действием, другие помогают избавиться от застоя желчи мягким и щадящим способом. Большинство из них продаются без рецепта и стоят недорого. Но, несмотря на доступность, принимать их без консультации медицинского специалиста не стоит.



