Антисекреторная терапия в лечении заболеваний желудка
ЛЕКЦИЯ
Тема: «Клиническая
фармакология лекарственных средств
для
лечения
гастродуоденальной патологии»
Среди
заболеваний гастродуоденальной области
лидирующее место занимают гастриты и
язвенная болезнь. Язвенная болезнь
имеет наибольшее социально-медицинское
значение среди всех заболеваний ЖКТ.
Язвенная
болезнь — хроническое, циклически
протекающее заболевание, характеризующееся
образованием язвенных дефектов в
слизистой оболочке желудка и/или ДПК в
период обострения. На сегодняшний день
с позиций общей патологии язвенное
поражение гастродуоденальной области
рассматривается, как результат дисбаланса
факторов агрессии и факторов зашиты.
Факторы
агрессии
Helicobaсter
pylory
–хеликобактериоз, т.е. колонизация
этими Гр(-) бактериями слизистой желудка
и ДПК.Высокий уровень
соляной кислоты и пепсинаДуоденогастральный
рефлюкс (заброс желчи и содержимого
ДПК в желудок).Ульцерогенные
лекарственные препараты (НПВС, ГКС)
Ведущее
место среди факторов агрессии занимают
первые 2.
Факторы
защиты
Слизистый барьер
Хорошая регенерация
и микроциркуляция в слизистой желудка
и ДПКСинтез простагландинов
в слизистой желудкаСекреция бикарбонатов
(щелочных компонентов) поджелудочной
железой
Исходя из
вышеперечисленного, следуют задачи
фармакотерапии язвенной болезни:
Антибактериальное
воздействие на хеликобактериную
инфекциюСнижение
кислотно-пептической агрессииУсиление защитных
свойств слизистой оболочкиПовышение
репаративных свойств слизистой оболочки
Для лечения
язвенной болезни применяются лекарственные
препараты, относящиеся к различным
фармакологическим группам
Лекарственные
средства, применяемые для лечения
гастродуоденльной патологии
1. Ингибиторы
протонной помпы
2. Гистамино2 –
блокаторы
3. М-холиноблокаторы
а) Селективные
б) Неселективные
II.
Антациды
1.
Резорбирующиеся(всасывающиеся)
2. Нерезорбирующиеся
(невсасывающиеся)
III.
Препараты
для эрадикации Helicobaсterpylory
IV.
Гастропротективные
средства
V.
Репаранты
Антисекреторные
препараты
Препараты этой
группы обеспечивают снижение желудочной
секреции за счет торможения секреции
соляной кислоты обкладочными клетками.
К ним относятся:
1. Ингибиторы
протонной помпы
2. Гистамино2 —
блокаторы
3. М-холиноблокаторы
1.Ингибиторы
протонной помпы (Н,К-АТФазы) –
наиболее мощные
антисекреторные препараты: омепразол,
лансопразол,пантопразол, рабепразол,
эзомепразол, тенатопразол.
Механизм
действия и фармакологические эффекты
Протонная помпа
– это ферментсекреторных
канальцев обкладочных клеток, играющий
важную роль в секреции соляной кислоты.
Ингибиторы протонной помпы необратимо
ингибируют этот фермент (
Н,К–АТФазу-каталитическая субъединица
помпы, которая отвечает за обмен ионов
калия на ионы водорода) и оказывают
угнетающее действие на секрецию соляной
кислоты.
Кроме того
препараты оказывают бактериостатический
эффект на Helicobaсter
pylory
т.к. нарушают работу Н,К –АТФазы бактерий.
Фармакокинетика
Препараты вводят
внутривенно или назначают внутрь перед
завтраком. Кишечно-растворимые гранулы
защищены от кислого содержимого желудка
желатиновыми капсулами, которые нельзя
разламывать или разжевывать.
Биотрансформация происходит в печени.
Выводятся почками. Эффект сохраняется
до 24 часов. Кратность назначения 1-2 раза
в сутки.
Показания
к назначению
1. Язвенная болезнь
2. Гиперацидный
гастрит
Побочные
эффекты
1. Диспепсические
явления (тошнота)
2. Головная боль,
головокружение
3. Расстройство
функции кишечника (диарея, запор)
4. Аллергические
реакции (редко)
5. При резкой отмене,
без прикрытия антацидов может возникнуть
«синдром
рикошета».
Противопоказания
Беременность
Кормление грудью
Детский возраст
2. Гистамино2-блокаторы (н2-рецепторные блокаторы)
Эти препараты
являются блокатолрами Н2-гистаминовых
рецепторов. Выделяют 4 поколения
гистамино2- блокаторов:
Циметидин(гистодил)
Ранитидин (ранисан,
зантак)Фамотидин (квамател,
гастел)Низатидин (аксид)
Механизм действия
и фармакологические эффекты
Гистамино2-
блокаторы блокируют гистаминовые
2- рецепторы, расположенные на обкладочных
клетках слизистой оболочки желудка по
конкурентному типу, в результате
значительно подавляют секрецию соляной
кислоты.
Циметидин может
снижать секрецию гонадотропных гормонов,
что может вызывать снижение потенции
и гинекомастию, поэтому его применение
ограничено.
Фармакокинетика
Препараты чаще
назначают внутрь, реже вводят внутривенно.
Препараты проходят через плацентарный
барьер и гематоэнцефалический барьер.
Биотрансформация происходит в печени
только 1 и 2 поколения, 3 и 4 поколения
выводятся в незмененном виде. Выводятся
почками. Время сохранения терапевтической
концентрации в крови для циметидина -6
часов, ранитидина – 12 часов, фамотидина
— 12-24 часа. Кратность назначения:
Циметидин — 4 раза
в день ( 3 раза после еды и 1 раз на ночь)
Ранитидин – 2 раза
в день (1раз утром за 30 мин до еды и 1 раз
на ночь)
Фамотидин – 1 – 2
раза в день (обычно на ночь)
Низатидин — 1 раз
в день
Показания к
назначению
1. Язвенная болезнь
2. Гиперацидный
гастрит
Побочные
эффекты
1. Диспепсические
явления (тошнота, анорексия)
2. Головная боль,
головокружение
3. Расстройство
функции кишечника (диарея, запор)
4. Аллергические
реакции (редко)
5. Нарушение функции
печени
6. Снижение
потенции, гинекомастия у мужчин, аменорея
у
женщин (при
приеме циметидина)
Эти осложнения
наблюдаются при приеме циметидина,
поэтому он сейчас используется редко.
Ранитидин и фамотидин переносятся
хорошо.
Противопоказания
1. Беременность
2. Кормление грудью
3. Гиперчувствительность
4. Печеночная и
почечная недостаточность
3.
М-холиноблокаторы
М-холиноблокаторы
делятся на неселективные (атропин,
платифиллин) и селективные (пирензепин,
телензепин)
Механизм
действия и фармакологические эффекты
Препараты
блокируют М-холинорецепторы, расположенные
в железах слизистой оболочки желудка
и гладких мышцах ЖКТ и устраняют вагусные
холинэргические влияния.
В результате снижается секреция соляной
кислоты и уменьшается моторика ЖКТ.
Неселективные препараты блокирую
М-холинорецепторы, расположенные в
других органах, вызывая нежелательные
эффекты, поэтому сейчас применяются
редко. Селективные препараты блокируют
преимущественно М -холинорецепторы в
парасимпатических нервных сплетениях
желудка, и тем самым препятствую
стимулирующему влиянию блуждающего
нерва на секрецию соляной кислоты, но
эффективность их невысока, поэтому
применяются редко.
Фармакокинетика
Пирензепин
(гастрозепин) назначают внутрь, вводят
парентерально. Терапевтическая
концентрация сохраняется — 11часов,
назначают 2 раза в сутки за 15 -20 минут до
еды. Выводится с желчью в неизмененном
виде.
Показания
к назначению
1. Язвенная болезнь
2. Гиперацидный
гастрит
3. Дуоденит
Побочные
эффекты
Чаще возникают
при применении неселективных
М-холиноблокаторов, однако при длительном
назначении селективных препаратов тоже
могут появиться признаки холинергической
блокады:
1.Сухость во рту
2.Тахикардия
3.Расширение зрачков
4.Нарушение
мочеиспускания у больных с аденомой
простаты
5.Гиперчувствительность
(редко)
6. Повышение
внутриглазного давления
Противопоказания
1.Беременность
2.Кормление грудью
3.Гиперчувствительность
4.Глаукома
5.Гипертрофия
простаты
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Антисекреторные средства – это группа медикаментов, которые позволяют уменьшить выработку соляной кислоты, воздействуя на париетальные клетки и блокируя основные механизмы секреции. При повышении концентрации соляной кислоты наблюдается развитие различных желудочных болезней: язв, гастритов, изжоги, язвенного колита. Антисекреторные препараты позволяют ускорить процесс рубцевания поврежденных оболочек. Использования данной группы лекарств в качестве средства от изжоги возможно только при неэффективности антацидов и тяжелом течении болезни, вызывающей такой симптом.
Виды антисекреторных препаратов
Н2-гистаминоблокаторы
 Н2-гистаминоблокаторы используют при кислотозависимых заболеваниях органов ЖКТ. Препарат блокирует гистаминовые рецепторы слизистой оболочки желудка, снижая выработку и попадание кислоты в желудочный просвет. Относятся к более устаревшим лекарствам, по сравнению с ингибиторами протонной помпы, если учитывать показатели продолжительности действия кислотоподавления, а также количество возможных побочных реакций.
Н2-гистаминоблокаторы используют при кислотозависимых заболеваниях органов ЖКТ. Препарат блокирует гистаминовые рецепторы слизистой оболочки желудка, снижая выработку и попадание кислоты в желудочный просвет. Относятся к более устаревшим лекарствам, по сравнению с ингибиторами протонной помпы, если учитывать показатели продолжительности действия кислотоподавления, а также количество возможных побочных реакций.
| Поколение | Препараты |
| 1 поколение | Циметидин |
| 2 поколение | Ранитидин |
| 3 поколение | Фамотидин |
| 4 поколение | Низатидин |
| 5 поколение | Роксатидин |
Ингибиторы протонной помпы
Являются одной из наиболее эффективных групп препаратов, которую назначают пациентам с язвенной болезнью желудка, в том числе, спровоцированной хеликобактером. Изначально это пролекарство, однако после попадания в пищеварительный тракт и присоединения протонов водорода наблюдается преобразование в лекарственную форму. Активные вещества связываются с париетальными клетками (их ферментами) и тормозят синтез кислоты.
К ингибиторам протонной помы относят лекарственные препараты на основе следующих активных компонентов:
-
 омепразола: Омез, Гастрозол, Лосек Мапс, Ультоп;
омепразола: Омез, Гастрозол, Лосек Мапс, Ультоп; - эзомепразола: Нексиум, Эманера;
- декслансопразола: Дексилант;
- пантопразола: Нольпаза, Контролок;
- лансопразола: Ланзап, Эпикур;
- рабепразола: Париет, Рабиет, Зульбекс.
Для лечения желудочно-кишечных заболеваний, вызванных возбудителем Хеликобактер пилори, активные вещества ингибиторов протонной помпы находятся в комбинации с антибиотиками: кларитромицином, амоксициллином, левофлоксацином.
М-холиноблокаторы
М-холиноблокаторы – устаревшая группа лекарств, которую использовали при лечении язвенной болезни желудка. На данный момент предпочтение отдают более современным и эффективным препаратам. М-холиноблокаторы блокируют М-холинорецепторы, снижая базальную и стимулированную секрецию. М-холиноблокаторы бывают:
- неселективные: препараты на основе метоциния йодида, хлорозила.
- селективные: Гастроцепин.
Под действием лекарств данной группы наблюдается снижение тонуса, амплитуды, частоты перистальтических сокращений, расслабление сфинктеров.
Особенности применения антисекреторных препаратов при различных патологиях
Н2-гистаминоблокаторы используют по следующим показаниям:
-
 острый и хронический панкреатит;
острый и хронический панкреатит; - гастроэзофагеальная рефлюксная болезнь;
- диспепсия;
- медикаментозные язвы;
- медиагастральные язвы (лечение и профилактика);
- хронический гастрит и дуоденит;
- синдром Золлингера-Эллисона;
- при комплексном лечении язвенной болезни желудка и двенадцатиперстной кишки используют медикаменты на основе ранитидина и фамотидина, угнетающие спонтанные и стимулированные выработки желудочного сока.
Ингибиторы протонной помпы показаны пациентам с:
-
 обострениями язвенной болезни желудка и двенадцатиперстной кишки. Наличие язв, устойчивых к действию Н2-гистаминовых блокаторов;
обострениями язвенной болезни желудка и двенадцатиперстной кишки. Наличие язв, устойчивых к действию Н2-гистаминовых блокаторов; - хроническим гастритом и дуоденитом;
- синдромом Золлингера-Эллисона;
- функциональной диспепсией;
- пищеводом Барретта;
- хроническим панкреатитом;
- гастроэзофагеальной рефлюксной болезнью, а также ишемической болезнью сердца, отягощенной ГЭРБ;
- НПВС-ассоциированными язвами;
- для профилактики рецидивов язвенной болезни желудка.
М-холиноблокаторы на основе пирензепина используют при лечении пациентов с язвенной болезнью желудка легкой и средней степени тяжести. В некоторых случаях врачи назначают комбинированное лечение с добавлением препаратов из группы Н2-гистаминоблокаторов.
Противопоказания
| Группа препаратов | Абсолютные | Относительные |
| Н2-гистаминоблокаторы |
|
|
| Ингибиторы протонной помпы |
|
|
| М-холиноблокаторы |
|
|
Побочные эффекты
Н2-гистаминоблокаторов
| Длительное использование медикамента |
|
| Воздействие на органы ЖКТ |
|
| Воздействие на половые гормоны | Чаще всего на фоне применения циметидина наблюдается развитие:
|
| Воздействие гистаминовых рецепторов на другие органы |
|
Ингибиторов протонной помпы
| Желудочно-кишечный тракт |
|
| Опорно-двигательный аппарат |
|
| Выделительная система |
|
| Центральная нервная система |
|
| Система крови |
|
| Другие реакции | Аллергические реакции:
|
М-холиноблокаторов
М-холиноблокаторы могут вызывать сухость во рту, уменьшение потоотделения, расширение зрачков. При максимальной выраженности побочных реакций затрудняется глотание и мочеиспускание, повышается температура тела.
21-23 апреля 2004 года состоялся XV съезд терапевтов Украины, в рамках которого был проведен сателлитный симпозиум гастроэнтерологов, на котором подведены первые итоги эффективности современного лечения язвенной болезни желудка и двенадцатиперстной кишки и гастроэзофагеальной рефлюксной болезни (ГЭРБ).
Подготовила Ирина Старенькая
Спонсором симпозиума выступила известная фармацевтическая компания «Янссен Силаг».
 Доктор медицинских наук, заведующий кафедрой факультетской терапии №1 Национального медицинского университета им. А. А. Богомольца, профессор Вячеслав Григорьевич Передерий поделился собственным многолетним опытом лечения язвенной болезни.
Доктор медицинских наук, заведующий кафедрой факультетской терапии №1 Национального медицинского университета им. А. А. Богомольца, профессор Вячеслав Григорьевич Передерий поделился собственным многолетним опытом лечения язвенной болезни.
— В современной гастроэнтерологии за несколько последних лет произошло множество значительных открытий, проведены тысячи исследований, в связи с чем коренным образом пересмотрены подходы к диагностике и лечению патологии пищевода, желудка и двенадцатиперстной кишки. Особенно это касается таких заболеваний, как язвенная болезнь, хронические гастриты, ГЭРБ. Впервые за многолетнюю историю гастроэнтерологии язвенная болезнь признана заболеванием, которое может быть полностью излечено.
Среди выдающихся событий, определяющих основы тактики лечения и профилактики язвенной болезни, можно отметить следующие.
- Синтезированы современные антисекреторные средства (блокаторы H2-гистаминовых рецепторов, а затем и ингибиторы протонной помпы), изучена их эффективность, начато широкое применение этих препаратов во всем мире.
- Открыт и изучен возбудитель заболевания — Helicobacter pylori, доказана его этиологическая роль в происхождении язвенной болезни и хронических гастритов и начато широкое применение схем антихеликобактерной терапии.
Таким образом, открытие возбудителя H.pylori легло на подготовленную почву и стало закономерным итогом интенсивного поиска новых концепций этиопатогенеза язвенной болезни и хронических гастритов, эффективных способов лечения этих заболеваний. H.pylori, вызывающая медленную инфекцию, невольно стала гарантом полной излечимости язвенной болезни, о чем раньше не могло быть и речи. Именно это подтверждается работой немецко-украинского гастроэнтерологического центра на протяжении последнего десятка лет.
Начиная с 1997 года, на нашей кафедре интенсивно изучаются и совершенствуются современные методы лечения язвенной болезни, включая применение ингибиторов протонной помпы и антихеликобактерных препаратов. Кроме того, мы используем современные диагностические методики — 13С-дыхательный тест и видеоэндоскопию, позволяющие придерживаться международных протоколов диагностики и лечения язвенной болезни. За 6 лет нами проведено более 20 000 13С-дыхательных тестов, из них приблизительно каждый пятый — для подтверждения эрадикации H.pylori. Антихеликобактерная терапия по различным схемам была проведена более чем у 10 тысяч пациентов. На сегодняшний день одной из основных схем эрадикации H.pylori является схема: рабепразол+кларитромицин+амоксициллин.
В вопросах лечения язвенной болезни существенным шагом вперед стало принятие в 2000 году 2-го Маастрихтского консенсуса по диагностике и лечению заболеваний, ассоциированных с инфекцией Helicobacter рylori (Нр). Согласно его рекомендациям, которые на сегодняшний день являются обязательными для всех стран Европейского Союза, основным показанием для обязательной эрадикации Нр-инфекции являются все неосложненные и осложненные Нр-позитивные дуоденальные и желудочные язвы, как в активной, так и в неактивной фазе.
После лечения хеликобактерной инфекции и патологии, вызванной ею (язвенная болезнь, хронический гастрит), подтверждают эрадикацию H.pylori с помощью неинвазивных методов (13С-дыхательный тест, определение антигенов H.pylori в кале). В Украине на данный момент антигены H.pylori в кале не определяют, поскольку эта методика крайне дорогостоящая и не доступна большинству наших клиник и пациентов. 13С-дыхательный тест применяется широко, оставаясь золотым стандартом для контроля эрадикации H.pylori.
Такой комплексный подход к диагностике и терапии язвенной болезни незамедлительно сказался на следующих показателях: эффективность антихеликобактерной терапии составляет 94%, полное излечивание неосложненной язвенной болезни наблюдается у 83% пациентов, ни одна неосложненная язва желудка или двенадцатиперстной кишки сегодня не оперируется.
В качестве 1-й линии терапии Маастрихтским консенсусом рекомендована 7-дневная схема: ингибитор протонной помпы (ИПП) в стандартной дозе 2 раза в день + кларитромицин (К) по 500 мг 2 раза в день + амоксициллин (А) по 1000мг 2 раза в день или метронидазол (М) по 500мг 2 раза в день. Сочетание К+А предпочтительнее, поскольку позволяет получить лучшие результаты при использовании метронидазола во 2-й линии терапии.
Какой же следует выбрать препарат из группы ИПП? Назначая любое лечение, врач должен учитывать его медико-экономическую эффективность, которая подразумевает соизмеримость результатов лечения с материальными затратами на него. На фармацевтическом рынке Украины присутствуют как оригинальные ИПП, так и большое число генерических препаратов этой группы (в основном это препараты омепразола). К сожалению, говорить о полной взаимозаменяемости генериков, присутстсвующих на фармацевтическом рынке Украины, не приходится. В клинической практике врачи отдают предпочтение именно генерикам, учитывая их меньшую стоимость. Но всегда ли схема с генериком обходится пациенту дешевле? Если предположить, что эффективность брендового и генерического препаратов одинакова, то это, безусловно, так. Но если же использование схемы с генериком, вместе с относительной дешевизной, влечет за собой ее меньшую эффективность, то это подразумевает дополнительные затраты на дальнейшее лечение. Следует сказать, что для большинства генериков омепразола, присутствующих на фармацевтическом рынке Украины, их терапевтическая и фармакокинетическая эквивалентность (биоэквивалентность) оригинальному препарату (Лосек) не доказаны. Поэтому очень высока вероятность того, что их применение в стандартных дозах оказывает недостаточный кислотоингибирующий эффект.
В настоящее время доказано, что ИПП должен удерживать показатель внутрижелудочного рН выше 3,0 в течение 18 ч для заживления язвы двенадцатиперстной кишки, а для эффективной эрадикации Helicobacter pylori необходимо удержание рН выше 5,0 в течение 6-8 часов.
Известно, что ИПП первого поколения (омепразол) создают оптимальный для эрадикации уровень рН лишь к 4-7-му дню терапии, в связи с медленным конвертированием в активную форму, тогда как рабепразол конвертируется максимально быстро, и его антисекреторный эффект становится оптимальным для эрадикации уже в 1-й день лечения.
Париет обладает наибольшей среди существующих на сегодняшний день ИПП самостоятельной антихеликобактерной активностью. Минимальная ингибирующая концентрация рабепразола (in vitro) в 30 раз меньше, чем у омепразола.
Кроме того, эффективность и спектр побочных действий, определенные для оригинального препарата, в данном случае омепразола, не всегда можно экстраполировать на генерики. Один из недостатков всех генериков омепразола состоит в том, что 9 из 10 его копий уже через 6 месяцев не соответствуют стандартам качества. Хотим предупредить практикующих врачей. Нами были выявлены генерики омепразола как отечественного, так и зарубежного производства, прием которых в течение 7 дней не влиял достоверно на уровень рН желудочного содержимого. В ближайшее время нами будут опубликованы сравнительные данные влияния различных препаратов омепразола на уровень внутрижелудочного показателя рН. Это, на наш взгляд, более чем актуально, поскольку в Украине нет ни одной лаборатории биоэквивалентности, не проводится достоверных клинических исследований эффективности и безопасности производимых или импортируемых генериков, в связи с чем судить об их клинической эффективности практически невозможно. Поэтому, назначая пациентам генерики омепразола, врач должен четко сказать пациенту, что, приобретая эти препараты в аптеке, целесообразно не только интересоваться датой их выпуска, но и подумать о целесообразности их покупки. Низкие показатели эрадикации при терапии малоэффективными генериками омепразола способствуют возникновению резистентных штаммов H. pylori в 50% случаев, что еще больше увеличивает затраты на дальнейшее лечение. Невыполнение этих условий является одной из основных причин неудачного лечения дуоденальных язв. Полученные нами данные свидетельствуют о том, что терапия Нр-позитивных дуоденальных язв с использованием схемы на основе оригинального ингибитора протонной помпы, каковым является Париет (рабепразол), обеспечивает больший процент успешной эрадикации Нр-инфекции и более быстрое купирование болевого синдрома, чем терапия, основанная на генерике омепразола. Вместе с тем, стоимость лечения оригинальным препаратом в конечном итоге оказывается практически такой же, как и при использовании генерика.
Суммируя полученные нами данные, для широкой клинической практики в Украине мы рекомендуем следующее.
- Проводить лечение Нр-позитивных дуоденальных язв строго в соответствии с принятыми в мире диагностически-лечебными алгоритмами.
- Для терапии первой и второй линии эрадикации инфекции Helicobacter pylori использовать только схемы, проверенные в соответствии с принципами доказательной медицины, и рекомендованные международными консенсусами (для Европы это «Маастрихт 2 – 2000»).
- Успешность эрадикации обязательно должна быть подтверждена. Методом выбора является неинвазивный 13С-мочевинный дыхательный тест, являющийся золотым стандартом диагностики инфекции Helicobacter pylori.
- В схемах антихеликобактерной терапии следует использовать оригинальные ингибиторы протонной помпы, что является наиболее оправданным как с медицинской, так и с экономической точки зрения. Препаратом выбора благодаря своим фармакокинетическим и фармакодинамическим особенностям является Париет.
 Доктор медицинских наук, директор Института терапии им. Л. Т. Малой АМН Украины, профессор Олег Яковлевич Бабак посвятил свой доклад современным взглядам на проблему гастроэзофагеальной рефлюксной болезни.
Доктор медицинских наук, директор Института терапии им. Л. Т. Малой АМН Украины, профессор Олег Яковлевич Бабак посвятил свой доклад современным взглядам на проблему гастроэзофагеальной рефлюксной болезни.
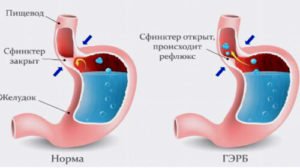
— Актуальность проблемы гастроэзофагеальной рефлюксной болезни (ГЭРБ) в клинике внутренних болезней не вызывает сомнения. Гастроэнтерологов беспокоит тот факт, что рефлюксная болезнь не имеет тенденции к самоограничению и постепенно выступает на первый план, неуклонно прогрессируя. При этом не только снижается качество жизни, но и развивается риск опасных для жизни осложнений.
Основными принципами терапии ГЭРБ являются:
- снижение объема желудочного содержимого для уменьшения факторов, способствующих рефлюксу;
- повышение антирефлюксной функции нижнего пищеводного сфинктера;
- защита слизистой пищевода от повреждения.
Наиболее эффективными препаратами для лечения ГЭРБ на длительное время остаются прокинетики, которые повышают тонус нижнего пищеводного сфинктера, усиливают перистальтику пищевода, улучшают физиологический клиренс пищевода, нормализуют физиологическое состояние желудка и антродуоденальное взаимодействие.
Наилучший препарат этой группы — Мотилиум, который лишен побочного действия, свойственного метоклопрамиду и другим представителям прокинетиков первых поколений. Мотилиум — препарат выбора для быстрого и устойчивого прокинетического эффекта, рекомендуемые дозы — 10 мг 4 раза в день.
Во множестве экспериментальных и клинических исследований доказано, что главная роль в повреждении слизистой пищевода принадлежит соляной кислоте и пепсину. Поэтому в лечении ГЭРБ необходимо применять антисекреторные препараты. Современными антисекреторными препаратами являются ингибиторы протонной помпы (ИПП). В 1997 году в Нью-Хавене (США) оглашено решение Согласительного совещания по оптимизации лечения ГЭРБ, которое предполагает соответствие назначаемой терапии трем основным условиям: патогенетическая обоснованность, подтверждение клинического преимущества перед другими препаратами (быстрое и в полной мере купирование основных симптомов заболевания, улучшение эндоскопической картины, повышение качества жизни пациента) и высокая степень безопасности. Важным условием является и соотношение эффективность/стоимость лечения. Учитывая эти условия, можно четко определить препараты выбора, ими еще в 1997 году признаны ингибиторы протонной помпы.
При исследованиях фармакодинамических свойств различных препаратов группы ИПП выяснено, что первое место среди них занимает рабепразол (Париет). Клиническое действие препарата характеризуется наибольшей скоростью и выраженностью эффекта. Согласно первым небольшим исследованиям, которые включали клинический анализ и эндоскопический контроль состояния слизистой пищевода при применении Париета, в 94% случаев наблюдалось клиническое выздоровление и заживление эрозий за 8 недель в одном исследовании (Y. Yoshida и соавт., 1994) и 100% в другом (S. Nakano и соавт., 1994). Позже в рандомизированных двойных слепых плацебо-контролируемых исследованиях эффективности Париета и других препаратов показано клиническое преимущество Париета перед другими ИПП, которое обусловлено тем, что из всех ингибиторов протонной помпы он имеет наибольшее значение pKa (величину pH, при котором 50% ИПП протонировано, т.е находится в активном состоянии) — 4,9, в то время как препараты омепразол, эзомепразол, лансопразол имеют pKa — 4,0, а пантопразол — 3,0. При нейтральном или низком pH (< 3) все ИПП активируются, превращаясь в химически активную форму — сульфенамид — достаточно быстро и действуют примерно одинаково. При повышении pH (ощелачивании) наиболее высокая скорость активации сохраняется у Париета.
Лечение ГЭРБ продолжается несколько недель, биодоступность ИПП возрастает при повторных приемах: для омепразола БД повышается с 40 до 65%, эзомепразола — с 64 до 89%, а БД Париета составляет около 52% и не меняется при повторных приемах, что позволяет более точно прогнозировать результаты лечения и избежать индивидуальных вариаций. Таким образом, Париет — более безопасный препарат, чем остальные ИПП.
Экономическая эффективность у Париета значительно выше, чем у других ИПП. Стоимость годового лечения эрозивной гастроэзофагеальной рефлюксной болезни одного больного в США, включая стоимость госпитализации, процедур, визитов к врачу, самого препарата, по данным метаанализа, при применении Париета — 1414 долларов, омепразола — 1599, лансопразола — 1671. Эффективность предотвращения рецидивов для этих препаратов составляет соответственно 86, 81 и 68%. Увеличение стоимости лечения с целенаправленным противорецидивным лечением для них же возрастает до 1637, 1968 и 2439 долларов соответственно.
Немаловажно и благоприятное соотношение эффективность/стоимость при использовании Париета. Согласно нашим собственным данным и результатам мировых исследований, Париет является препаратом выбора первой линии для лечения ГЭРБ. На европейском конгрессе EU GORD Study (1999) для лечения эрозивно-язвенных вариантов ГЭРБ был предложен стандартный курс применения Париета — 20 мг на протяжении 8 недель, 10 мг — поддерживающая доза после окончания основного курса лечения (в течение 26-52 недель). Для катарального или эндоскопически негативного рефлюкс-эзофагита достаточно 10 мг на основной курс лечения.
 Доктор медицинских наук, заведующий кафедрой гастроэнтерологии факультета последипломного образования Днепропетровской государственной медицинской академии, профессор Юрий Миронович Степанов доложил результаты анализа эффективности ингибиторов протонной помпы в лечении гастроэзофагеальной рефлюксной болезни.
Доктор медицинских наук, заведующий кафедрой гастроэнтерологии факультета последипломного образования Днепропетровской государственной медицинской академии, профессор Юрий Миронович Степанов доложил результаты анализа эффективности ингибиторов протонной помпы в лечении гастроэзофагеальной рефлюксной болезни.
— Патогенетически в развитии ГЭРБ различают две основные составные части: функциональные нарушения (заброс содержимого желудка в пищевод) и органические изменения (хроническое воспаление слизистой, появление эрозий, язв). Соответственно целью лечения ГЭРБ является устранение клинических симптомов, лечение органических изменений (заживление эрозий, язв, устранение стриктур), профилактика развития осложнений, предупреждение рецидивов заболевания. Стандартные рекомендации при ГЭРБ основаны на этих подходах и предполагают модификацию образа жизни и медикаментозную терапию.
Крайне важна модификация образа жизни. Многие больные рефлюксной болезнью злоупотребляют алкоголем, курят, занимаются непосильным для них физическим трудом, почти половина больных с ГЭРБ имеют признаки астенизации нервной системы и находятся в состоянии хронического стресса, бичом ГЭРБ является хроническое переедание. Вред всех этих факторов нужно как можно доступнее объяснить пациенту и убедить его изменить свое отношение к собственному здоровью. Важно настроить больного на неукоснительное соблюдение рекомендаций на протяжении продолжительного времени, так как в большинстве случаев требуется длительное лечение.
Европейские рекомендации по медикаментозному лечению ГЭРБ гласят, что лечение следует начинать с ингибиторов протонной помпы. Сегодня все клиницисты сходятся во мнении, что лечить ГЭРБ следует с помощью самых сильных ингибиторов желудочной секреции, к которым относятся ингибиторы протонной помпы.
В настоящее время особое внимание следует обратить на пантопразол, эзомепразол, рабепразол. Наиболее эффективным и безопасным для пациента считается рабепразол (Париет), которому свойственны быстрый антисекреторный эффект, стойкий 24-часовой контроль кислотности содержимого желудка и купирование клинических симптомов с первого дня приема. Последний факт важен для достижения оптимального комплайенса больного и врача, поскольку пищеводная боль за грудиной — очень мучительное ощущение, и устранение ее в первый же день приема препарата оказывает положительный эффект на дальнейшее лечение.
При сравнении антисекреторного эффекта различных ингибиторов протонно?



