Аденогенный рак желудка после резекции прогноз на рецидив
Наибольшее количество заболевших отмечено в Японии, РФ, коре в Чили и на Филлипинах. Наименьшая заболеваемость в таких странах, как Австралия, США, Новая Зеландия.
Прогноз заболеваемости
Какова заболеваемость раком желудка в разных странах, мы можем узнать из следующих данных: в США ежегодно регистрируют 24000 новых случаев заболевания, первичный диагноз «рак желудка», в РФ диагноз ставят 48200 пациентам. Заболеваемость раком желудка в Японии составляет 77,9 на 100000 населения среди мужчин и 33,3 – среди женщин.
В России же заболеваемость мужской части населения почти в 2 раза превышает такой показатель у женщин и составляет 32,8 на 100000. У женщин он равен 19,6. Согласно статистическим данным, наиболее высокий уровень заболеваемости раком желудка отмечается в Новгородской области и Республике Тува, а минимальный – в Магаданской области, регионах Северного Кавказа, и Чукотском автономном округе РФ. В Москве в 2011 году было выявлено 2972 новых случаев рака желудка.
В РФ общее количество лиц, у которых выявлен рак желудка, на 30% увеличилось за период с 1970 по 2013 год и составило102798 человек. Однако эти цифры не говорят об увеличении заболеваемости, поскольку за этот период уменьшилось количество пациентов, умерших от этого заболевания. Показатель смертности за указанный период времени составил 12,2% среди мужчин и 10% среди женщин.
В других странах европейских странах кривая смертности от злокачественных новообразований желудка для мужчин и женщин различного возраста такая же. Тем не менее, смертность от рака желудка в РФ одна из наиболее высоких в мире. Россия занимает второе место по смертности среди 45 стран мирра среди мужчин и 3-е в структуре женской смертности.
Значительно увеличился показатель смертности россиян от рака желудка на 1-м году жизни после постановки первичного диагноза. Это связано с тем, что рак желудка 4 стадия, прогноз при котором слишком пессимистичен, стал выявляться всё чаще. Наибольшее количество рака желудка (50%) первой стадии выявляют в Японии, в других же странах этот показатель не выше 21%. Успехи японских онкологов в выявлении ранних форм рака желудка связаны с тем, что в стране внедрён массовый скрининг населения в соответствии с программой борьбы с раком.
В странах Европы в последние годы прослеживается тенденция к увеличению (на 30%) в структуре онкозаболеваемости рака желудка кардиоэзофагеального отдела органа. В Японии же доминирующие позиции занимает антральный рак желудка, который выявляют в 71% случаев. Существует мнение, что возникновение рак желудка в антральном отделе желудка связано с Helycobacter Pylori, а нерадикальные схемы санации желудка вызывают миграцию микроорганизмов в дистальные отделы органа.
Прогноз в зависимости от этиологических факторов
Особенности национальной кухни непосредственно влияют на прогноз заболеваемости раком желудка. Так, россияне употребляют в пищу большое количество сложных углеводов в виде хлеба, картофеля и мучных изделий, японцы и азиаты – рис, в котором снижен содержание витамина «С», и мало фруктов. Это на 20% повышает риск заболеть раком желудка у жителей азиатских стран. Но граждане РФ употребляют в пищу большое количество солений, маринованных продуктов, жирную жареную пищу, что, соответственно, повышает риск заболеваемости раком желудка на 15%.
Одной из главных причин развития рака желудка в Корее признано национальное блюдо кимча, употребление которого на50% повышает риск развития новообразований в желудке. Употребление большого количества солёного чая жителями Северного Пакистана в 35% случаях признано причиной онкопатологии желудка. При употреблении большого количества животных жиров риск рака желудка возрастает в 2,5 раза.
На 15% повышает риск возникновения кардиального рака желудка у мужчин употребление крепких спиртных напитков. Курение в 43% пациентов приводит к развитию новообразований в желудке. Установлена также прямая корреляционная связь между частотой рака желудка и уровнем содержания в почве молибдена, меди и кобальта. В то же время цинк и марганец оказывают обратное действие.
Относительный риск возникновения этой патологии повышается в 3-4 раза у людей, которые находились на грудном вскармливании менее одного года. Канцерогенным действием обладают нитриты и нитраты. Установлено, что резкое изменение кулинарных привычек может приводить к снижению уровня заболеваемости раком желудка. Так, американские исследователи отмечают, что во 2 поколении иммигрантов из Японии в США на 30% снизилась заболеваемость злокачественными новообразованиями желудка. Протекторный эффект в 47% людей оказывает зелёный чай, полифенолы которого подавляют синтез интерлейкина-8.
На заболеваемость раком желудка непосредственным образом влияет инфекционный фактор. Так, относительный риск малигнизации при наличии Helicobacter Pylori составляет 2,5. Эта бактерия экспертами Международного агентства по изучению рака отнесена к канцерогенам первого порядка. При раке желудка в 90% случаев выявляют вирус Эпштейна-Барра. То, что он является причиной малигнизации, доказывают результаты исследования онкомаркеров EBV, которые выявлены в 81%-90% атипичных клеток опухоли желудка. В 7% жителей Японии выявлен EBV –ассоцированный тип рака этого органа, в то время как в РФ этот показатель равен 9%, а в США – 17%.
На заболеваемость раком желудка влияют некоторые генетические факторы. Так, вероятность заболеть этой онкологической патологией у лиц, имеющих A(II) группу крови выше, чем у людей с иной кровью. На прогноз заболеваемости влияет и ген Е–кадхерин (CDH–1), который выявляют у 15% пациентов. Также, обнаружены изменения экспрессии таких генов, как p53 (в 40% случаях), k–ras (в 10%), а также c–erb B2 — в20%.
Выявлены фоновые и некоторые и предраковые заболевания желудка. К ним относятся:
хронический атрофический гиперпластический гастрит (35%);
пернициозная анемия (10»%);
гиперпластический гигантоскладочный гастрит (23%);
аденоматозные полипы (53%);
болезнь Менетрие (гипертрофическая гастропатия) – в 10% случаев.
Прогноз в зависимости от симптомов заболевания
Клиническая картина рака желудка не содержит патогномоничных симптомов, однако, на наличие злокачественного новообразования на ранних его стадиях может указывать синдром «малых признаков». Признаки раннего рака желудка таковы:
немотивированная слабость (в 70% пациентов);
повышенная утомляемость (90%);
отвращение к мясной пище (45%);
прогрессирующее снижение массы тела (51%);
дискомфорт в желудке (67%).
Признаками запущенности заболевания являются видимые метастазы, к которым относятся:
Вирховский метастаз в левый надключичный лимфоузел (56%);
метастаз Шницлера в парарактельной клетчатке; (31%);
метастаз Крукенберга в яичнике у женщин (21%);
метастаз Айриша в подмышечный лимфоузел (35%);
метастаз сестры Джозефины в пупок (12%).
При подозрении на рак желудка показаны такие исследования:
эзофагогастродуоденоскопия с биопсией информативна в 89% пациентов;
рентгеноскопия желудка в 25% случаях не позволяет выявить ранние стадии неопроцесса;
компьютерная томография выполняется для выявления метастазов;
лапароскопия показана 100% пациентов с подозрением на отдалённые метастазы;
определение онкомаркеров в 97% случаев позволяет заподозрить наличие начальной стадии злокачественного новообразования .
Основным методом лечения рака желудка является оперативное вмешательство. В Японии при раннем раке в 90% случаях более 10 лет выполняют эндоскопическую резекцию слизистой – endoscopic mucosal resection. Радикальная операция при раке желудка выполняется у 70% пациентов. Она предусматривает удаление органа или его части в пределах здоровых тканей. Также удаляется большой и малый сальник, регионарный лимфатический аппарат.
При невозможности выполнить радикальную операцию, применяют её паллиативный вариант: наложение гастроэнтероанастомоза. Она избавляет пациента от тягостных расстройств, которые связанны с нарушением проходимости желудка. Также уменьшается интоксикация организма и снижается риск развития кровотечения из опухоли, в которой происходит распад тканей.
Так как рак желудка относится к категории низко радиочувствительных опухолей, лучевая терапия для лечения пациентов применяется в 12% случаях для облегчения состояния пациентов с запущенными формами заболевания. Шансы на жизнь пациентов, у которых выявлен рак желудка, меняются в зависимости от гистологического типа опухоли. Так, у пациентов, которым поставлен диагноз «перстневидноклеточный рак желудка», прогноз неутешительный, поскольку эта форма рака имеет склонность к агрессивному течению патологического процесса.
Выживаемость в зависимости от стадии заболевания
К сожалению, на момент постановки диагноза у большинства пациентов отмечается распространённый процесс, поэтому общий показатель пятилетней выживаемости составляет 15%, а в течение десяти лет выживает 11% пациентов. Этот показатель значительно выше у лиц молодого возраста и составляет от 16% до 22%. После 70 лет шанс выжить имеется у 5% -12% лиц.
Пятилетняя выживаемость при первой стадии рака желудка составляет 80%. К сожалению, он диагностируется в 1 из 100 случаев. При постановке первичного диагноза у 6% пациентов выявляют 2 стадию рака желудка. У них показатель пятилетней выживаемости 56%.
Третья стадия рака желудка диагностируется у 1 пациента из 7. Выживаемость пациентов, страдающих раком желудка 3a стадии, пятилетняя выживаемость составляет 38%. При стадии 3b стадии заболевания пятилетняя выживаемость ниже – 15%.
80% пациентам ставится первичный диагноз «рак желудка 4 стадия. Прогноз выживаемости здесь ещё хуже. Специалисты считают, что пациенту здорово повезло, если он останется жив в течение 2 лет с момента выявления заболевания. Пятилетняя выживаемость пациентов этой группы не превышает 5%.
А какой же прогноз выживаемости пациентов, прооперированных по поводу рака желудка? К сожалению, оперативному вмешательству подлежит только40% пациентов с диагнозом « рак желудка». Операция в большинстве случаев является только методом выбора. После оперативного вмешательства показатель пятилетней выживаемости не превышает 12%. Он может превысить 70% в случае выявления поверхностного новообразования. При наличии язвы-рака желудка прогноз выживаемости находится в диапазоне от 30% до 50%.
Прогноз качества и продолжительности жизни зависит от того, вовремя ли выявлено заболевание. Выживаемость пациентов с ранними стадиями патологического процесса выше, чем с запущенными формами рака.
ЧиÑаеÑе Ñакже

28 маÑÑа 2016, 13:22
СÑаÑиÑÑика Ñака желÑдка
Ðо даннÑм междÑнаÑодного агенÑÑÑва по изÑÑÐµÐ½Ð¸Ñ Ð¾Ð½ÐºÐ¾Ð»Ð¾Ð³Ð¸ÑеÑÐºÐ¸Ñ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ð¹, Ñак желÑдка Ð½Ð°Ñ Ð¾Ð´Ð¸ÑÑÑ Ð½Ð° 4 меÑÑе по…

16 маÑÑа 2016, 12:19
ÐеÑÐ¾Ð´Ñ Ð¸ÑÑÐ»ÐµÐ´Ð¾Ð²Ð°Ð½Ð¸Ñ Ñака
ÐÐ»Ñ Ð´Ð¸Ð°Ð³Ð½Ð¾ÑÑики Ñака иÑполÑзÑÑÑÑÑ ÑазлиÑнÑе меÑодÑ, коÑоÑÑе вклÑÑаÑÑ Ð¾Ð±Ñий оÑмоÑÑ, лабоÑаÑоÑнÑе и инÑÑÑÑменÑалÑнÑе обÑледованиÑ. С…

03 маÑÑа 2016, 14:23
ÐÑÐ¾Ð³Ð½Ð¾Ð·Ñ Ð²ÑживаемоÑÑи пÑи Ñаке гÑÑдинÑ
Рак гÑÑÐ´Ð¸Ð½Ñ â злокаÑеÑÑвенное новообÑазование, ÑазвиваÑÑееÑÑ Ð² ÑезÑлÑÑаÑе мÑÑаÑии коÑÑнÑÑ ÐºÐ»ÐµÑок. РболÑÑинÑÑве ÑлÑÑаев он…

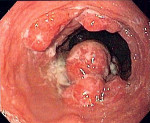
Рецидив рака желудка – повторное развитие злокачественной опухоли в оставшейся части (культе) желудка после радикального оперативного вмешательства. Клиническая картина сходна с первичным раком желудка. Отмечаются ухудшение общего состояния, диспепсия и нарушения проходимости желудочно-кишечного тракта. Отличительными особенностями рецидива рака желудка являются более высокая агрессивность, склонность к инфильтративному росту и прорастанию близлежащих органов. Диагноз выставляется на основании анамнеза, жалоб, результатов гастроскопии с биопсией, УЗИ и КТ органов брюшной полости. Лечение хирургическое, лекарственное или лучевое.
Общие сведения
Рецидив рака желудка – злокачественное новообразование, возникающее через некоторое время после удаления первичной опухоли желудка. По различным данным, диагностируется у 20-60% пациентов, перенесших резекцию желудка в связи с онкологическим заболеванием. Может развиваться в срок от нескольких месяцев до нескольких десятков лет после хирургического вмешательства. Описаны случаи, когда рецидивный рак диагностировался через 30 и более лет с момента иссечения первичного новообразования. При раннем рецидивировании опухоль обычно локализуется в зоне анастомоза, при позднем – в зоне малой кривизны, кардиального отдела либо стенки культи желудка. При поздних рецидивах рака желудка прогноз более благоприятный. Лечение осуществляют специалисты в области онкологии и гастроэнтерологии.
Рецидив рака желудка
Причины развития рецидива рака желудка
В клинической практике онкологи обычно используют классификацию М.Д. Лаптина, согласно которой выделяют три группы рецидива рака желудка:
- Оставленный (резидуальный) рак или ранний рецидив. Возникает в срок до 3 лет после удаления первичного рака. Составляет 63% от общего количества рецидивов.
- Повторный рак или поздний рецидив. Развивается по истечении 3 лет после удаления первичного злокачественного новообразования. Составляет 23% от общего количества рецидивов.
- Первичный (инициальный) рак. Возникает через 3 или более года после удаления доброкачественной опухоли желудка. Составляет 15% от общего количества рецидивов.
Причиной развития рецидива рака желудка становятся возобновление опухолевого процесса, не удаленные злокачественные клетки в оставшейся части органа или регионарных лимфоузлах. Вероятность рецидива зависит от стадии и степени дифференцировки опухоли. Рак I-II стадии рецидивирует в 19%, при первичных новообразованиях III стадии риск развития рецидива рака желудка увеличивается до 45%. Наибольшее количество рецидивных опухолей выявляется при низкодифференцированных формах первичного рака.
Симптомы рецидива рака желудка
Рецидив рака желудка развивается на фоне уже имеющихся пострезекционных расстройств, поэтому начальные стадии заболевания могут пройти незамеченными для больного. Характерным признаком, свидетельствующим о возникновении рецидивного онкологического процесса, становится усугубление симптоматики после светлого промежутка, продолжительность которого может колебаться от нескольких месяцев до нескольких десятков лет.
Клиническая картина напоминает симптомы первичного рака желудка. Пациенты жалуются на слабость, беспричинную утомляемость, апатию, потерю интереса к занятиям, которые ранее приносили радость и удовлетворение, а также снижение трудоспособности в течение нескольких недель или месяцев. У больных с рецидивом рака желудка отмечается стойкое ухудшение аппетита, снижение веса, «желудочный дискомфорт» (отсутствие удовлетворения после приема пищи, ощущение переполненного желудка при употреблении небольшого количества пищи, боли, чувство распирания или тяжести в области эпигастрия), тошнота, рвота и бледность кожных покровов.
При ранних рецидивах рака желудка, преимущественно локализующихся в области анастомоза, могут выявляться частая рвота, обезвоживание и выраженное истощение, обусловленные стенозом желудочно-кишечного анастомоза. При поздних рецидивах рака желудка, чаще располагающихся в кардиальной области, ведущим симптомом обычно становится дисфагия. Нередко онкологический процесс распространяется на всю оставшуюся часть желудка, что влечет за собой быстрое прогрессирование симптоматики.
Диагностика рецидива рака желудка
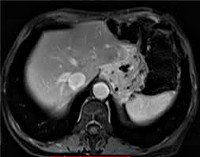
Диагноз выставляется с учетом анамнеза, жалоб, данных объективного осмотра, результатов инструментальных и лабораторных исследований. При опросе обращают внимание на прогрессирование пострезекционных жалоб в динамике, отсутствие аппетита, снижение веса и появление «желудочного дискомфорта». Наиболее информативным методом исследования, позволяющим достоверно диагностировать рецидив рака желудка, является гастроскопия с эндоскопической биопсией. Для выявления асцитической жидкости и метастазов в печени назначают УЗИ органов брюшной полости. В некоторых случаях при использовании этой методики также удается обнаружить увеличенные забрюшинные лимфатические узлы.
Более подробную информацию о состоянии близлежащих органов и лимфатических узлов при рецидиве рака желудка получают при помощи КТ органов брюшной полости. Иногда с этой же целью проводят лапароскопию, позволяющую оценить состояние передней поверхности желудка, нижней и передневерхней поверхности печени, яичников и селезенки, обнаружить асцит и канцероматоз брюшины. Для определения уровня анемии пациентам с рецидивом рака желудка назначают общий анализ крови, для оценки функций печени и почек выполняют биохимический анализ крови. Окончательный диагноз выставляют после морфологического исследования материала, взятого во время гастроскопии.
Лечение рецидива рака желудка
Лечение преимущественно хирургическое. В большинстве случаев наиболее перспективным вариантом оперативного вмешательства считается экстирпация культи желудка. При крупной культе желудка и небольшом новообразовании, располагающемся в зоне анастомоза, иногда осуществляют ререзекцию желудка. Возможность повторной операции зависит не только от размеров, локализации и распространенности рецидива рака желудка, но и от вида первичного хирургического вмешательства. После реконструкции желудка по Бильрот-II повторные операции удается проводить чаще, чем после операции по Бильрот-I.
Из-за предшествующей лимфодиссекции лимфогенное метастазирование при рецидиве рака желудка отличается от такового при первичной опухоли. Лимфогенные метастазы могут обнаруживаться в области ворот селезенки, левых паракардиальных лимфоузлов, лимфоузлов по ходу нижнедиафрагмальной артерии и лимфоузлов в брыжейке тонкого кишечника. Особенности лимфогенного распространения раковых клеток обуславливают необходимость расширенной лимфодиссекции, удаления селезенки и резекции брыжейки.
При распространенном рецидиве раке желудка, осложненном грубыми стриктурами, проводят паллиативные операции. Химиотерапия обеспечивает временную регрессию опухоли у части больных, но не влияет на среднюю продолжительность жизни. Данный метод лечения может применяться при невозможности радикального удаления новообразования. В ряде случаев позволяет отсрочить паллиативную операцию или обойтись без подобного вмешательства. Лучевая терапия при рецидивных опухолях применяется редко из-за проблем с эффективным облучением глубоко расположенных органов и высокой резистентности рака желудка к радиотерапии.
Прогноз рецидива рака желудка
Прогноз при рецидиве рака желудка в большинстве случаев неблагоприятный. Средняя пятилетняя выживаемость составляет 26%. При ранних рецидивах до 5 лет с момента операции доживает 23%, при поздних – 27% пациентов. Средняя продолжительность жизни при рецидиве перстневидноклеточного рака составляет 18 месяцев, при рецидиве низкодифференцированной опухоли – 25 месяцев, при рецидиве аденокарциномы желудка – 33 месяца. При наличии лимфогенных метастазов продолжительность жизни больных с рецидивом рака желудка сокращается до 17 месяцев. При прорастании печени, ободочной кишки и поджелудочной железы трехлетний рубеж удается перешагнуть 23,8% больных, до 5 лет с момента повторной операции доживает 19% пациентов. Наиболее неблагоприятной локализацией рецидива рака желудка считается область анастомоза, 5 лет с момента хирургического вмешательства удается прожить всего 13% больных.